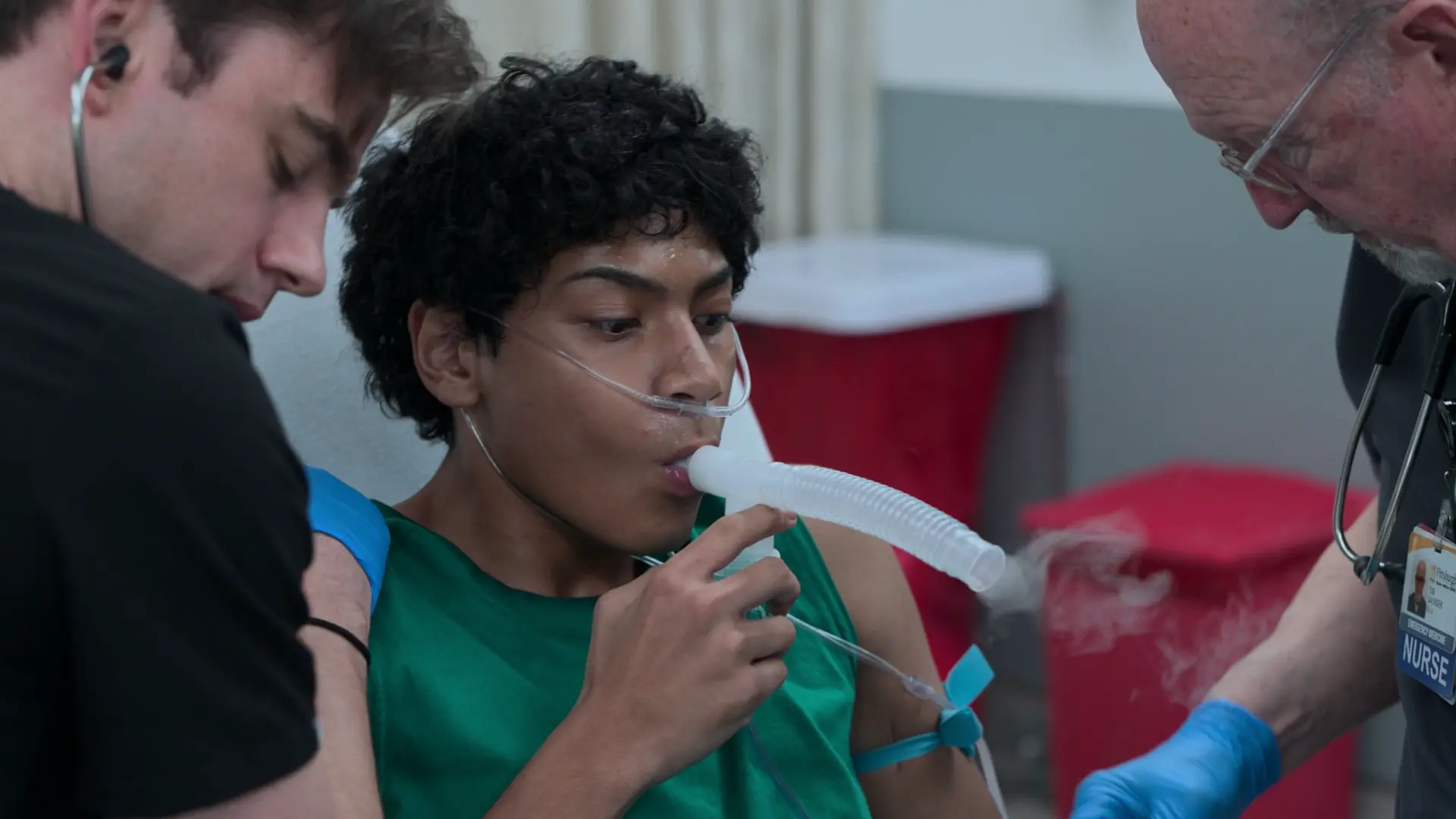現病歴 (HPI)
患者は前夜の午後10時に発症した左側腹部痛を主訴にEDを受診。腎結石の既往があり、今回の発作は以前の症状と全く同じだと述べている。尿が「通常より少し濃い」ことに気づいているが、発熱や肉眼的血尿は否定している。本人は脱水症状を疑っている。

救急外来の経過
初期評価
急性の側腹部痛で患者が部屋に案内された。
+1
初期評価
急性の側腹部痛で患者が部屋に案内された。
医学的意志決定 (MDM)
片側性の側腹部痛と腎結石の既往という典型的なプレゼンテーションは、再発性の腎仙痛を強く疑わせる。発熱がないため、泌尿器科的緊急疾患である腎盂腎炎や感染性結石の疑いは低下する。計画として、ベッドサイドでの身体診察(CVA叩打痛)で臨床的疑いを確認し、被曝を伴うCTを避けるため、基本検査(腎機能確認のための生化学7項目、��顕微鏡的血尿や感染を確認するための尿検査)およびベッドサイド超音波(POCUS)を用いて水腎症の有無を精査する。即時の疼痛コントロールのためにケトロラクをオーダーした。
診断学および所見
- 肋骨脊柱角(CVA)叩打痛の確認
- 尿試験紙検査のオーダー
- 生化学7項目(Chem-7)のオーダー
- ベッドサイド腎臓超音波のオーダー
所見:
- 診察にて左CVA叩打痛陽性
- 発熱なし
介入
- ケトロラク15mg筋注(IM)のオーダー
⮑ 転帰および再評価
左CVAの叩打時に鋭い痛みを経験した。検査および画像診断の結果待ちである。
臨床画像
検査結果のレビューと治療計画
採血および超音波検査の結果判明。
検査結果のレビューと治療計画
採血および超音波検査の結果判明。
医学的意志決定 (MDM)
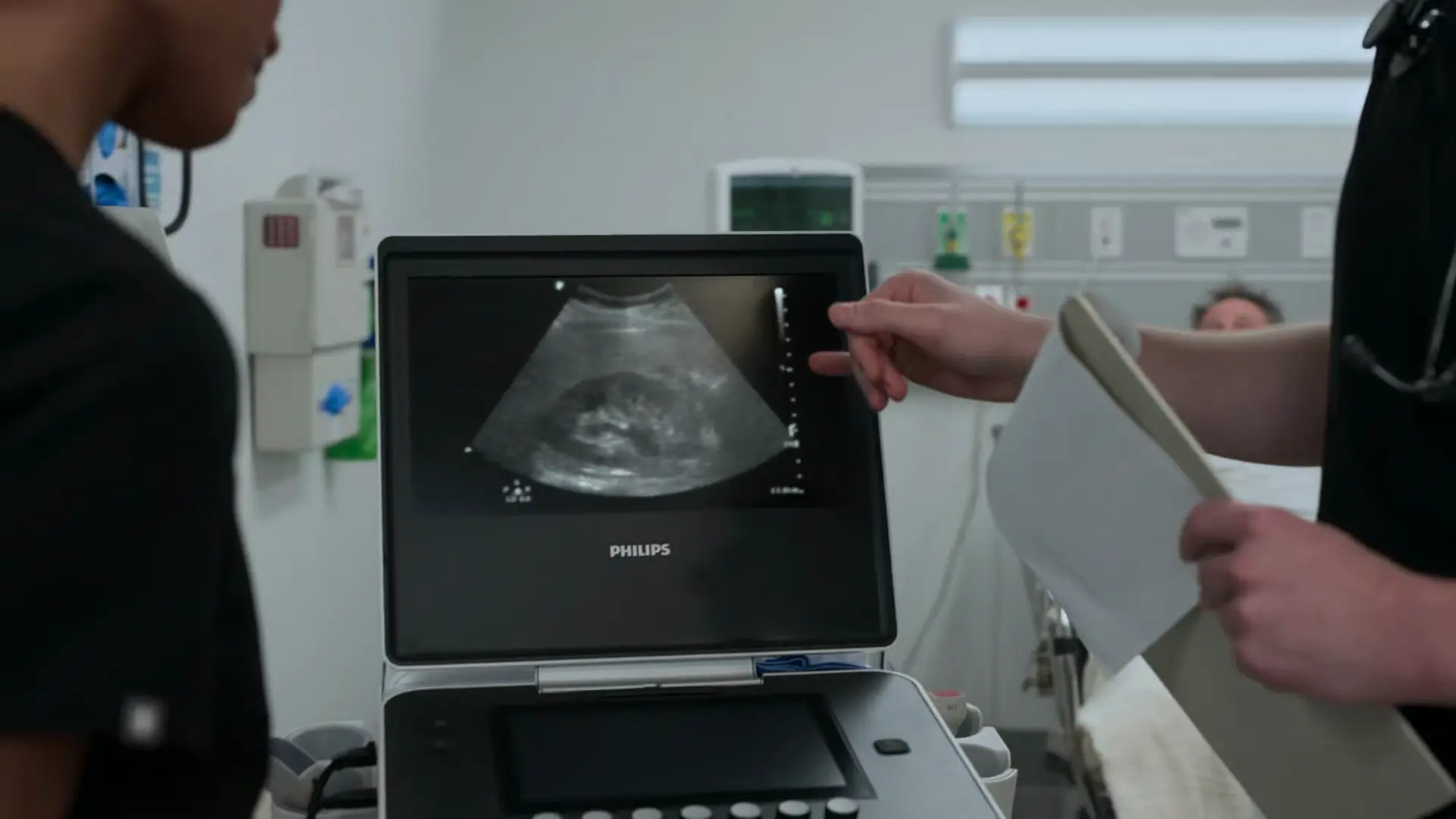
尿検査で顕微鏡的血尿(潜血3+)が確認されたが、これは結石が尿管尿路上皮を損傷するため想定内である。BUNとクレアチニンの正常値は急性腎障害(AKI)を事実上除外しており、健側の右腎が十分に代償している。ベッドサイド超音波では軽度の水腎症が確認され、尿管結石の症状と完全に一致する。疼痛はNSAIDsによる治療で良好にコントロールされている。複雑性腎結石を疑う所見(AKIや感染がなく、疼痛もコントロール可能)がないため、継続的な疼痛管理と経過観察による保存的加療が可能である。
診断学および所見
所見:
- 尿試験紙:潜血3+
- 生化学7項目(Chem-7):BUNおよびクレアチニン正常
- ベッドサイド超音波:尿管結石と一致する軽度の水腎症
介入
- ケトロラク15mg筋注(IM)の追加オーダー
- 継続的な経過観察
⮑ 転帰および再評価
初回のケトロラク15mg筋注後、患者の疼痛は著明に改善した。2回目の投与を行い、引き続きモニタリングを行う方針である。
状況報告と退院の遅延
患者は臨床的に安定しているが、正式に退院するには最終処方箋と指導医の署名が必要である。
+1
状況報告と退院の遅延
患者は臨床的に安定しているが、正式に退院するには最終処方箋と指導医の署名が必要である。
医学的意志決定 (MDM)
患者の急性疼痛は適切に管理され、合併症のない腎仙痛に対する外来管理への移行が臨床的に許可されている。しかし、標準的なEDのプロトコルでは、指導医(Dr. Mohan)が正式に退院指示に署名し、持ち帰り用の処方箋(経口NSAIDs、制吐薬、タムスロシンなどのαブロッカー)を確定させることが義務付けられている。Dr. Mohanが画面外で急性のパニック発作/医学的エピソードにより現在対応不可であるため、事務的手続き上、患者は退院できない状態となっている。この状況により、指導医が業務に復帰するか、別の医師が診療を引き継ぐまで、患者をEDに留め置く必要がある。
診断学および所見
所見:
- 患者は無痛であり、臨床的に安定している
- 精神状態は正常である(文法の誤りを指摘する様子から明らか)
介入
- 指導医の署名待ちのため退院保留
- 外来処方の薬局処理待ち
⮑ 転帰および再評価
患者は医学的に安定しているが、事務的な遅れに徐々に不満を募らせている。しかし、スタッフの文法を訂正する(「doing good」を「doing well」に直す)など、遊び心を持ちつつ厳格な「英語教師」のペルソナを維持している。
臨床画像

状況報告
退院薬の処理において継続的な遅延が発生している。
状況報告
退院薬の処理において継続的な遅延が発生している。
医学的意志決定 (MDM)
病院が米国医療制度特有の混乱に加えてサイバー攻撃を受けており、薬局業務および全体のスループットに深刻な遅延が生じている。患者の容態は安定しているが、経口ケトロラクの処方が調剤されるまで退院できない。薬局の復旧を待つ間、引き続きEDのベッドに待機させる。
診断学および所見
所見:
- 患者は引き続き臨床的に安定しており、無痛である
介入
- 継続的な経過観察と薬局へのフォローアップ
⮑ 転帰および再評価
患者は息子と公園で花火を見る約束をしていると述べているが、待機中は協力的な態�度を維持している。
臨床的悪化
退院待ちの患者が突如として反応がなくなり、低血圧となる。
臨床的悪化
退院待ちの患者が突如として反応がなくなり、低血圧となる。
医学的意志決定 (MDM)
患者は急速に状態が悪化し、重度の低血圧(78/42)と低酸素血症(87%)を呈した。疼痛による血管迷走神経反射がスタッフから当初示唆されたが、疼痛の引き金がない状態でのこの程度の低血圧と低酸素は真のショック状態であり、その突然さから最も可能性が高いのは出血性ショックを強く疑わせる。患者は実質的に退院予定であったため、静脈路(IV)すら確保されていない。安定化、静脈路確保、および未分化ショックの診断的精査のため、直ちに外傷/蘇生室への移動が必要である。
診断学および所見
- 継続的なバイタルサインのモニタリング
所見:
- 重度の低血圧(78/42)
- 低酸素血症(SpO2 87%)
- 意識障害/反応欠如
介入
- 外傷室への即時搬送
⮑ 転帰および再評価
患者は重篤な状態であり、血行動態が不安定で、緊急の蘇生処置が必要である。
診断および大量輸血プロトコル(MTP)
以前に腎仙痛と診断された患者における未分化ショ��ックの評価。
診断および大量輸血プロトコル(MTP)
以前に腎仙痛と診断された患者における未分化ショ��ックの評価。
医学的意志決定 (MDM)
Dr. Robbyは典型的な認知的エラーを認識した。高齢男性における血尿と側腹部痛は常に腎結石を意味するわけではなく、拡大または破裂した腹部大動脈瘤(AAA)のプレゼンテーションでもある。即座にE-FASTが実施され、8cmのAAAと大量の腹腔内遊離エコー(破裂)が判明した。患者は失血死の危機にある。失われた循環血液量と酸素運搬能を補充するため、大量輸血プロトコル(MTP)が開始される。ポアズイユの法則(短く太いカテーテルは長い中心静脈カテーテルよりも迅速な輸液が可能である)を重視し、2本の大口径末梢静脈路(および16Gの外頸静脈路)を確保した。重症ショック下において気道保護と酸素化を最適化するため、患者は挿管される。線溶を防ぐためにTXAが投与され、保存全血の急速投与によるクエン酸中毒由来の低カルシウム血症を予防するため、グルコン酸カルシウムが予防的に投与される。
診断学および所見
- E-FAST(外傷における初期超音波検査)
所見:
- 8cmの腹部大動脈瘤(AAA)
- 大量の腹腔内遊離液体(出血)
介入
- 大量輸血プロトコル(MTP)の開始
- 2本の大口径肘正中静脈路と1本の16G外頸静脈(EJ)路の確保
- 急速輸液装置を介した全血4単位の投与
- 気管挿管(Student Doctor Javadiにより実施)
- トラネキサム酸(TXA)2gの投与
- グルコン酸カルシウムの投与
- 外科へのコンサルテーション
⮑ 転帰および再評価
気管挿管と最初の全血4単位の投与後、患者の血圧は一時的に86/52まで改善し、強い橈骨動脈の拍動と良好なETCO2波形が得られた。しかし、出血の速度は依然として破滅的である。
心停止および蘇生的開胸術
積極的なMTPにもかかわらず患者の脈拍が消失し、無脈性電気活動(PEA)による心停止に陥る。
+3
心停止および蘇生的開胸術
積極的なMTPにもかかわらず患者の脈拍が消失し、無脈性電気活動(PEA)による心停止に陥る。
医学的意志決定 (MDM)
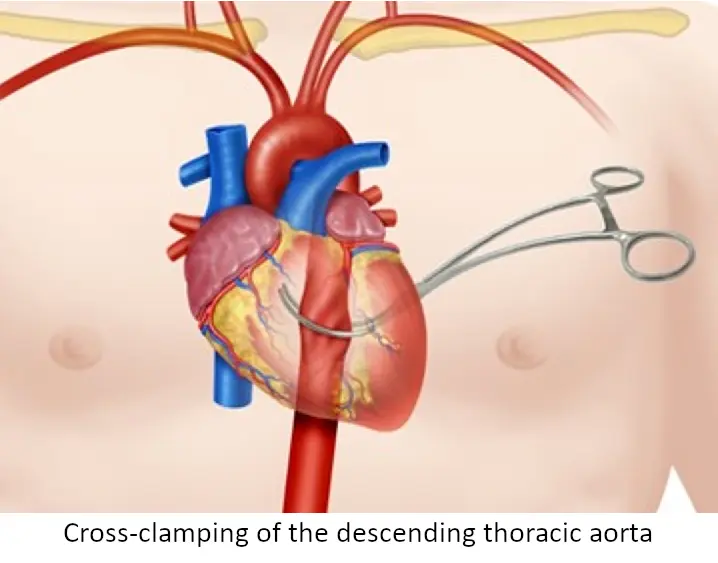
腹腔内出血の速度がMTPによる蘇生を上回っているため、患者は失血により心停止(PEA)に陥った。血管外科医の到着は遅れている。患者の命を救うため、EDチームは横隔膜以下の血流を止めなければならない。下行大動脈を遮断するため、左前外側アプローチによる蘇生的開胸術の適応となる。この「ヘイルメアリー(一か八かの)」手技は、横隔膜以下の破滅的な出血を一時的に食い止めながら、心臓と脳への血流を優先し、患者を手術室へ運ぶための時間を稼ぐものである。また、輸血が行われる間、空虚になった心臓を物理的にポンプ機能させるための直接心臓マッサージも適応となる。
診断学および所見
- リズムチェック(脈なしの洞性頻脈 -> PEA)
所見:
- 脈拍消失(PEA心停止)
- 心停止前に収縮期血圧が68まで低下
- 直視下で心臓内が空虚であることを確認
介入
- CPR(胸骨圧迫)の開始
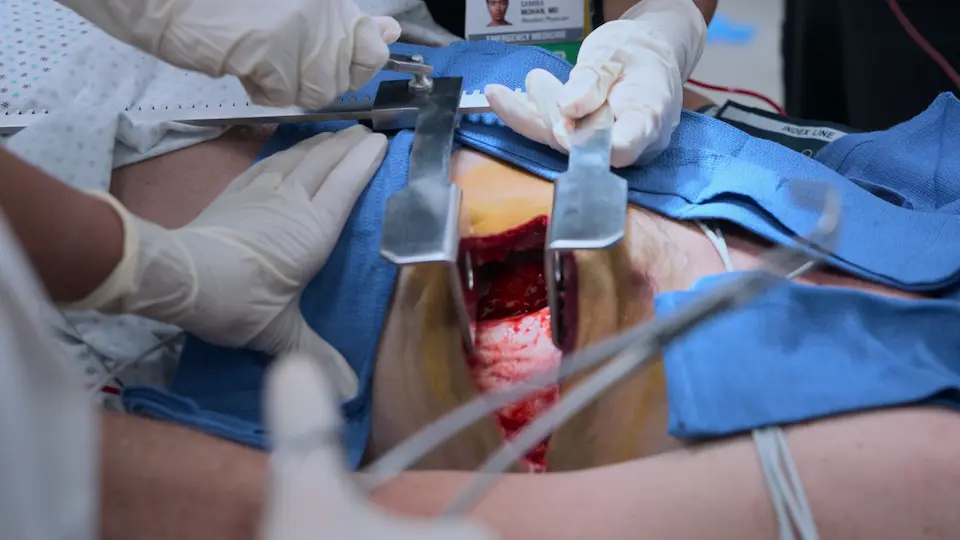
- 左前外側アプローチによる蘇生的開胸術の実施
- 開胸器(リブスプレッダー)の装着
- サティンスキー鉗子を用いた下行大動脈の遮断
- 開胸下での直接心臓マッサージの開始
- 急速輸液装置を介した全血第7・8単位の投与
⮑ 転帰および再評価
大動脈の遮断に成功。チームは空虚な血管系を再充満させるため、積極的に全血を押し込みながら直接心臓マッサージを実施している。
臨床画像

ROSCおよび配置決定
直接心マッサージ中の心臓の充��満と脈拍の再評価。
ROSCおよび配置決定
直接心マッサージ中の心臓の充��満と脈拍の再評価。
医学的意志決定 (MDM)
大動脈が遮断されたことで、全血の急速輸血により胸部の血管系は正常に充満された。心臓は肉眼的に充満し、自発的に有効な拍動を再開している。強い橈骨動脈の拍動が再開し、収縮期血圧は94付近で安定しつつある。EDとしての最大限の安定化は達成された。血管外科医が破裂したAAAを根治的に修復し、正式な閉胸を行えるよう、直ちに患者を手術室(OR)へ搬送しなければならない。
診断学および所見
- 脈拍確認
- 心筋の充満と収縮力の直視下での確認
所見:
- 強い橈骨動脈の拍動の再開
- 収縮期血圧 94
介入
- 開胸切開部に湿らせたラップパッドを配置
- 即時搬送のため、急速輸液装置と予備の血液を含め患者をパッケージング
- 患者を手術室(OR)へ搬送
⮑ 転帰および再評価
患者はROSCを達成。大動脈遮断により血行動態は一時的に安定。ORへ搬送された。
事後カルテレビュー
電子健康記録(EHR)システムの復旧により、ORで死亡した後の患者の病歴の遡及的確認が可能となる。
+1
事後カルテレビュー
電子健康記録(EHR)システムの復旧により、ORで死亡した後の患者の病歴の遡及的確認が可能となる。
医学的意志決定 (MDM)
病院のコンピュータと電子健康記録(EHR)システムが復旧したことで、スタッフはようやく患�者の完全な病歴にアクセスできるようになった。記録の確認により、患者がORでの手術中に術中心肺停止により19:01に死亡したことが判明した。極めて重要な点として、カルテには1.5年前のCTスキャンで4cmのAAAが記録されていたことが示されている。当時、外科的介入を行うには小さすぎたため、定期的な6ヶ月ごとの超音波スクリーニング検査が推奨されていたが、患者は追跡不能(lost to follow-up)となっていた。サイバー攻撃中にEDチームはEHRにアクセスできず、患者自身もそれを申告しなかったため、チームはこのハイリスクな既存疾患について全く把握しておらず、結果として腎結石の既往歴に対する致命的なアンカリング・バイアスを引き起こした。
診断学および所見
- 遡及的な電子健康記録(EHR)のカルテレビュー
所見:
- 死亡時刻:19:01
- 以前のCTスキャン(18ヶ月前)で4cmの腹部大動脈瘤が記録されていた
- 患者は推奨された6ヶ月ごとの超音波スクリーニング検査を受診していなかった
介入
- 病院の規定に従い死後処置を開始
⮑ 転帰および再評価
患者は手術室で死亡。術中にコード�ブルーが発動されたが、蘇生努力は実らなかった。
臨床画像

診断および転帰
診断の推移
- [Season 02, Episode 09]左尿管結石(腎仙痛)および軽度水腎症
- [Season 02, Episode 11]破裂した腹部大動脈瘤(AAA)(当初は単純な腎仙痛と誤診された)
- [Season 02, Episode 13]死亡: 破裂した8cmの腹部大動脈瘤(AAA)による出血性ショック - 手術室にて死亡
現在の転帰
死亡。患者は破裂した腹部大動脈瘤に対する根治的修復術の試み中に手術室で死亡した。
症例分析 (Casebook Analysis)
エピソードの背景
Austin Greenのストーリーは、標準的な「よくある」��内科症例から、医療システムの脆弱性を浮き彫りにする悲劇へと変貌する。S02E09-E10では、当初は米国医療制度特有のEDのスループット問題や指導医不在の混乱を描く役割を担っていたが、S02E11において彼の「腎結石」が破裂したAAAであることが判明し、プロットは破滅的な展開を迎える。S02E13において、このストーリーは悲劇的な結末を迎える:GreenはORで死亡する。彼のAAAが以前から知られていたにもかかわらず、病院のサイバー攻撃によって見逃されていたという事実の判明は、現代医療における電子健康記録(EHR)への依存と、患者が長期的なスクリーニング検査を遵守しなかった場合の致命的な結果に対する強力なメッセージとなっている。
指導医のレビュー
医学的正確性
この症例の医学的描写は、悲劇的な結末に至るまで極めて正確である。腎仙痛に対する初期の診断アプローチは標準的であった。見逃されたAAAは、典型的かつ悪名高い医師国家試験レベルのピットフォールである:拡大するAAAが尿管を刺激することで腎結石を模倣するからだ。MTP、TXA、グルコン酸カルシウムを用いた蘇生、および大動脈遮断を伴う「ヘイルメアリー」としての蘇生的開胸術は、外傷における救命手技を驚くほどリアルに表現している。S02E13において、4cmのAAAがスクリーニングなしで1.5年かけて8cmに拡大したという事実の判明は医学的に妥当である。AAAの拡大は予測不可能であり、だからこそこのサイズの動脈瘤には6ヶ月ごとのスクリーニングが義務付けられているのである。
合併症とヒューマンエラー
- 事務的な遅延:薬局業務の滞留と、主治医(Dr. Mohan)が最終的な退院指示書に署名するために一時的に不在であったことにより、患者の退院が遅れた。
- 診断エラー/アンカリング・バイアス:Student Doctor OgilvieとDr. Mohanは、患者の腎結石の既往歴、血尿の存在、および軽度の水腎症の所見に早期に固執(アンカリング)してしまった。彼らは初期のPOCUS中に腹部大動脈を描出することを怠り、巨大な8cmのAAAを見逃した。
クリニカルパール (教育的要点)
ベッドサイド超音波(POCUS)は、典型的な腎仙痛の症状を呈する患者において、閉塞性尿路疾患(水腎症)を特定するための非被曝かつ極めて有用なツールである。
急性腎仙痛に対して、NSAIDs(ケトロラクなど)はオピオイドよりも優れていることが多い。これは、プロスタグランジン合成を阻害することで尿管平滑筋の緊張を低下させ、痛みの根本原因にアプローチするためである。
片側性の水腎症が存在するにもかかわらずBUNとクレアチニンが正常であることは安心材料である。これは健側の腎臓が十分に代償しているため、患者が腎後性急性腎障害を合併していないことを示している。
退院・配置決定の遅延(処方箋待ちや指導医の最終署名待ちなど)は、EDの滞滞(ボーディング)や過密化の主要な原因であり、新たに来院する急性期患者のためのベッド確保を制限する。
破裂した腹部大動脈瘤(AAA)は腎仙痛の典型的なミミック(模倣疾患)である。拡大するAAAは尿管を刺激し、顕微鏡的血尿や側腹部痛を引き起こす可能性がある。高齢患者の側腹部痛に対して腎臓のPOCUSを行う際は、必ず大動脈も評価すべきである。
大量輸血プロトコル(MTP)中��において、カルシウムの補充は極めて重要である。保存血中のクエン酸抗凝固薬が患者の血清カルシウムをキレート化し、ショックを悪化させ心筋収縮力を低下させる低カルシウム血症を引き起こすためである。
ポアズイユの法則によれば、流量は半径の4乗に比例し、カテーテルの長さに反比例する。したがって、短く大口径の末梢静脈カテーテル(14Gや16Gなど)は、標準的な長い中心静脈カテーテルよりもはるかに迅速に輸液を行うことができる。
AAAの通常の拡大速度は通常年間0.2〜0.3cmであるが、予測不可能な場合がある。6ヶ月ごとのスクリーニングが必要な4cmの動脈瘤は、患者が追跡不能となった場合、急速に拡大し破裂する危険性がある。
4.0cmの腹部大動脈瘤(AAA)は、手術による合併症リスクが破裂リスクを上回るため、通常は待機的外科的修復の適応とならない。待機的修復の標準的な基準は、男性で直径5.5cm以上(女性では5.0cm以上)、または急速な拡大(6ヶ月で0.5cm以上)である。4.0cmのAAAに対する標準的な管理は、心血管リスクの軽減と、危険な拡大を監視するための6〜12ヶ月ごとの超音波ドプラ検査による定期的なスクリーニングである。
電子健康記録(EHR)のダウンタイムは、医療過誤のハイリスク期間である。長期的な病歴データにアクセスできない場合、医療者は患者の記憶に完全に依存せざるを得ず、重大な既存疾患を見逃す危険性が極めて高くなる。