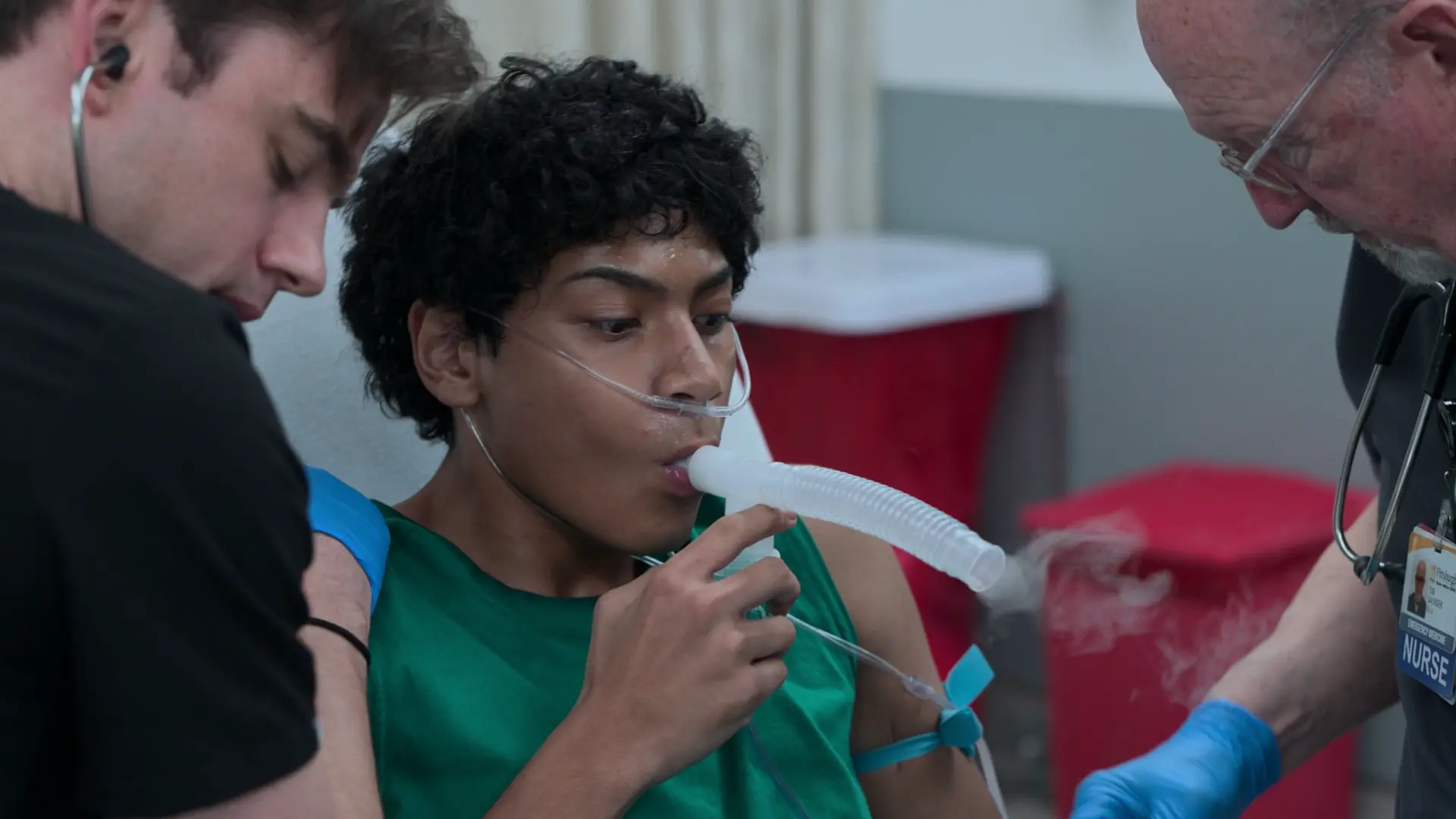Historia de la enfermedad actual
El paciente acude a Urgencias por un dolor en el flanco izquierdo que comenzó a las 22:00 h de la noche anterior. Tiene antecedentes de cálculos renales y afirma que este episodio es idéntico a los anteriores. Refiere que su orina es 'un poco más oscura de lo normal', pero niega fiebre o hematuria macroscópica. Sospecha que está deshidratado.

Curso en urgencias
Evaluación inicial
Paciente ubicado en el box por dolor lumbar agudo.
+1
Evaluación inicial
Paciente ubicado en el box por dolor lumbar agudo.
Toma de decisiones clínicas
La presentación clínica clásica de dolor unilateral en el flanco con antecedentes de nefrolitiasis apunta fuertemente a un cólico nefrítico recidivante. La ausencia de fiebre disminuye la sospecha de pielonefritis o cálculo infectado, lo que constituiría una urgencia urológica. El plan es confirmar la sospecha clínica con la exploración física (puñopercusión lumbar) y evaluar al paciente con pruebas de laboratorio básicas (bioquímica para función renal, tira reactiva/sistemático de orina para microhematuria o infección) y una ecografía a pie de cama (POCUS) para descartar hidronefrosis sin exponer al paciente a la radiación innecesaria de un TAC. Se pauta ketorolaco para el control inmediato del dolor.
Pruebas diagnósticas y hallazgos
- Puñopercusión lumbar (signo de Giordano)
- Tira reactiva de orina pautada
- Bioquímica básica (iones, urea, creatinina) pautada
- Ecografía renal a pie de cama (POCUS) pautada
Hallazgos:
- Puñopercusión lumbar izquierda positiva
- Afebril
Intervenciones
- Ketorolaco 15 mg IM pautado
⮑ Evolución y reevaluación
El paciente experimentó un dolor punzante a la percusión de la fosa lumbar izquierda. A la espera de resultados de laboratorio y pruebas de imagen.
Medios clínicos
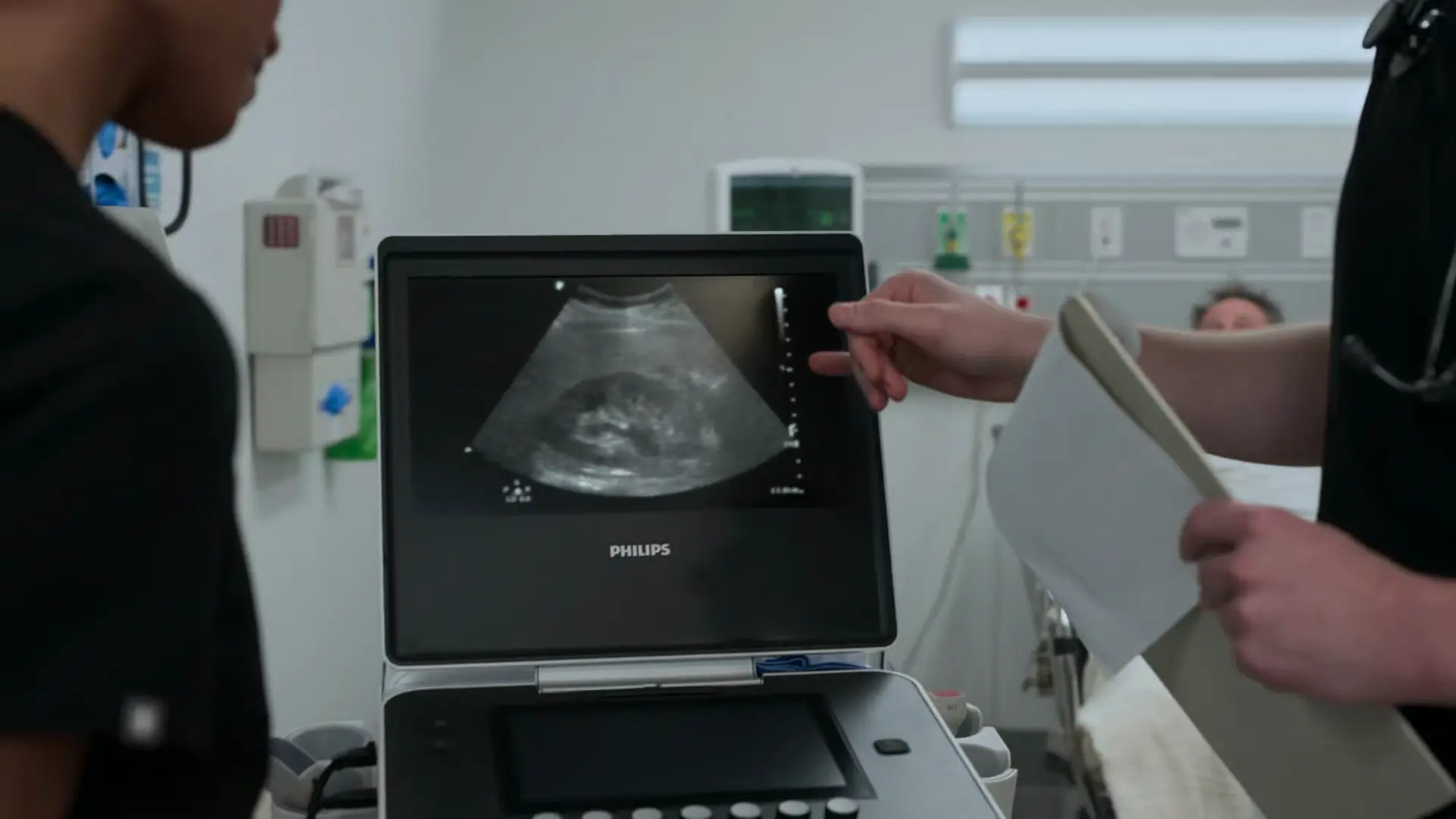
Revisión de pruebas complementarias y plan terapéutico
Recepción de los resultados de laboratorio y ecografía.
Revisión de pruebas complementarias y plan terapéutico
Recepción de los resultados de laboratorio y ecografía.
Toma de decisiones clínicas
El análisis de orina confirma la presencia de microhematuria (sangre 3+), un hallazgo esperado debido a la lesión del urotelio ureteral provocada por el cálculo. Los niveles normales de urea y creatinina descartan eficazmente un fracaso renal agudo (FRA); el riñón derecho sano compensa adecuadamente. La ecografía a pie de cama confirma una hidronefrosis leve, que se correlaciona de forma exacta con la sintomatología del paciente. El dolor ha respondido bien al tratamiento con AINEs. Al no presentar signos de nefrolitiasis complicada (sin FRA, sin infección, dolor controlable), el paciente puede recibir un manejo conservador con analgesia continuada y observación.
Pruebas diagnósticas y hallazgos
Hallazgos:
- Tira de orina: Sangre 3+
- Bioquímica: Urea y creatinina normales
- Ecografía POCUS: Hidronefrosis leve compatible con cálculo ureteral
Intervenciones
- Se pauta una segunda dosis de Ketorolaco 15 mg IM
- Observación continuada
⮑ Evolución y reevaluación
El dolor del paciente mejoró significativamente tras la primera dosis de 15 mg de ketorolaco IM. El plan es administrar una segunda dosis y continuar la monitorización.
Actualización del estado y retraso en el alta
El paciente está clínicamente estable pero requiere las recetas definitivas y la firma del médico adjunto para proceder al alta formal.
+1
Actualización del estado y retraso en el alta
El paciente está clínicamente estable pero requiere las recetas definitivas y la firma del médico adjunto para proceder al alta formal.
Toma de decisiones clínicas
El dolor agudo del paciente se ha controlado con éxito y es clínicamente apto para el manejo ambulatorio de su cólico nefrítico no complicado. Sin embargo, el protocolo estándar de Urgencias dicta que el médico adjunto responsable (Dr. Mohan) debe firmar formalmente la orden de alta y finalizar las recetas ambulatorias (como AINEs orales, antieméticos o alfabloqueantes como la tamsulosina). Puesto que el Dr. Mohan se encuentra actualmente indisponible debido a un ataque de pánico / episodio médico fuera de cámara, el alta del paciente está bloqueada administrativamente. Esta situación requiere mantener al paciente en Urgencias hasta que el adjunto pueda reanudar sus funciones o hasta que otro facultativo asuma el caso.
Pruebas diagnósticas y hallazgos
Hallazgos:
- Paciente sin dolor y clínicamente estable
- Estado mental intacto (demostrado por su pedantería gramatical)
Intervenciones
- Alta en espera de la firma del médico adjunto
- A la espera de que el servicio de farmacia procese las recetas ambulatorias
⮑ Evolución y reevaluación
El paciente está médicamente estable pero cada vez más frustrado por las demoras administrativas. Mantiene de forma lúdica pero estricta su personaje de 'profesor de inglés' corrigiendo la gramática de un miembro del personal.
Medios clínicos

Actualización del estado
Retrasos continuos en la dispensación de la medicación al alta.
Actualización del estado
Retrasos continuos en la dispensación de la medicación al alta.
Toma de decisiones clínicas
El hospital está sufriendo un ciberataque, lo que está provocando graves retrasos en el servicio de farmacia y en el flujo general de pacientes. El paciente permanece estable pero no puede marcharse hasta que se dispensen las recetas de ketorolaco oral. Se mantiene al paciente ocupando el box de Urgencias a la espera de una resolución por parte de farmacia.
Pruebas diagnósticas y hallazgos
Hallazgos:
- El paciente permanece clínicamente estable y sin dolor
Intervenciones
- Observación continuada y seguimiento de la medicación con farmacia
⮑ Evolución y reevaluación
El paciente comenta que prometió reunirse con su hijo en el parque para ver los fuegos artificiales, pero sigue mostrándose cooperativo durante la espera.
Deterioro clínico
El paciente pierde bruscamente el conocimiento y presenta hipotensión mientras espera el alta.
Deterioro clínico
El paciente pierde bruscamente el conocimiento y presenta hipotensión mientras espera el alta.
Toma de decisiones clínicas
El paciente se descompensa rápidamente, presentando una hipotensión profunda (78/42) y un cuadro de hipoxia (87%). Aunque un miembro del personal sugirió inicialmente un episodio vasovagal (secundario al dolor), el grado de hipotensión e hipoxia sin un desencadenante doloroso previo es altamente preocupante y sugestivo de un verdadero estado de shock, muy probablemente de origen hemorrágico dada la instauración súbita. El paciente ni siquiera tiene una vía venosa canalizada porque, en la práctica, ya estaba dado de alta. Requiere traslado inmediato a un box vital o sala de reanimación (Trauma Room) para estabilización, canalización de accesos vasculares y abordaje diagnóstico de un shock indiferenciado.
Pruebas diagnósticas y hallazgos
- Monitorización continua de constantes vitales
Hallazgos:
- Hipotensión profunda (78/42)
- Hipoxia (SpO2 87%)
- Alteración del nivel de conciencia / Inconsciencia
Intervenciones
- Traslado inmediato a la Sala de Reanimación/Box Vital
⮑ Evolución y reevaluación
El paciente se encuentra en estado crítico, hemodinámicamente inestable y precisa reanimación emergente.
Diagnóstico y Protocolo de Transfusión Masiva (PTM)
Evaluación de shock indiferenciado en un paciente diagnosticado previamente de cólico nefrítico.
Diagnóstico y Protocolo de Transfusión Masiva (PTM)
Evaluación de shock indiferenciado en un paciente diagnosticado previamente de cólico nefrítico.
Toma de decisiones clínicas
El Dr. Robby identifica el clásico error cognitivo (sesgo de anclaje): la presencia de hematuria y dolor en el flanco en un varón de edad avanzada no siempre es sinónimo de cálculo renal; también es la forma de presentación de un aneurisma de aorta abdominal (AAA) en expansión o roto. Se realiza inmediatamente una ecografía E-FAST, que revela un AAA de 8 centímetros con abundante líquido libre intraabdominal (rotura). El paciente se está desangrando (exanguinación). Se activa el Protocolo de Transfusión Masiva (PTM) para reponer la volemia y la capacidad de transporte de oxígeno. Se canalizan dos vías venosas periféricas de grueso calibre (y una vía yugular externa con un catéter 16G), aplicando la Ley de Poiseuille (los catéteres cortos y gruesos proporcionan un flujo mucho más rápido que las vías centrales largas). El paciente es intubado para proteger la vía aérea y optimizar la oxigenación en el contexto de un shock severo. Se administra ácido tranexámico (TXA) para prevenir la fibrinólisis. Se administra gluconato cálcico de forma profiláctica para evitar la hipocalcemia provocada por la toxicidad del citrato debido a la rápida transfusión de sangre total de banco.
Pruebas diagnósticas y hallazgos
- E-FAST (Evaluación ecográfica enfocada extendida para traumatismos)
Hallazgos:
- Aneurisma de aorta abdominal (AAA) de 8 centímetros
- Líquido libre intraabdominal masivo (hemorragia activa)
Intervenciones
- Activación del Protocolo de Transfusión Masiva (PTM)
- Canalización de dos vías venosas periféricas de grueso calibre en flexura y una vía en vena Yugular Externa (YE) 16G
- Administración de 4 concentrados de sangre total mediante infusor rápido
- Intubación endotraqueal (realizada por el estudiante Javadi)
- Administración de 2 gramos de Ácido Tranexámico (TXA)
- Administración de Gluconato cálcico
- Aviso urgente a Cirugía Vascular
⮑ Evolución y reevaluación
Tras la intubación y la transfusión de las primeras cuatro unidades de sangre, la presión arterial del paciente mejoró temporalmente a 86/52, con pulso radial palpable y buena onda de capnografía (ETCO2). Sin embargo, el ritmo de sangrado sigue siendo catastrófico.
Parada Cardiorrespiratoria y Toracotomía de Reanimación
El paciente pierde el pulso a pesar del PTM agresivo, entrando en Actividad Eléctrica Sin Pulso (AESP).
+3
Parada Cardiorrespiratoria y Toracotomía de Reanimación
El paciente pierde el pulso a pesar del PTM agresivo, entrando en Actividad Eléctrica Sin Pulso (AESP).
Toma de decisiones clínicas
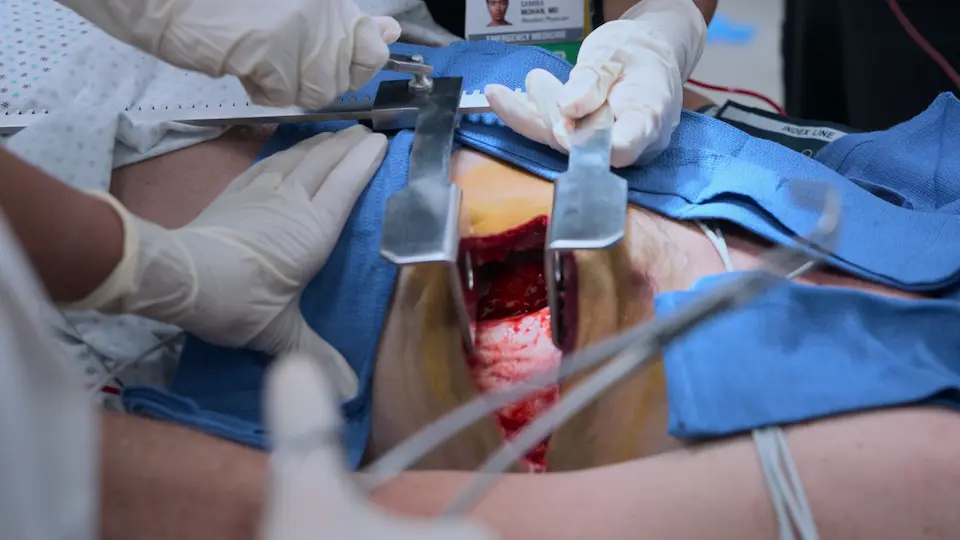
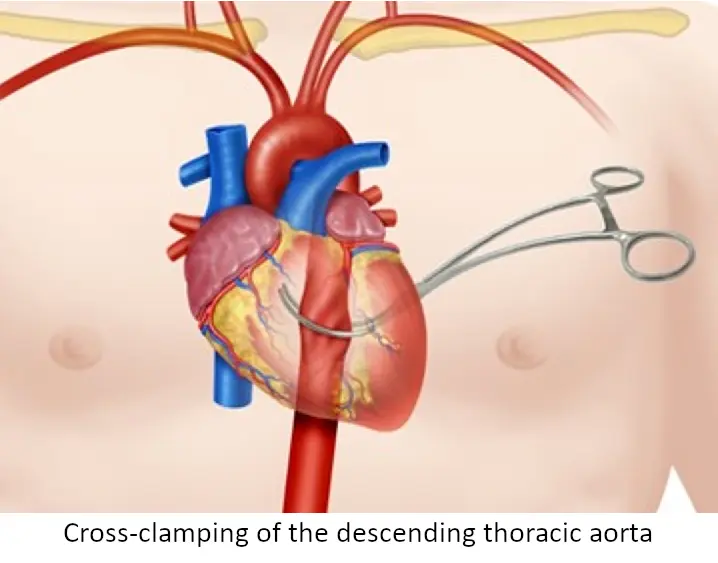
El paciente se ha exanguinado hasta llegar a la parada cardiorrespiratoria (AESP) debido a que el ritmo de la hemorragia intraabdominal supera al de la reposición volumétrica del PTM. El cirujano vascular se retrasa. Para salvar la vida del paciente, el equipo de Urgencias debe detener el flujo sanguíneo subdiafragmático. Está indicada una toracotomía anterolateral izquierda de reanimación (o de urgencia) para realizar un clampaje de la aorta descendente. Esta maniobra de rescate ('medida desesperada') priorizará el flujo sanguíneo hacia el corazón y el cerebro al tiempo que frena temporalmente la hemorragia abdominal catastrófica, ganando tiempo para trasladar al paciente al quirófano. También está indicado el masaje cardíaco interno para bombear manualmente un corazón vacío mientras se perfunde volumen.
Pruebas diagnósticas y hallazgos
- Comprobación de ritmo (Taquicardia sinusal sin pulso -> AESP)
Hallazgos:
- Pérdida de pulso (parada en AESP)
- La TA sistólica cayó a 68 antes de la parada
- Bajo visión directa, el corazón se encuentra sin volumen sanguíneo
Intervenciones
- Inicio de RCP (compresiones torácicas)
- Realización de toracotomía anterolateral izquierda de reanimación
- Colocación de separador costal (Finochietto)
- Clampaje de la aorta descendente mediante clamp de Satinsky
- Inicio de masaje cardíaco interno a tórax abierto
- Administración de las unidades 7 y 8 de sangre total mediante infusor rápido
⮑ Evolución y reevaluación
Clampaje aórtico realizado con éxito. El equipo realiza un masaje cardíaco interno mientras infunde rápidamente más sangre total para rellenar el lecho vascular vacío.
Medios clínicos

Recuperación de la Circulación Espontánea (RCE) y Orientación
Reevaluación del llenado cardíaco y del pulso durante el masaje interno.
Recuperación de la Circulación Espontánea (RCE) y Orientación
Reevaluación del llenado cardíaco y del pulso durante el masaje interno.
Toma de decisiones clínicas
Con la aorta clampada, la rápida perfusión de sangre total ha logrado rellenar el lecho vascular torácico del paciente. El corazón se está llenando a simple vista y vuelve a latir de forma eficaz por sí solo. Se ha recuperado un pulso radial fuerte y la presión arterial sistólica se estabiliza en torno a 94. El equipo de Urgencias ha logrado la estabilización máxima; el paciente debe ser trasladado de inmediato al Quirófano para que el cirujano vascular pueda reparar de forma definitiva el AAA roto y proceder al cierre formal del tórax.
Pruebas diagnósticas y hallazgos
- Comprobación de pulso
- Visualización directa del llenado y la contractilidad miocárdica
Hallazgos:
- Recuperación de un pulso radial fuerte
- TA sistólica de 94
Intervenciones
- Colocación de compresas húmedas sobre la incisión de la toracotomía abierta
- Preparación del paciente con infusor rápido y sangre adicional para el traslado inmediato
- Traslado del paciente al Quirófano (Quirófano de urgencias)
⮑ Evolución y reevaluación
El paciente logró la RCE. La hemodinámica se estabilizó temporalmente con el clampaje aórtico in situ. Traslado al Quirófano.
Revisión post mórtem de la Historia Clínica
El restablecimiento del sistema de Historia Clínica Electrónica (HCE) permite la revisión retrospectiva de los antecedentes del paciente tras su fallecimiento en Quirófano.
+1
Revisión post mórtem de la Historia Clínica
El restablecimiento del sistema de Historia Clínica Electrónica (HCE) permite la revisión retrospectiva de los antecedentes del paciente tras su fallecimiento en Quirófano.
Toma de decisiones clínicas
Una vez restablecidos los ordenadores y los sistemas de Historia Clínica Electrónica (HCE) del hospital, el personal puede acceder por fin al historial médico completo del paciente. La revisión revela que el paciente falleció en la mesa de operaciones a las 19:01 debido a una parada cardiorrespiratoria intraoperatoria. El dato crucial es que la historia muestra un TAC de hace un año y medio que documenta un AAA de 4 centímetros. En aquel momento, era demasiado pequeño para una intervención quirúrgica y se recomendaron ecografías de seguimiento rutinarias cada 6 meses. El paciente se perdió en el seguimiento. Como el equipo de Urgencias no tuvo acceso a la HCE durante el ciberataque y el paciente no informó de ello, el equipo desconocía por completo esta condición preexistente de alto riesgo, lo que desencadenó el devastador sesgo de anclaje centrado en sus antecedentes de cálculos renales.
Pruebas diagnósticas y hallazgos
- Revisión retrospectiva de la Historia Clínica Electrónica (HCE)
Hallazgos:
- Hora del fallecimiento: 19:01
- Un TAC previo (realizado 18 meses antes) documentaba un aneurisma de aorta abdominal de 4 cm
- El paciente no acudió a las ecografías de vigilancia recomendadas a los 6 meses
Intervenciones
- Se inician los cuidados post mórtem según el protocolo del hospital
⮑ Evolución y reevaluación
El paciente falleció en el Quirófano. Se activó el Código Azul a nivel intraoperatorio, pero las maniobras de reanimación resultaron infructuosas.
Medios clínicos

Diagnósticos y disposición
Diagnósticos evolutivos
- [Temporada 02, Episodio 09]Cálculo ureteral izquierdo (Cólico nefrítico) con hidronefrosis leve
- [Temporada 02, Episodio 11]Aneurisma de Aorta Abdominal (AAA) roto (Inicialmente diagnosticado de forma errónea como cólico nefrítico no complicado)
- [Temporada 02, Episodio 13]Fallecido: Shock hemorrágico secundario a rotura de aneurisma de aorta abdominal (AAA) de 8 cm - Éxitus en Quirófano
Disposición actual
Fallecido. El paciente falleció en el Quirófano durante el intento de reparación quirúrgica definitiva de su Aneurisma de Aorta Abdominal roto.
Análisis del casebook
Contexto del episodio
El arco argumental de Austin Green pasa de ser un caso médico de 'rutina' a una tragedia devastadora que subraya la vulnerabilidad del sistema sanitario. Inicialmente sirvió para resaltar los problemas en el flujo de pacientes de Urgencias y los efectos caóticos de la ausencia de un médico adjunto en los episodios S02E09-E10; la trama sufre un giro catastrófico en el episodio S02E11 cuando su 'cólico nefrítico' resulta ser un AAA roto. En el episodio S02E13, el arco se resuelve de forma trágica: Green fallece en Quirófano. La revelación de que su AAA era conocido pero se pasó por alto debido a un ciberataque en el hospital proporciona una poderosa crítica sobre la dependencia de la medicina a la Historia Clínica Electrónica (HCE) y las consecuencias fatales que acarrea la falta de adherencia de los pacientes a la vigilancia longitudinal.
Revisión del médico adjunto
Precisión médica
La representación médica de este caso es sumamente precisa hasta su trágica conclusión. La vía diagnóstica inicial para el cólico nefrítico es estándar. Pasar por alto un AAA es un 'pitfall' (error trampa) clásico y bien conocido en los exámenes de la especialidad: un AAA en expansión que irrita el uréter simula un cólico nefrítico. La reanimación con PTM, TXA, Gluconato de Calcio y la toracotomía de reanimación de 'medida desesperada' con clampaje aórtico fueron representaciones increíblemente realistas de las maniobras de rescate traumatológico. En el episodio S02E13, la revelación de que un AAA de 4 cm creció a 8 cm en un año y medio sin seguimiento está justificada médicamente; los AAA pueden expandirse de forma impredecible, motivo exacto por el que es obligatoria una vigilancia cada 6 meses en aneurismas de ese tamaño.
Complicaciones y errores
- Retraso administrativo: El alta del paciente se prolonga debido a la saturación del servicio de farmacia y a que el médico adjunto principal (Dr. Mohan) se encuentra temporalmente indispuesto para firmar las órdenes definitivas de alta.
- Error diagnóstico / Sesgo de anclaje (Anchoring Bias): El estudiante de medicina Ogilvie y el Dr. Mohan se anclaron prematuramente en los antecedentes de cálculos renales del paciente, la presencia de hematuria y la hidronefrosis leve. Omitieron visualizar la aorta abdominal durante la ecografía a pie de cama (POCUS) inicial, pasando por alto un AAA masivo de 8 cm.
Perlas clínicas
La ecografía a pie de cama (POCUS) es una herramienta increíblemente valiosa, y libre de radiación, para identificar uropatía obstructiva (hidronefrosis) en pacientes que se presentan con síntomas clásicos de cólico nefrítico.
Los AINEs (como el Ketorolaco) suelen ser superiores a los opioides en el tratamiento del cólico nefrítico agudo porque reducen el tono del músculo liso ureteral al inhibir la síntesis de prostaglandinas, abordando así la causa subyacente del dolor.
Una urea y creatinina normales en presencia de hidronefrosis unilateral es un hallazgo tranquilizador; indica que el paciente no presenta un fracaso renal agudo posrenal, ya que el riñón contralateral está compensando adecuadamente.
Los retrasos en el destino final del paciente (como esperar recetas o la firma del adjunto) contribuyen de manera importante a la saturación ('boarding') en Urgencias, limitando la disponibilidad de camas para el ingreso de nuevos pacientes agudos.
La rotura de un aneurisma de aorta abdominal (AAA) es un gran simulador clásico del cólico nefrítico. Un AAA en expansión puede irritar el uréter, provocando microhematuria y dolor en el flanco. Debe evaluarse siempre la aorta durante una ecografía renal (POCUS) en pacientes varones de edad avanzada con dolor lumbar/flanco.
Durante el Protocolo de Transfusión Masiva (PTM), la reposición de calcio es crítica. El citrato (anticoagulante presente en la sangre de banco) quela el calcio sérico del paciente, provocando una hipocalcemia que empeora el estado de shock y reduce la contractilidad cardíaca.
Según la Ley de Poiseuille, el flujo es directamente proporcional a la cuarta potencia del radio e inversamente proporcional a la longitud del catéter. Por tanto, un catéter venoso periférico corto y de grueso calibre (como un 14G o 16G) perfunde líquidos mucho más rápido que un catéter venoso central estándar de mayor longitud.
La tasa de crecimiento normal de un AAA suele ser de 0,2 a 0,3 cm al año, pero puede ser impredecible. Un aneurisma de 4 cm que requiera vigilancia semestral puede expandirse rápidamente y romperse si se pierde el seguimiento del paciente.
Un aneurisma de aorta abdominal (AAA) que mide 4,0 cm no suele tener indicación de reparación quirúrgica electiva, ya que la morbilidad de la intervención supera el riesgo de rotura. El umbral estándar para la reparación electiva es un diámetro ≥ 5,5 cm en hombres (o ≥ 5,0 cm en mujeres), o una expansión rápida (> 0,5 cm en 6 meses). En un AAA de 4,0 cm, el abordaje estándar implica la modificación de los factores de riesgo cardiovascular y el seguimiento rutinario mediante ecografía Doppler cada 6 a 12 meses para controlar una posible expansión peligrosa.
Las caídas del sistema de Historia Clínica Electrónica (HCE) constituyen un periodo de alto riesgo de errores médicos. Sin acceso al historial longitudinal del paciente, los facultativos se ven obligados a confiar plenamente en el recuerdo del paciente, quedando expuestos a omitir afecciones previas críticas.