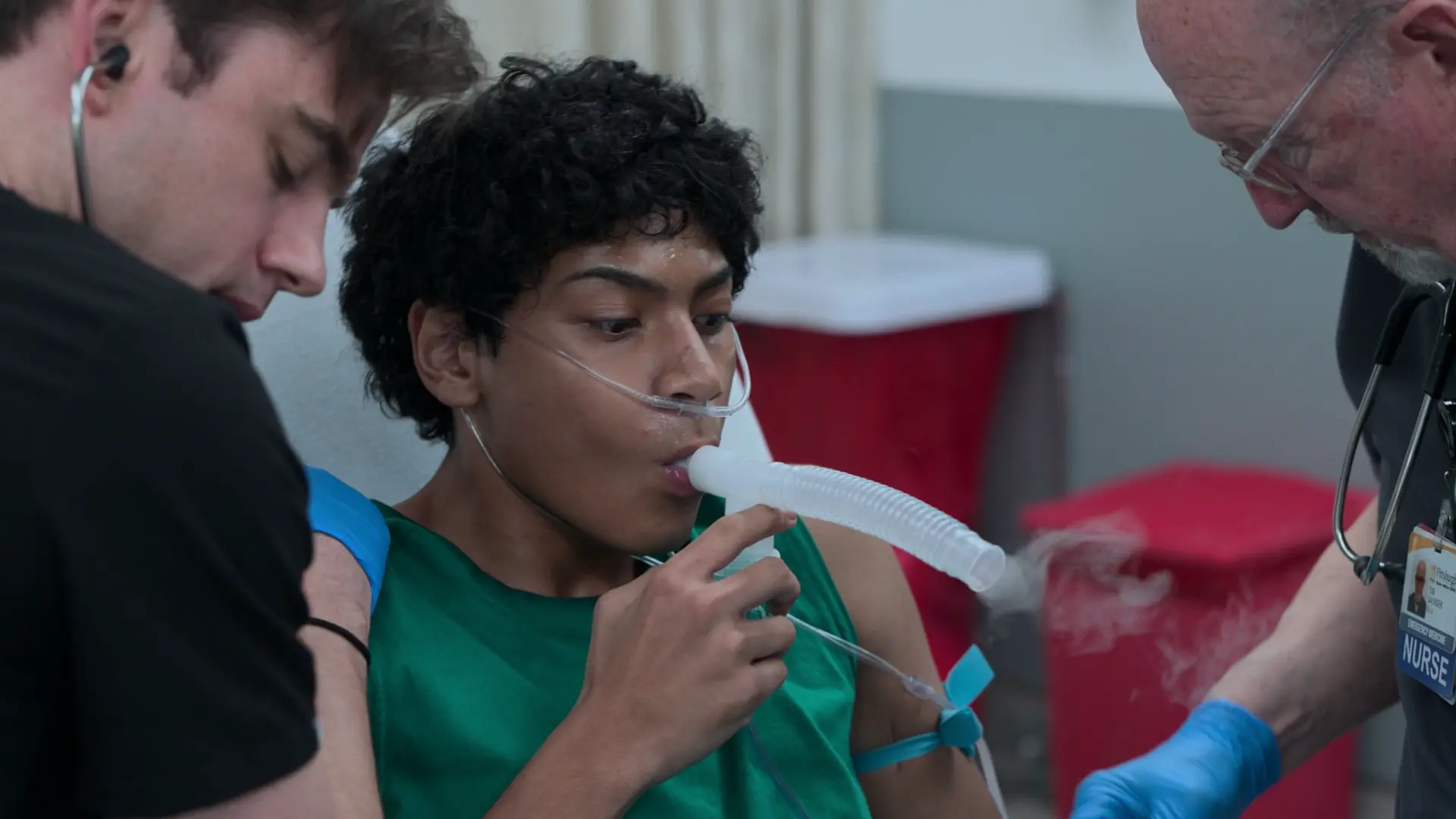Anamnese der jetzigen Erkrankung
Der Patient stellt sich mit linksseitigen Flankenschmerzen in der Zentralen Notaufnahme (ZNA) vor, die in der Vornacht gegen 22:00 Uhr begannen. Er hat eine Anamnese für Nierensteine und gibt an, dass sich diese Episode exakt wie die früheren anfühle. Er bemerkt, dass sein Urin 'etwas dunkler als normal' sei, verneint jedoch Fieber oder eine Makrohämaturie. Er vermutet, dehydriert zu sein.

Verlauf in der Notaufnahme
Initiale Evaluation
Patient wegen akuter Flankenschmerzen im Behandlungsraum aufgenommen.
+1
Initiale Evaluation
Patient wegen akuter Flankenschmerzen im Behandlungsraum aufgenommen.
Klinische Entscheidungsfindung
Die klassische Präsentation von unilateralen Flankenschmerzen bei bekannter Nephrolithiasis-Anamnese deutet stark auf eine rezidivierende Nierenkolik hin. Das Fehlen von Fieber senkt den Verdacht auf eine Pyelonephritis oder einen infizierten Harnstein, was einen urologischen Notfall darstellen würde. Der Plan besteht darin, den klinischen Verdacht durch eine körperliche Untersuchung (Nierenlagerklopfschmerz) zu erhärten und den Patienten mit Basislabor (Nierenretentionsparameter zur Prüfung der Nierenfunktion, Urinstatus auf Mikrohämaturie/Infektion) sowie einer Bedside-Sonographie (POCUS) zum Ausschluss einer Hydronephrose abzuklären, ohne ihn einer unnötigen CT-Strahlenbelastung auszusetzen. Ketorolac wird zur sofortigen Schmerzkontrolle angeordnet.
Diagnostik & Befunde
- Perkussion der Nierenlager (Nierenlagerklopfschmerz)
- Urin-Streifentest angeordnet
- Basislabor (inkl. Nierenwerte) angeordnet
- Bedside-Nierensonographie (POCUS) angeordnet
Befunde:
- Positiver Nierenlagerklopfschmerz links
- Kein Fieber
Maßnahmen
- Ketorolac 15 mg i.m. angeordnet
⮑ Verlauf & Reassessment
Der Patient erlebte bei Perkussion des linken Nierenlagers einen stechenden Schmerz. Warten auf Labor- und Bildgebungsergebnisse.
Klinische Medien
Befundbesprechung & Behandlungsplan
Rücklauf der Labor- und Ultraschallergebnisse.
Befundbesprechung & Behandlungsplan
Rücklauf der Labor- und Ultraschallergebnisse.
Klinische Entscheidungsfindung
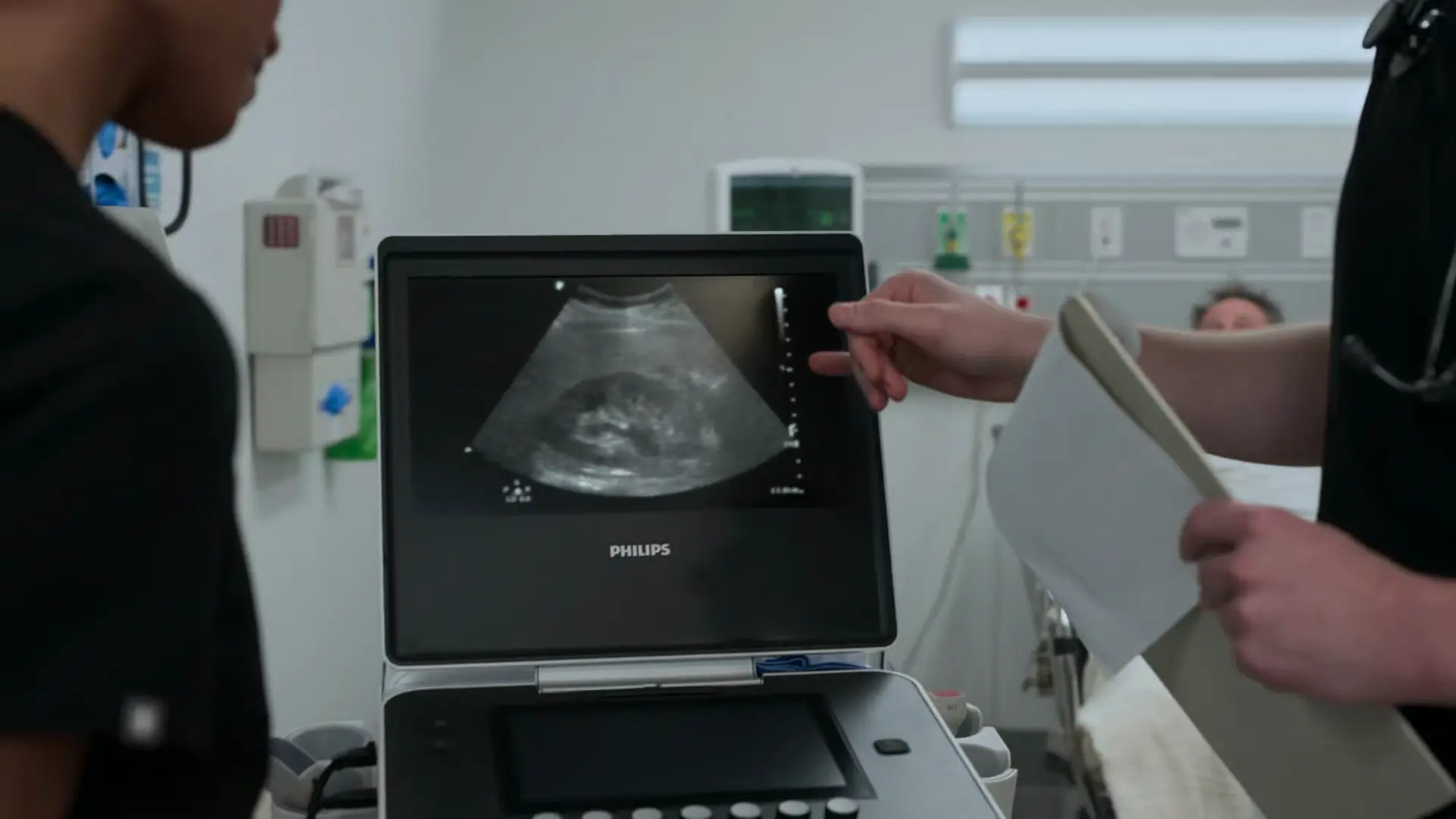
Der Urinstatus bestätigt eine Mikrohämaturie (Erythrozyten 3+), was typisch ist, wenn der Stein das Urothel des Harnleiters schädigt. Normale Harnstoff- und Kreatininwerte schließen eine akute Nierenschädigung (AKI) effektiv aus; die gesunde rechte Niere kompensiert gut. Die Bedside-Sonographie bestätigt eine milde Hydronephrose, was exakt mit den Symptomen eines Uretersteins korreliert. Die Schmerzen haben gut auf die NSAR-Therapie angesprochen. Da keine Anzeichen einer komplizierten Nephrolithiasis vorliegen (kein AKI, keine Infektion, Schmerzen sind kontrollierbar), kann der Patient konservativ mit fortgesetzter Schmerztherapie und Beobachtung behandelt werden.
Diagnostik & Befunde
Befunde:
- Urin-Stix: Erythrozyten 3+
- Basislabor: Harnstoff und Kreatinin im Normbereich
- Bedside-Sonographie: Leichte Hydronephrose, passend zu einem Ureterstein
Maßnahmen
- Weitere 15 mg Ketorolac i.m. angeordnet
- Fortgesetzte Beobachtung
⮑ Verlauf & Reassessment
Die Schmerzen des Patienten haben sich nach den ersten 15 mg Ketorolac i.m. deutlich gebessert. Geplant ist die Verabreichung einer zweiten Dosis und die weitere Überwachung.
Status-Update & Entlassungsverzögerung
Der Patient ist klinisch stabil, benötigt jedoch die abschließenden Rezepte und die Unterschrift des Facharztes, um offiziell entlassen zu werden.
+1
Status-Update & Entlassungsverzögerung
Der Patient ist klinisch stabil, benötigt jedoch die abschließenden Rezepte und die Unterschrift des Facharztes, um offiziell entlassen zu werden.
Klinische Entscheidungsfindung
Der akute Schmerz des Patienten wurde erfolgreich behandelt, und er ist klinisch für die ambulante Weiterbehandlung seiner unkomplizierten Nierenkolik freigegeben. Das Standardprotokoll der ZNA schreibt jedoch vor, dass der diensthabende Facharzt (Dr. Mohan) die Entlassungspapiere formell abzeichnen und Rezepte für zu Hause (wie orale NSAR, Antiemetika oder Alphablocker wie Tamsulosin) finalisieren muss. Da Dr. Mohan aufgrund einer akuten Panikattacke / eines medizinischen Zwischenfalls (außerhalb des Bildes) derzeit nicht verfügbar ist, wird der Patient administrativ an der Entlassung gehindert. Diese Situation macht es erforderlich, den Patienten in der ZNA zu behalten, bis der Facharzt seine Arbeit wieder aufnimmt oder ein anderer Arzt die Behandlung übernimmt.
Diagnostik & Befunde
Befunde:
- Patient ist schmerzfrei und klinisch stabil
- Kognitiv voll orientiert (zeigt sich durch Grammatik-Pedanterie)
Maßnahmen
- Entlassung wird bis zur Unterschrift des Facharztes zurückgehalten
- Warten auf Bearbeitung der ambulanten Rezepte durch die Apotheke
⮑ Verlauf & Reassessment
Der Patient ist medizinisch stabil, wird jedoch zunehmend frustriert durch die administrativen Verzögerungen. Er behält spielerisch, aber bestimmt seine 'Englischlehrer'-Rolle bei, indem er die Grammatik des Personals korrigiert.
Klinische Medien

Status-Update
Anhaltende Verzögerungen bei der Bereitstellung der Entlassungsmedikation.
Status-Update
Anhaltende Verzögerungen bei der Bereitstellung der Entlassungsmedikation.
Klinische Entscheidungsfindung
Das Krankenhaus ist Opfer eines Cyberangriffs, was zu massiven Verzögerungen in der Apotheke und im gesamten Patientenfluss führt. Der Patient bleibt stabil, kann die Klinik jedoch nicht verlassen, bis die oralen Ketorolac-Rezepte ausgestellt sind. Er wird weiterhin im ZNA-Raum geparkt (Boarding), während auf eine Lösung durch die Apotheke gewartet wird.
Diagnostik & Befunde
Befunde:
- Patient bleibt klinisch stabil, schmerzfrei
Maßnahmen
- Fortgesetzte Beobachtung und Rücksprache mit der Apotheke
⮑ Verlauf & Reassessment
Der Patient merkt an, dass er seinem Sohn versprochen hat, sich mit ihm im Park das Feuerwerk anzusehen, bleibt aber während der Wartezeit kooperativ.
Klinische Verschlechterung
Der Patient wird während des Wartens auf die Entlassung plötzlich bewusstlos und hypoton.
Klinische Verschlechterung
Der Patient wird während des Wartens auf die Entlassung plötzlich bewusstlos und hypoton.
Klinische Entscheidungsfindung
Der Patient dekompensiert rasch mit schwerer Hypotension (78/42) und Hypoxie (87%). Obwohl vom Personal initial eine (schmerzbedingte) vasovagale Synkope in Betracht gezogen wurde, ist das Ausmaß der Hypotension und Hypoxie ohne vorausgehenden Schmerztrigger hochverdächtig auf einen echten Schockzustand – aufgrund der Plötzlichkeit sehr wahrscheinlich hämorrhagisch. Der Patient hat nicht einmal einen venösen Zugang (PVK), da er praktisch schon entlassen war. Er benötigt eine sofortige Verlegung in den Schockraum (Trauma Room) zur Stabilisierung, Schaffung eines Gefäßzugangs und diagnostischen Abklärung eines undifferenzierten Schocks.
Diagnostik & Befunde
- Kontinuierliches Vitaldaten-Monitoring
Befunde:
- Schwere Hypotension (78/42)
- Hypoxie (SpO2 87%)
- Bewusstseinstrübung/Bewusstlosigkeit
Maßnahmen
- Sofortige Verlegung in den Schockraum
⮑ Verlauf & Reassessment
Patient ist kritisch krank, hämodynamisch instabil und bedarf einer sofortigen Reanimation/Schocktherapie.
Diagnose & Massivtransfusionsprotokoll (MTP)
Abklärung eines undifferenzierten Schocks bei einem Patienten mit vorheriger Diagnose einer Nierenkolik.
Diagnose & Massivtransfusionsprotokoll (MTP)
Abklärung eines undifferenzierten Schocks bei einem Patienten mit vorheriger Diagnose einer Nierenkolik.
Klinische Entscheidungsfindung
Dr. Robby erkennt den klassischen kognitiven Fehler (Anchoring Bias): Hämaturie und Flankenschmerzen bei einem älteren Mann bedeuten nicht immer einen Nierenstein; dies ist auch das klinische Bild eines expandierenden oder rupturierten Bauchaortenaneurysmas (BAA/AAA). Es wird sofort ein E-FAST-Ultraschall durchgeführt, der ein 8 Zentimeter großes BAA mit massiver freier Flüssigkeit (Ruptur) zeigt. Der Patient verblutet (Exsanguination). Das Massivtransfusionsprotokoll (MTP) wird eingeleitet, um Volumen und Sauerstoffträgerkapazität zu ersetzen. Es werden zwei großlumige periphere Zugänge (PVK) und ein 16G-Jugularis-externa-Katheter gelegt, was das Hagen-Poiseuille-Gesetz unterstreicht (kurze, dicke Katheter ermöglichen schnellere Flussraten als lange zentrale Venenkatheter). Der Patient wird intubiert, um die Atemwege zu sichern und die Oxygenierung im Rahmen eines schweren Schocks zu optimieren. Tranexamsäure (TXA) wird zur Verhinderung der Fibrinolyse verabreicht. Calciumgluconat wird proaktiv gegeben, um einer Hypokalzämie vorzubeugen, die durch Citrat-Toxizität aufgrund der raschen Gabe von Vollblutkonserven entstehen kann.
Diagnostik & Befunde
- E-FAST (Extended Focused Assessment with Sonography for Trauma)
Befunde:
- 8 Zentimeter großes Bauchaortenaneurysma (BAA)
- Massive intraabdominelle freie Flüssigkeit (Hämorrhagie)
Maßnahmen
- Einleitung des Massivtransfusionsprotokolls (MTP)
- Anlage von zwei großlumigen PVKs in der Ellenbeuge und einem 16G-Vena-jugularis-externa-Katheter
- Gabe von 4 Einheiten Vollblut über ein Druckinfusionssystem (Rapid Infuser)
- Endotracheale Intubation (durchgeführt von Medizinstudent Javadi)
- Gabe von Tranexamsäure (TXA) 2 Gramm
- Gabe von Calciumgluconat
- Gefäßchirurgisches Konsil angefordert
⮑ Verlauf & Reassessment
Nach Intubation und den ersten vier Blutkonserven verbesserte sich der Blutdruck des Patienten vorübergehend auf 86/52 mit einem kräftigen Radialispuls und einer guten etCO2-Kurve. Die Blutungsrate bleibt jedoch katastrophal hoch.
Herzstillstand & Reanimationsthorakotomie
Patient verliert trotz aggressiver MTP den Puls und rutscht in einen Kreislaufstillstand mit pulsloser elektrischer Aktivität (PEA).
+3
Herzstillstand & Reanimationsthorakotomie
Patient verliert trotz aggressiver MTP den Puls und rutscht in einen Kreislaufstillstand mit pulsloser elektrischer Aktivität (PEA).
Klinische Entscheidungsfindung
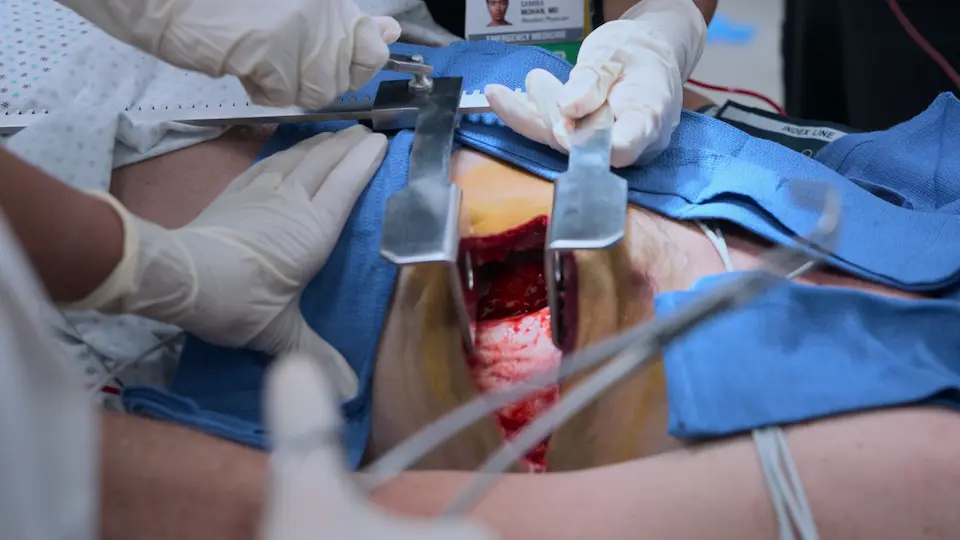
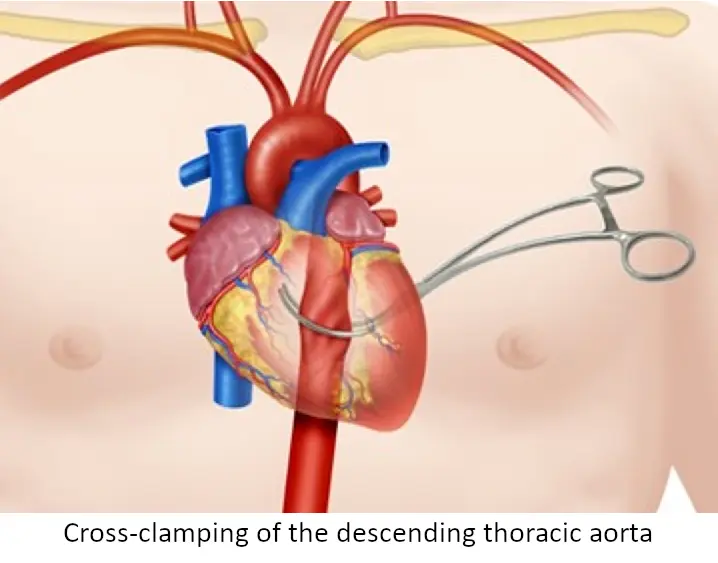
Der Patient ist so weit exsanguiniert, dass es zu einem Herzstillstand (PEA) gekommen ist, da die Rate der intraabdominellen Blutung die Rate der MTP-Volumengabe übersteigt. Der Gefäßchirurg ist noch nicht eingetroffen. Um das Leben des Patienten zu retten, muss das ZNA-Team den subdiaphragmalen Blutfluss stoppen. Eine linkslaterale Notfall- bzw. Reanimationsthorakotomie ist indiziert, um die Aorta descendens abzuklemmen (Cross-Clamping). Dieses 'Hail Mary'-Manöver (Verzweiflungstat) priorisiert den Blutfluss zu Herz und Gehirn, während die katastrophale abdominale Blutung vorübergehend gestoppt wird, um Zeit für den Transport in den OP zu gewinnen. Eine offene Herzdruckmassage (interne Herzdruckmassage) ist ebenfalls indiziert, um das leere Herz manuell zu pumpen, während Volumen infundiert wird.
Diagnostik & Befunde
- Rhythmuskontrolle (Sinustachykardie ohne Puls -> PEA)
Befunde:
- Verlust des Pulses (PEA-Herzstillstand)
- Systolischer Blutdruck fiel vor dem Arrest auf 68 ab
- Unter direkter Sicht ist das Herz blutleer (volumenleer)
Maßnahmen
- Einleitung von CPR (Thoraxkompressionen)
- Linkslaterale Reanimationsthorakotomie durchgeführt
- Einsetzen eines Rippenspreizers (Finochietto)
- Abklemmen (Cross-Clamping) der Aorta descendens mit einer Satinsky-Klemme
- Beginn mit offener interner Herzdruckmassage
- Gabe der Blutkonserven 7 und 8 über das Druckinfusionssystem
⮑ Verlauf & Reassessment
Aorta erfolgreich abgeklemmt. Das Team führt aktiv eine offene Herzdruckmassage durch, während aggressiv weiteres Vollblut infundiert wird, um das leere Gefäßsystem wieder aufzufüllen.
Klinische Medien

ROSC & Disposition
Reevaluation der kardialen Füllung und des Pulses während der internen Kompressionen.
ROSC & Disposition
Reevaluation der kardialen Füllung und des Pulses während der internen Kompressionen.
Klinische Entscheidungsfindung
Mit abgeklemmter Aorta hat die schnelle Infusion von Vollblut das thorakale Gefäßsystem des Patienten erfolgreich aufgefüllt. Das Herz füllt sich sichtbar und schlägt wieder effektiv von allein. Ein kräftiger Radialispuls ist zurückgekehrt, und der systolische Blutdruck stabilisiert sich bei etwa 94. Die ZNA hat eine maximale Stabilisierung erreicht; der Patient muss nun umgehend in den Operationssaal verlegt werden, damit der Gefäßchirurg das rupturierte BAA endgültig versorgen und der Thorax formell verschlossen werden kann.
Diagnostik & Befunde
- Pulskontrolle
- Direkte Visualisierung von Myokardfüllung und Kontraktilität
Befunde:
- Rückkehr eines kräftigen Radialispulses
- Systolischer RR von 94
Maßnahmen
- Auflegen von feuchten Bauchtüchern (Lap-Pads) über die offene Thorakotomie-Inzision
- Transportvorbereitung des Patienten samt Druckinfusionssystem und zusätzlichem Blut für den sofortigen Transport
- Verlegung des Patienten in den Operationssaal (OP)
⮑ Verlauf & Reassessment
Patient erreicht ROSC. Hämodynamik vorübergehend durch liegende Aortenklemme stabilisiert. Verlegung in den OP.
Post-Mortem Aktenstudium
Nach Wiederherstellung des Krankenhausinformationssystems (KIS) / der elektronischen Patientenakte (ePA) ist eine retrospektive Durchsicht der Krankenakte nach dem Tod des Patienten im OP möglich.
+1
Post-Mortem Aktenstudium
Nach Wiederherstellung des Krankenhausinformationssystems (KIS) / der elektronischen Patientenakte (ePA) ist eine retrospektive Durchsicht der Krankenakte nach dem Tod des Patienten im OP möglich.
Klinische Entscheidungsfindung
Da die Computer und das Krankenhausinformationssystem (KIS) wieder online sind, hat das Personal endlich Zugriff auf die vollständige Krankenakte des Patienten. Die Akte offenbart, dass der Patient um 19:01 Uhr auf dem Operationstisch an einem intraoperativen Herzkreislaufstillstand verstorben ist. Entscheidend ist, dass das System ein CT von vor 1,5 Jahren zeigt, in dem ein 4 cm großes Bauchaortenaneurysma dokumentiert ist. Zu diesem Zeitpunkt war es noch zu klein für einen chirurgischen Eingriff, weshalb routinemäßige sonographische Verlaufskontrollen alle 6 Monate empfohlen wurden. Der Patient war 'Lost to Follow-up'. Da das ZNA-Team während des Cyberangriffs keinen Zugriff auf das KIS hatte und der Patient diesbezüglich keine Angaben machte, blieb dem Team diese hochriskante Vorerkrankung völlig verborgen. Dies führte zu dem verheerenden Ankerfehler (Anchoring Bias) bezüglich seiner Nierensteinanamnese.
Diagnostik & Befunde
- Retrospektive Durchsicht der elektronischen Patientenakte (KIS/ePA)
Befunde:
- Todeszeitpunkt: 19:01 Uhr
- Ein früheres CT (vor 18 Monaten) dokumentierte ein 4 cm großes Bauchaortenaneurysma
- Der Patient erschien nicht zu den empfohlenen 6-monatigen sonographischen Kontrollen
Maßnahmen
- Post-Mortem-Versorgung gemäß Krankenhausrichtlinien eingeleitet
⮑ Verlauf & Reassessment
Der Patient verstarb im Operationssaal. Intraoperativer Reanimationsalarm (Code Blue), jedoch waren die Wiederbelebungsmaßnahmen erfolglos.
Klinische Medien

Diagnosen & Disposition
Diagnosen im Verlauf
- [Staffel 02, Episode 09]Ureterstein links (Nierenkolik) mit milder Hydronephrose
- [Staffel 02, Episode 11]Rupturiertes Bauchaortenaneurysma (BAA) (Initial fehldiagnostiziert als unkomplizierte Nierenkolik)
- [Staffel 02, Episode 13]Verstorben: Hämorrhagischer Schock infolge rupturierten 8-cm-Bauchaortenaneurysmas (BAA) - im OP verstorben
Aktuelle Disposition
Verstorben. Der Patient verstarb im Operationssaal während der versuchten definitiven chirurgischen Versorgung seines rupturierten Bauchaortenaneurysmas.
Fallanalyse
Episodenkontext
Austin Greens Handlungsbogen wandelt sich von einem gewöhnlichen Standardfall ('Bread-and-Butter') zu einer niederschmetternden Tragödie, die die Anfälligkeit des Gesundheitssystems unterstreicht. Anfangs diente der Fall in S02E09-E10 dazu, Probleme im Patientenfluss der Notaufnahme (Boarding) und die chaotischen Auswirkungen durch die Abwesenheit eines Facharztes aufzuzeigen. In S02E11 nimmt die Handlung eine katastrophale Wendung, als sich der 'Nierenstein' als rupturiertes BAA entpuppt. In S02E13 endet der Bogen tragisch: Green stirbt im OP. Die Enthüllung, dass sein BAA vorbekannt war, aber aufgrund eines Cyberangriffs auf das Krankenhaus übersehen wurde, liefert einen starken Kommentar zur Abhängigkeit der Medizin von elektronischen Patientenakten (KIS/ePA) und den fatalen Konsequenzen, wenn Patienten sich nicht an die empfohlene longitudinale Überwachung halten.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Die medizinische Darstellung dieses Falls bleibt bis zu ihrem tragischen Abschluss äußerst akkurat. Der initiale diagnostische Pfad für eine Nierenkolik entsprach dem Standard. Das übersehene BAA ist eine klassische, berüchtigte Fallgrube (Pitfall) in Facharztprüfungen: Ein expandierendes BAA, das den Ureter irritiert, ahmt einen Nierenstein nach. Die Reanimation mittels MTP, TXA, Calciumgluconat und der 'Hail Mary'-Reanimationsthorakotomie mit Aortenabklemmung war eine unglaublich realistische Darstellung traumatologischer Rettungsmanöver. In S02E13 ist die Erkenntnis, dass ein 4-cm-BAA über 1,5 Jahre ohne Überwachung auf 8 cm anwuchs, medizinisch fundiert; BAAs können sich unvorhersehbar ausdehnen, was genau der Grund ist, warum bei Aneurysmen dieser Größe eine 6-monatige Überwachung zwingend erforderlich ist.
Komplikationen & Fehler
- Administrative Verzögerung: Die Entlassung des Patienten verzögert sich, da die Apotheke überlastet ist und der zuständige Facharzt (Dr. Mohan) vorübergehend nicht verfügbar ist, um die endgültigen Entlassungspapiere zu unterschreiben.
- Diagnostischer Fehler / Ankerheuristik (Anchoring Bias): Medizinstudent Ogilvie und Dr. Mohan verließen sich (ankerten) verfrüht auf die Nierenstein-Anamnese des Patienten, das Vorhandensein einer Hämaturie und die milde Hydronephrose. Sie versäumten es, die Bauchaorta während des initialen POCUS darzustellen, wodurch sie ein massives 8-cm-BAA übersahen.
Klinische Pearls
Die Bedside-Sonographie (POCUS) ist ein äußerst wertvolles, strahlungsfreies Instrument zur Identifikation einer obstruktiven Uropathie (Hydronephrose/Harnstau) bei Patienten, die sich mit klassischen Symptomen einer Nierenkolik vorstellen.
NSAR (wie Ketorolac, Ibuprofen oder Diclofenac) sind Opioiden bei akuter Nierenkolik oft überlegen, da sie den Tonus der glatten Ureter-Muskulatur durch Hemmung der Prostaglandinsynthese senken und so die Ursache des Schmerzes bekämpfen.
Normale Harnstoff- und Kreatininwerte bei Vorliegen einer unilateralen Hydronephrose sind beruhigend; sie zeigen an, dass der Patient keine postrenale akute Nierenschädigung (AKI) aufweist, da die kontralaterale Niere adäquat kompensiert.
Verzögerungen bei der Entlassung (etwa das Warten auf Rezepte oder die abschließende Unterschrift des Facharztes) tragen maßgeblich zum 'Boarding' und zur Überbelegung der ZNA bei und blockieren Bettenkapazitäten für eintreffende Akutpatienten.
Ein rupturiertes Bauchaortenaneurysma (BAA) ist ein klassischer Imitator der Nierenkolik. Ein expandierendes BAA kann den Harnleiter irritieren und so eine Mikrohämaturie sowie Flankenschmerzen verursachen. Bei älteren Patienten mit Flankenschmerzen sollte im Rahmen des renalen POCUS stets die Aorta mitbeurteilt werden.
Während eines Massivtransfusionsprotokolls (MTP) ist die Calcium-Substitution essenziell. Das in gelagerten Blutkonserven enthaltene Antikoagulans Citrat chelatiert das Serumcalcium des Patienten. Dies führt zu einer Hypokalzämie, die den Schockzustand verschlechtert und die myokardiale Kontraktilität verringert.
Gemäß dem Hagen-Poiseuille-Gesetz ist die Flussrate proportional zur 4. Potenz des Radius und umgekehrt proportional zur Länge des Katheters. Daher ermöglicht ein kurzer, großlumiger peripherer Zugang (PVK, wie 14G oder 16G) eine weitaus schnellere Flüssigkeitsgabe als ein standardmäßiger, langer zentraler Venenkatheter (ZVK).
Die normale Wachstumsrate eines BAA liegt typischerweise bei 0,2 bis 0,3 cm pro Jahr, kann jedoch unvorhersehbar sein. Ein 4-cm-Aneurysma, das halbjährlich überwacht werden muss, kann rasch expandieren und rupturieren, wenn der Patient (lost to follow-up) aus der Kontrolle entfällt.
Ein Bauchaortenaneurysma (BAA) mit einem Durchmesser von 4,0 cm stellt in der Regel keine Indikation für eine elektive chirurgische Versorgung dar, da die Morbidität des Eingriffs das Rupturrisiko überwiegt. Der Standard-Schwellenwert für eine elektive Operation liegt bei einem Durchmesser von ≥ 5,5 cm bei Männern (bzw. ≥ 5,0 cm bei Frauen) oder bei einer schnellen Größenzunahme (> 0,5 cm in 6 Monaten). Bei einem 4,0-cm-BAA umfasst das Standardmanagement die Modifikation kardiovaskulärer Risikofaktoren und eine routinemäßige Überwachung mittels Duplexsonographie alle 6 bis 12 Monate, um eine gefährliche Expansion rechtzeitig zu erkennen.
Ausfallzeiten elektronischer Patientenakten (KIS-Downtimes) stellen eine Hochrisikophase für medizinische Fehler dar. Ohne Zugang zu longitudinalen Patientenakten sind die Behandler vollständig auf die Erinnerung des Patienten angewiesen, wodurch sie extrem anfällig dafür sind, kritische Vorerkrankungen zu übersehen.