História da Doença Atual (HDA)
Judith Lastrade é uma paciente primigesta (G1P0) com aproximadamente 36-37 semanas de gestação, que dá entrada via SAMU com história de 2 dias de piora de uma cefaleia, agora avaliada em 10/10, acompanhada de visão turva e edema com cacifo significativo. Ela teve uma 'gravidez selvagem' (sem assistência), sem absolutamente nenhum cuidado pré-natal, com a intenção de ter um 'parto livre' sem intervenção médica. Os sintomas foram completamente refratários à administração pré-hospitalar de fentanil.

Evolução no Pronto-Socorro
Triagem e Passagem de Caso do SAMU
Aviso de chegada de paciente crítica
+1
Triagem e Passagem de Caso do SAMU
Aviso de chegada de paciente crítica
Raciocínio Clínico
Apresentação clássica de pré-eclâmpsia grave (hipertensão grave, cefaleia, alterações visuais, edema com cacifo no terceiro trimestre). Alto risco de crise convulsiva eclâmptica ou acidente vascular cerebral (AVC).
Exames e Achados
- Avaliação de sinais vitais pré-hospitalares
Achados:
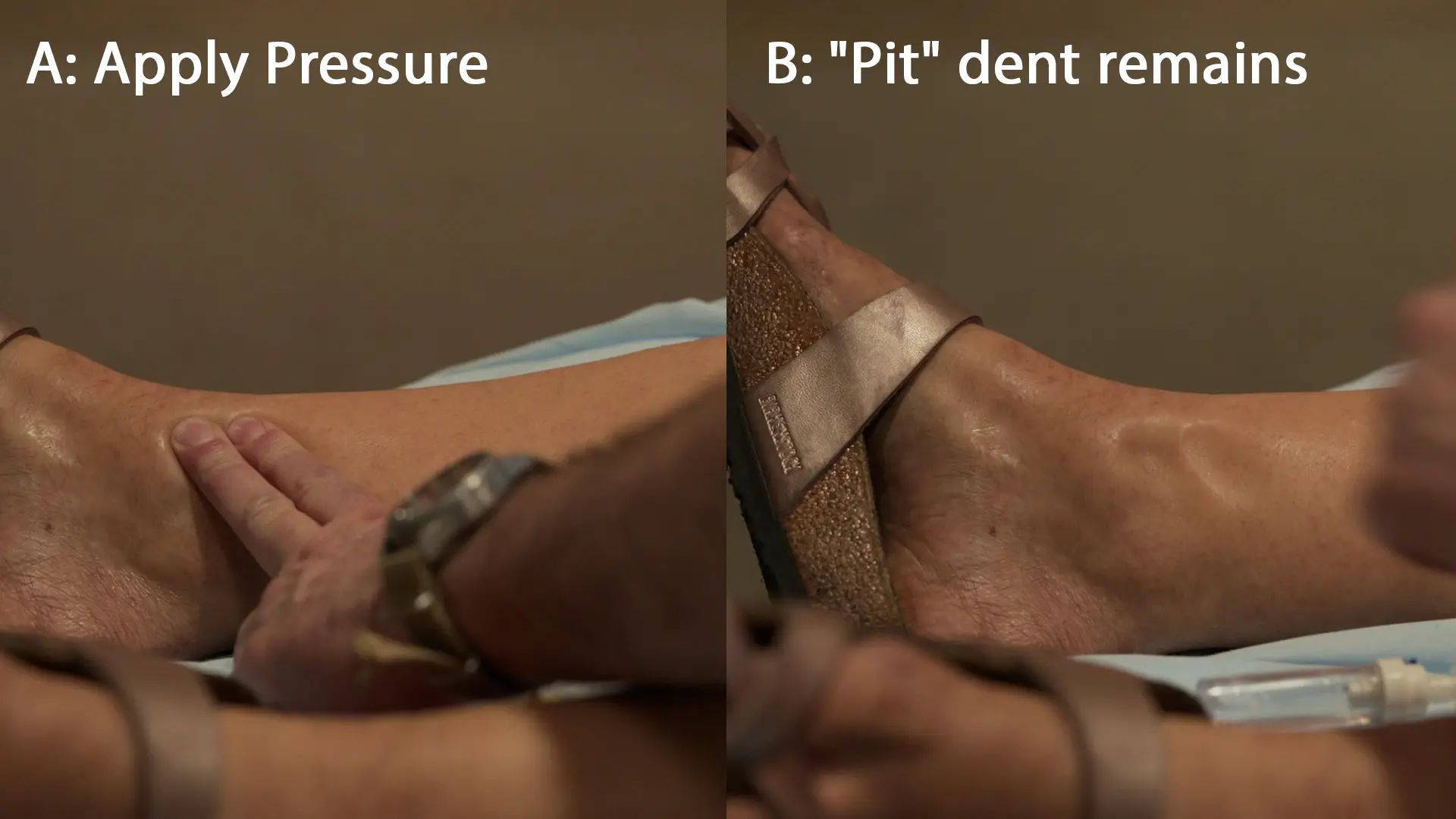
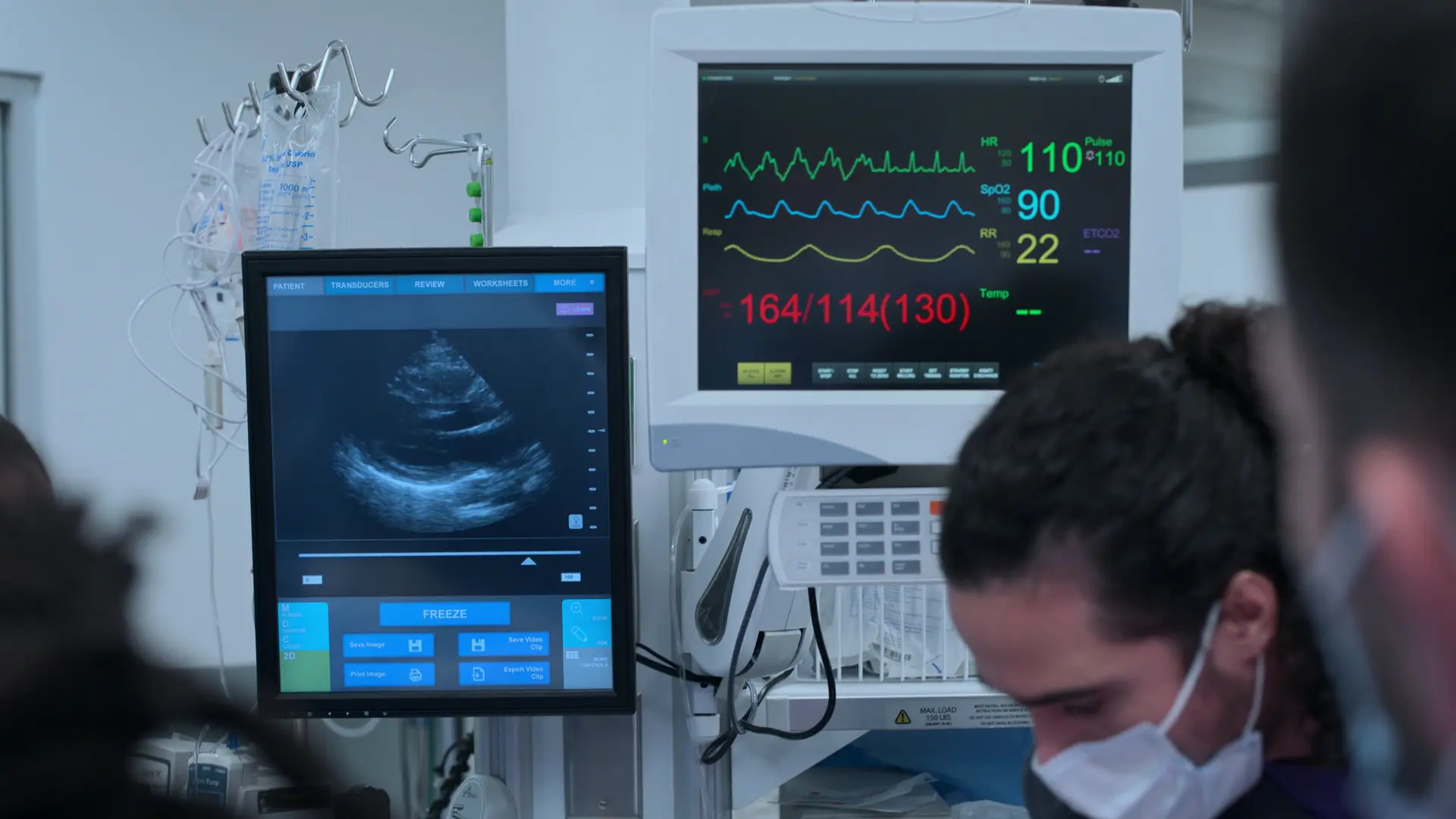
- Cefaleia 10/10, visão turva, edema com cacifo acentuado, hipertensão arterial grave
Condutas
- Fentanil pré-hospitalar (falha no alívio da cefaleia)
⮑ Desfecho e Reavaliação
Sintomas refratários ao fentanil. Sala de emergência alertada para o manejo imediato de pré-eclâmpsia grave.
Imagens Clínicas
Avaliação Inicial e Estabilização
Chegada da paciente ao PS
+2
Avaliação Inicial e Estabilização
Chegada da paciente ao PS
Raciocínio Clínico
As prioridades imediatas são o controle da pressão arterial para prevenir AVC e a administração de sulfato de magnésio para profilaxia de convulsões. A monitoriza�ção fetal é crucial para garantir a tolerância fetal à condição materna.
Exames e Achados
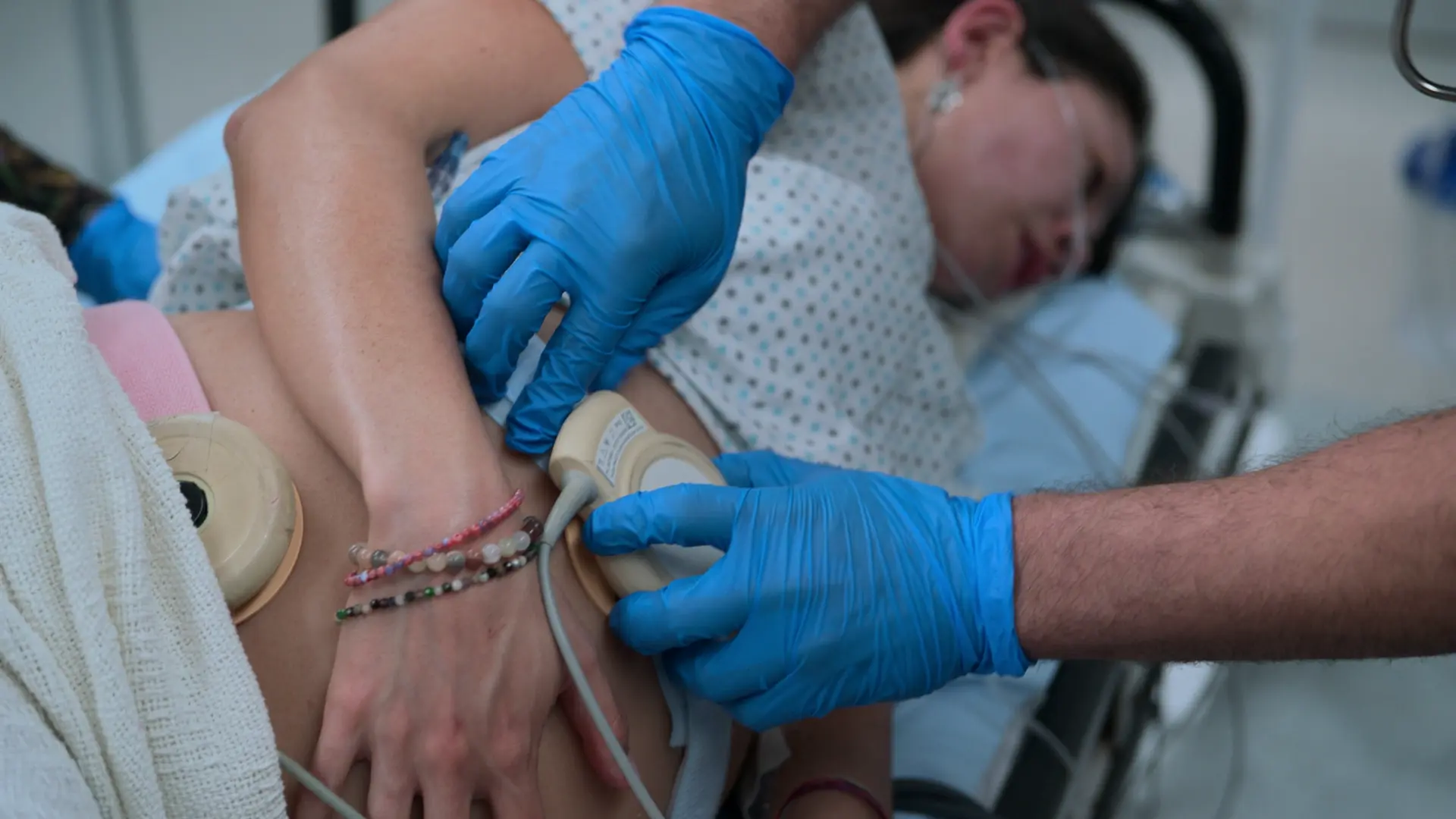
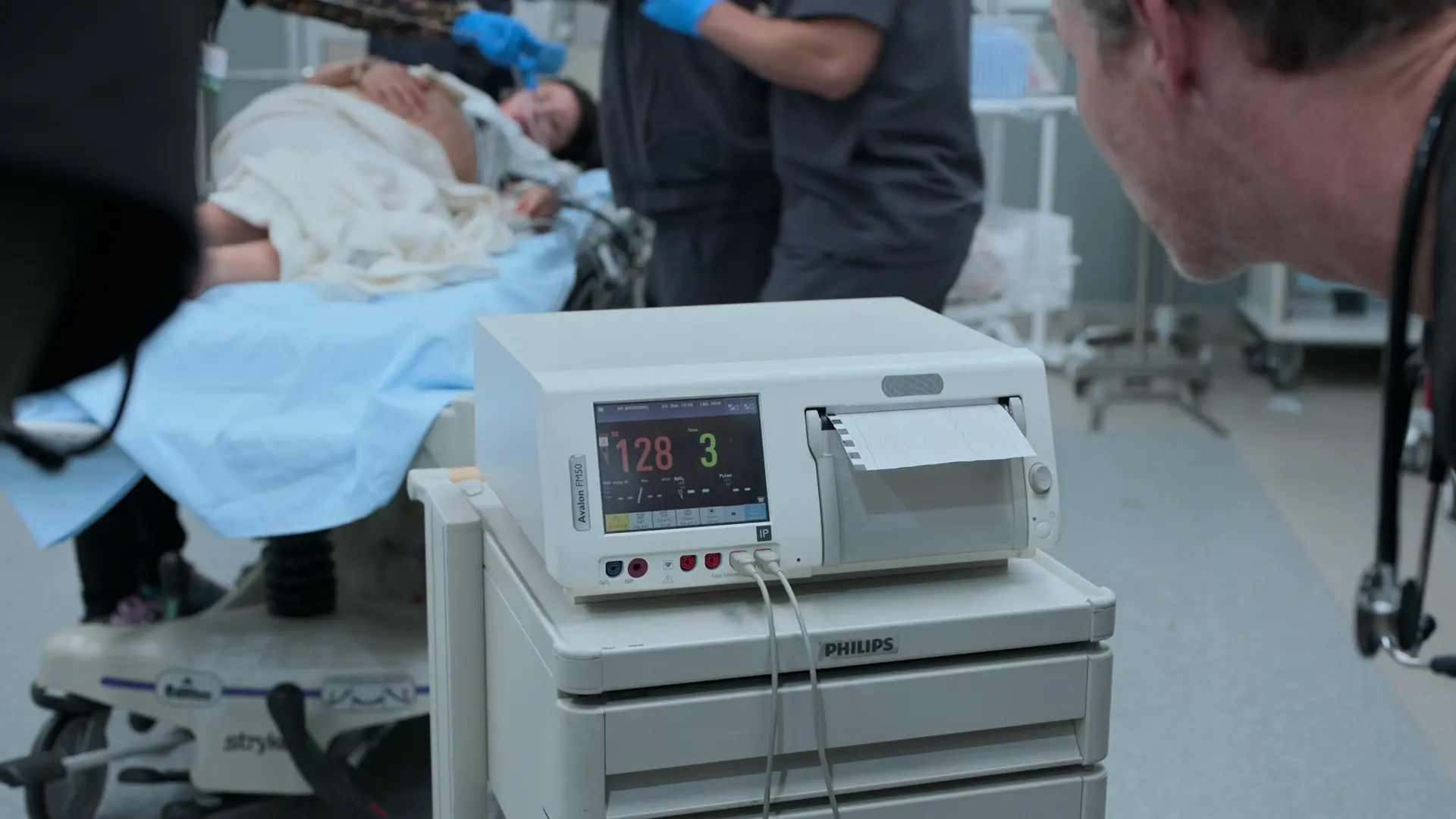
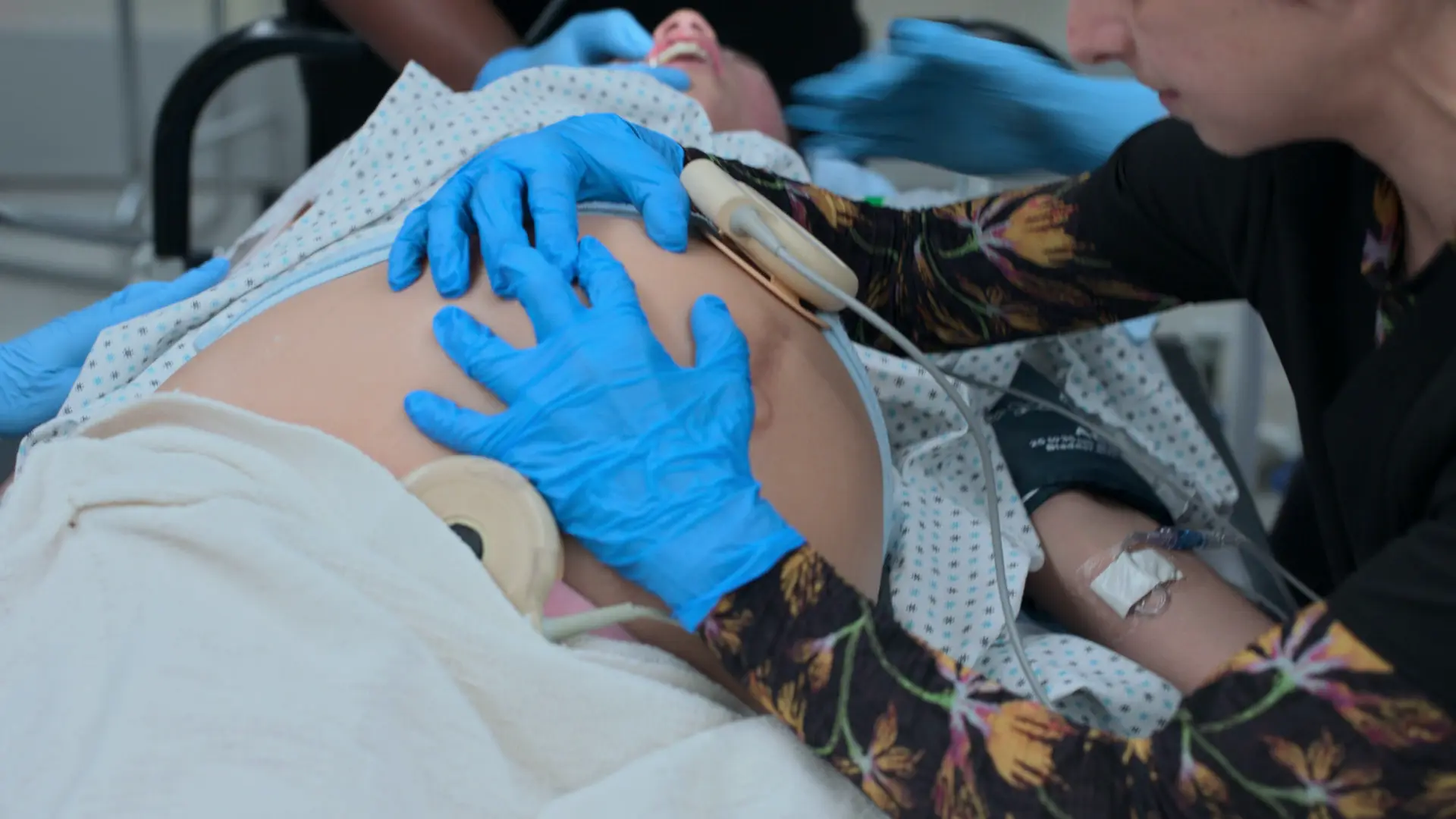
- Cardiotocografia (CTG)
Achados:
- FCF 128 bpm (tranquilizadora, faixa normal 110-160)
Condutas
- Sulfato de magnésio 6 gramas em bolus IV
- Labetalol 20 mg em bolus IV lento ao longo de 2 minutos
⮑ Desfecho e Reavaliação
Paciente resistente às explicações médicas, deseja apenas o alívio da dor de cabeça. Reavaliação necessária, pois a PA permanece perigosamente alta.
Imagens Clínicas
Reavaliação e Ultrassom Point-of-Care (POCUS)
Cefaleia persistente 10/10
+1
Reavaliação e Ultrassom Point-of-Care (POCUS)
Cefaleia persistente 10/10
Raciocínio Clínico
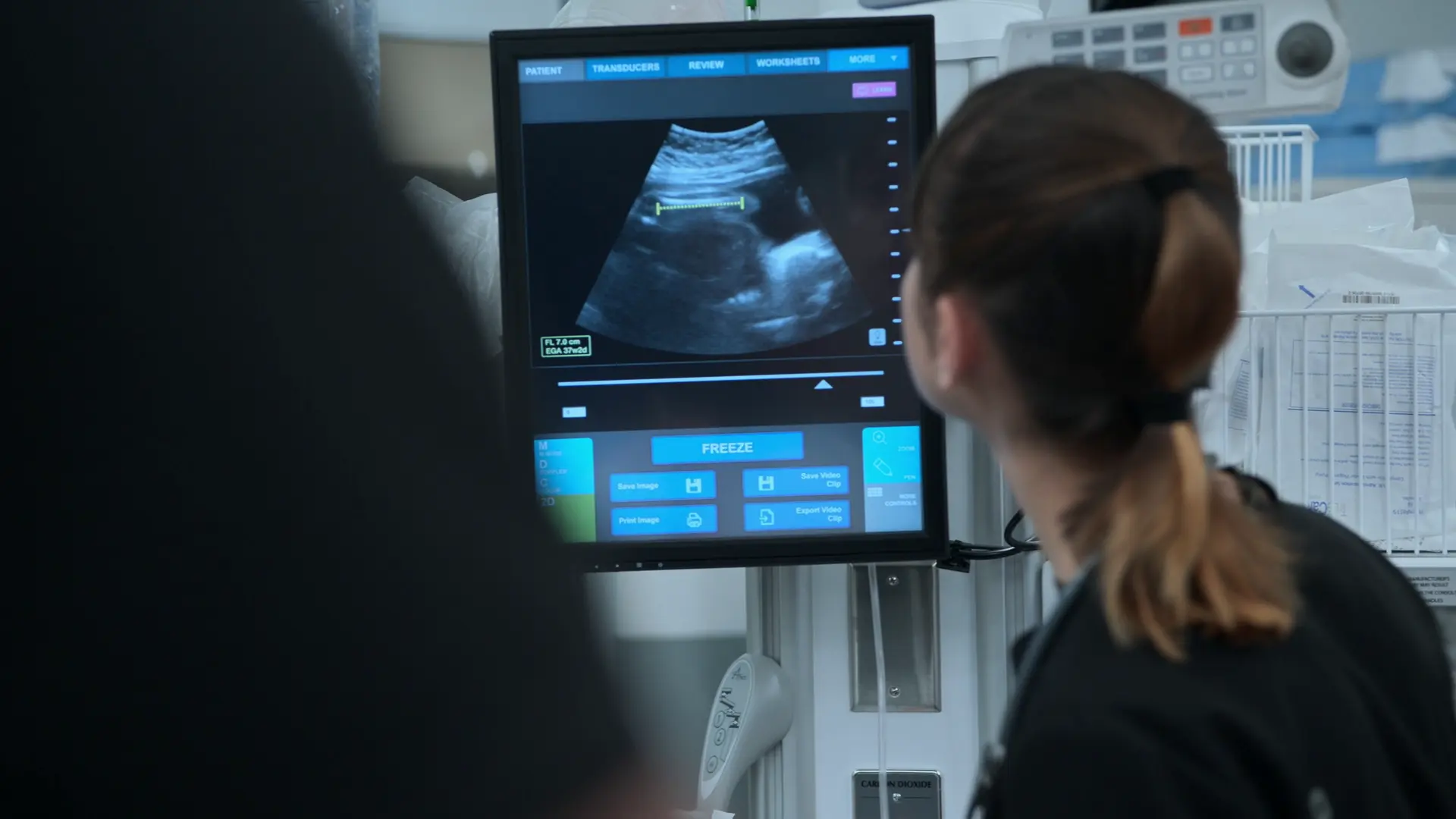
Sem assistência pré-natal, a idade gestacional exata é desconhecida. Um ultrassom à beira do leito é necessário para datar a gravidez a fim de confirmar a viabilidade para parto imediato, que é o tratamento definitivo para pré-eclâmpsia grave.
Exames e Achados
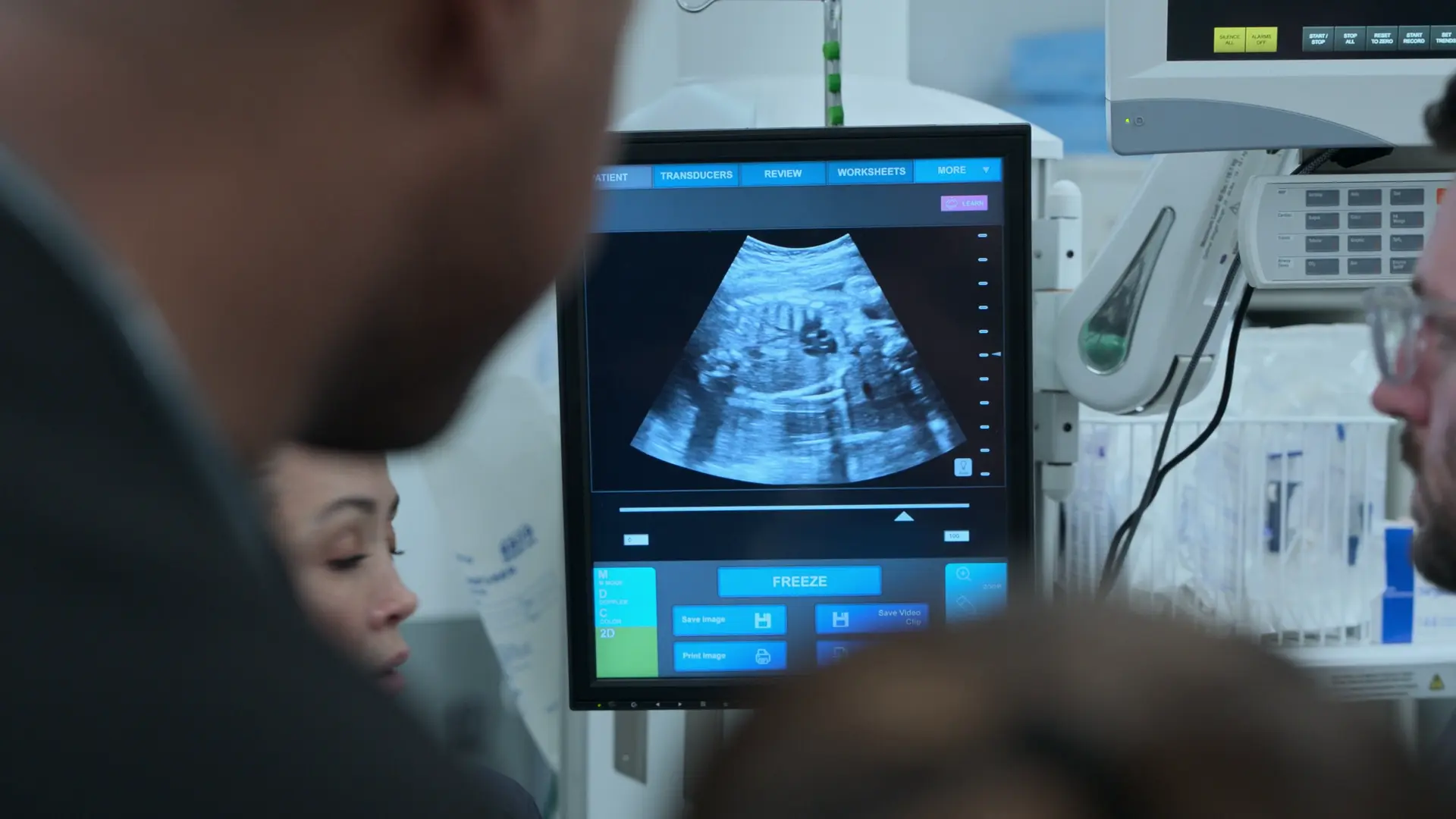
- Ultrassonografia Obstétrica à Beira do Leito (POCUS)
Achados:
- Comprimento do fêmur 7 centímetros, correlacionando-se a aproximadamente 37 semanas de gestação
Condutas
- Fentanil 50 mcg IV
- Dose adicional de Labetalol 40 mg em bolus IV
⮑ Desfecho e Reavaliação
Paciente recusa a indução do parto, apesar da explicação dos riscos (convulsões, sangramento, morte fetal/materna).
Imagens Clínicas
Deterioração Clínica e Crise Convulsiva
Resultados de exames laboratoriais chegam; Paciente desenvolve crise tônico-clônica
+2
Deterioração Clínica e Crise Convulsiva
Resultados de exames laboratoriais chegam; Paciente desenvolve crise tônico-clônica
Raciocínio Clínico
Diagnóstico atualizado de Pré-eclâmpsia para Eclâmpsia. Síndrome HELLP confirmada por exames. A crise convulsiva está causando hipóxia materna e bradicardia fetal. A interrupção imediata da crise é necessária utilizando benzodiazepínicos e antiepilépticos de segunda linha.
Exames e Achados
- Exames Laboratoriais STAT (Hemograma, Bioquímica)
Achados:
- Hemoglobina 7,5 g/dL
- Plaquetas 40.000 /mcL
- Transaminases elevadas (Síndrome HELLP)
Condutas
- Diazepam 10 mg IV (x2)
- Levetiracetam (Keppra) 4 gramas em bolus IV
- Infusão de sulfato de magnésio continuada a 2 g/h
- O2 a 15L/min via máscara não reinalante
⮑ Desfecho e Reavaliação
A atividade convulsiva continua. A frequência cardíaca fetal cai para níveis perigosos (~90 bpm). A SpO2 materna cai para 88%. Intubação indicada.
Imagens Clínicas

Manejo da Via Aérea e Crise Refratária
Hipóxia e estado de mal epiléptico contínuo
+3
Manejo da Via Aérea e Crise Refratária
Hipóxia e estado de mal epiléptico contínuo
Raciocínio Clínico
Intubação de Sequência Rápida (ISR) necessária para proteção da via aérea. Propofol escolhido por suas propriedades anticonvulsivantes GABAérgicas. Succinilcolina escolhida em vez de Rocurônio para permitir o rápido retorno da função motora, garantindo que a equipe possa identificar crises não convulsivas em andamento via EEG. Deslocamento Uterino para a Esquerda (DUE) utilizado para prevenir a compressão aortocava e otimizar a hemodinâmica materno-fetal.
Exames e Achados
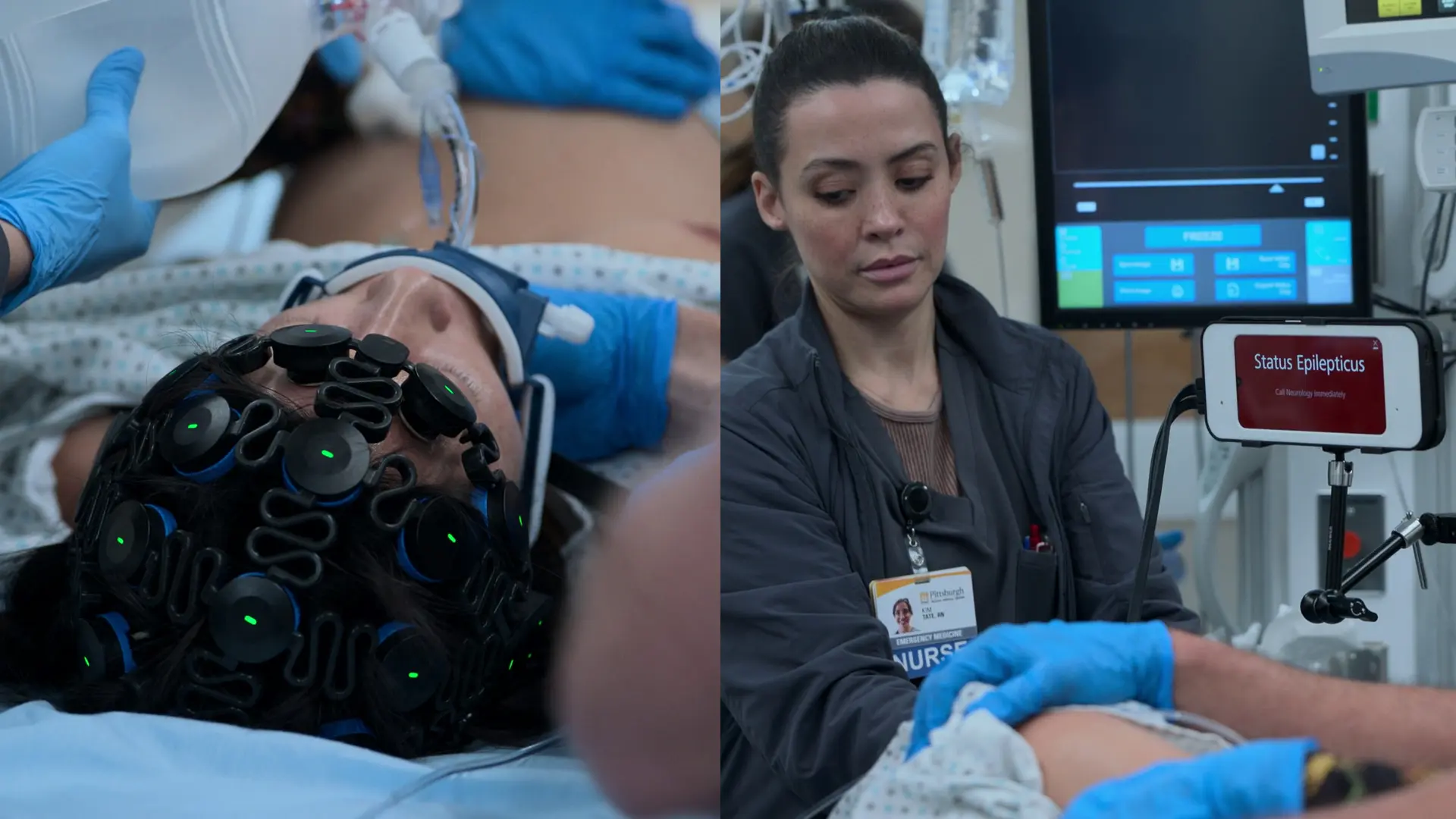
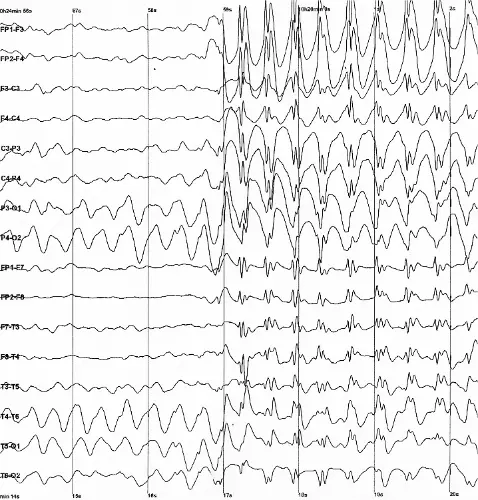
- Monitorização Contínua por EEG
Achados:
- O EEG confirma o estado de mal epiléptico não convulsivo em andamento, apesar do bloqueio neuromuscular
Condutas
- Propofol 120 mg IV
- Succinilcolina 60 mg IV
- Intubação Endotraqueal
- Deslocamento Uterino para a Esquerda manual
- Ketamina 100 mg em bolus IV para estado de mal refratário
- Transfusão de Sangue O-Negativo (Infusor Rápido)
- Dexametasona (Decadron) 10 mg em bolus IV
⮑ Desfecho e Reavaliação
Intubação bem-sucedida. A convulsão continua no EEG. Transfusão iniciada devido à anemia por HELLP. A frequência cardíaca fetal melhora temporariamente para 104 bpm.
Imagens Clínicas
Parada Cardíaca Materna e Histerotomia de Reanimação
Alarmes do monitor indicam Fibrilação Ventricular
+4
Parada Cardíaca Materna e Histerotomia de Reanimação
Alarmes do monitor indicam Fibrilação Ventricular
Raciocínio Clínico
A parada cardíaca materna durante o terceiro trimestre desencadeia a 'regra dos 4 minutos' para cesariana perimortem (Histerotomia de Reanimação). A extração do feto é a manobra de reanimação definitiva para a mãe, pois alivia a compressão aortocava e aumenta o retorno venoso ao coração em até 30%. É necessário incidir rapidamente, apesar da trombocitopenia grave.
Exames e Achados
- Checagem de ritmo (FV)
Achados:
- Fibrilação Ventricular
- Apresentação pélvica do feto
Condutas
- RCP de alta qualidade
- Desfibrilação com 200J (x2)
- Epinefrina (Adrenalina) 1 mg IV
- Histerotomia de Reanimação (Incisão mediana vertical xifopúbica)
- Extração do neonato
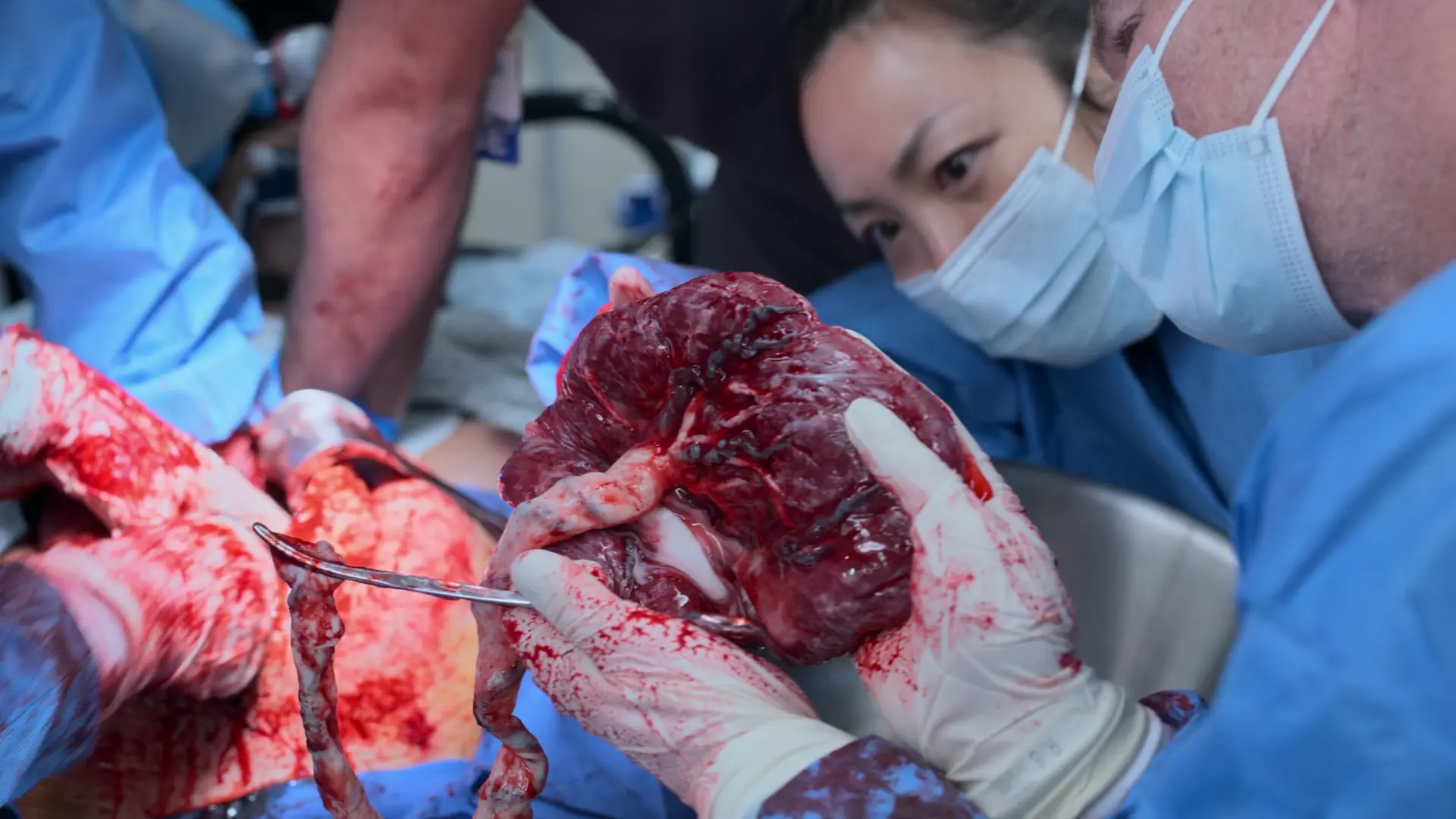
- Secundamento (dequitação) da placenta
- Ocitocina 10 UI IV e massagem uterina
⮑ Desfecho e Reavaliação
Neonato extraído com sucesso. A mãe permanece em parada, passando de FV para Atividade Elétrica Sem Pulso (AESP).
Imagens Clínicas
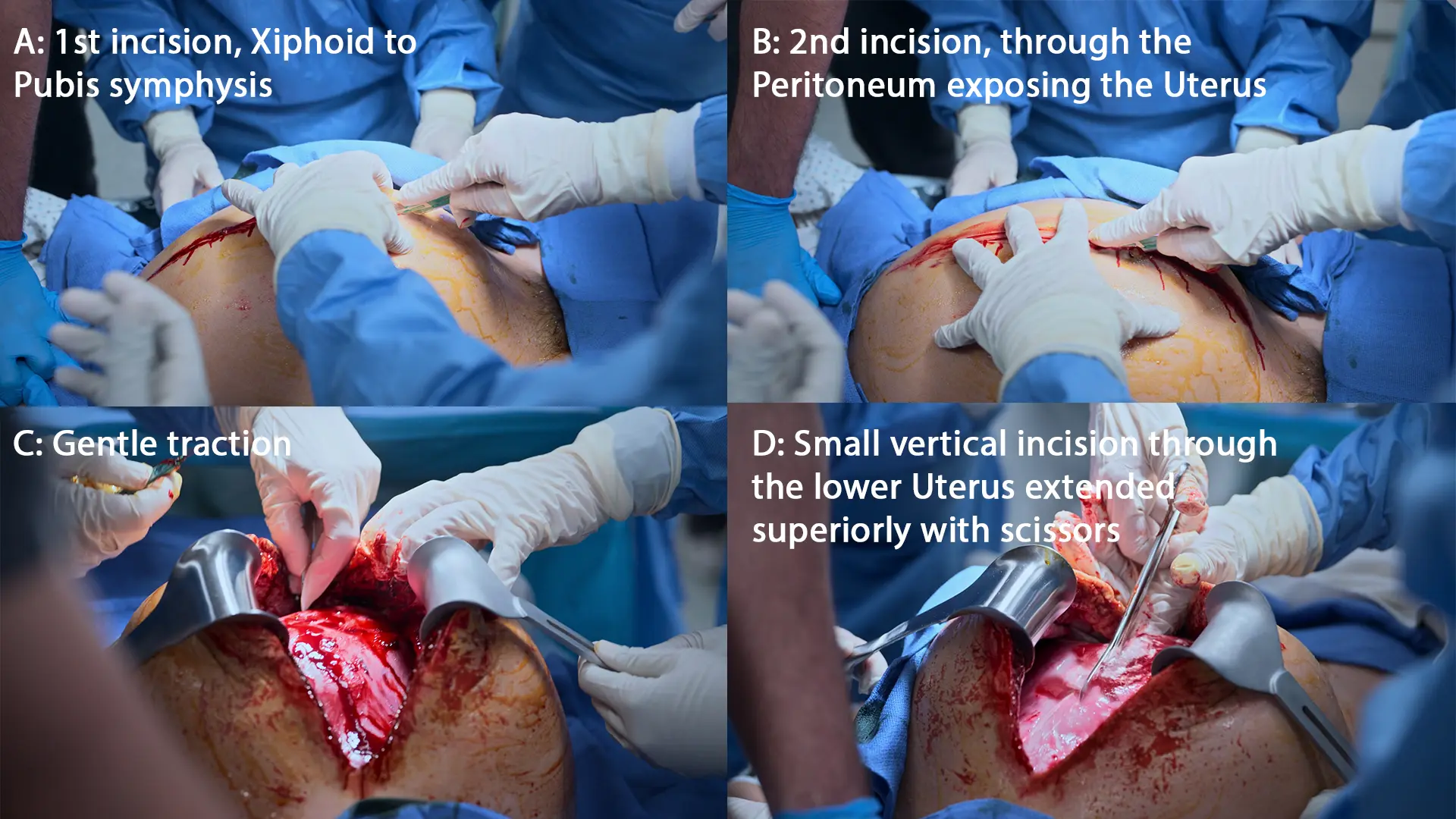
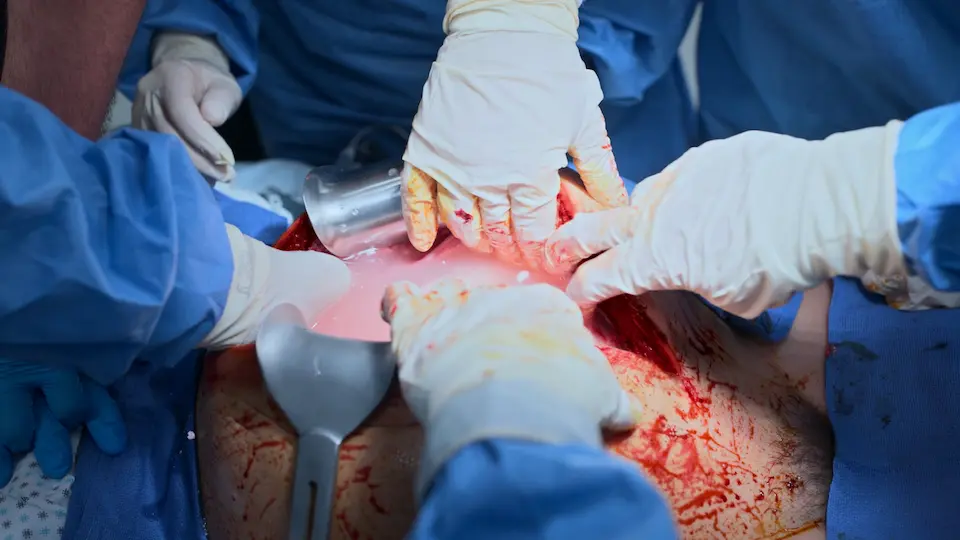
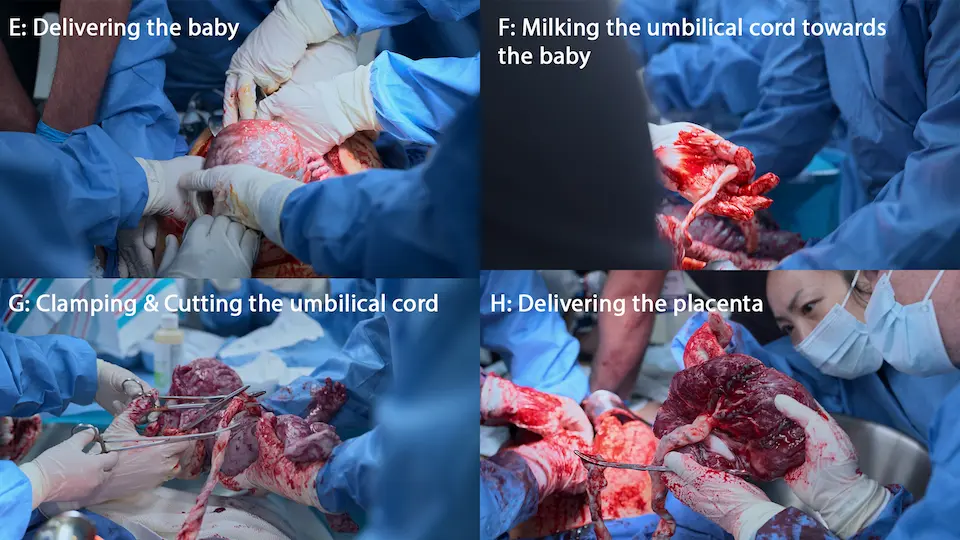
Reanimação Neonatal e Continuação do ACLS Materno
Extração de neonato comprometido e apneico
+1
Reanimação Neonatal e Continuação do ACLS Materno
Extração de neonato comprometido e apneico
Raciocínio Clínico
O neonato está apneico e bradicárdico (FC < 100 bpm). Necessita de estimulação imediata, aspiração e Ventilação com Pressão Positiva (VPP). Os alvos de oximetria de pulso para um recém-nascido sobem lentamente; uma SpO2 na faixa dos 60% com 1 minuto é fisiologicamente normal, evitando a necessidade de intubação imediata baseada apenas na SpO2. Enquanto isso, o ACLS materno deve continuar ininterrupto.
Exames e Achados
- Boletim de APGAR neonatal (1 min e 5 min)
- Checagem de ritmo e pulso materno
Achados:
- Neonato APGAR de 1 min: 5 (0 para cor, 2 para FC, 1 para reflexo, tônus e respiração)
- A FV materna persiste
Condutas
- Aspiração neonatal (sonda de DeLee) e oxigênio de fluxo livre / Ventilação com bolsa
- Desfibrilação materna
- Compressões torácicas maternas retomadas
⮑ Desfecho e Reavaliação
A FC neonatal começa a subir. A FV materna se converte em um ritmo diferente na próxima checagem de pulso.
Imagens Clínicas

Checagem de Ritmo e Controle de Hemorragia
Checagem programada de ritmo do ACLS; hemorragia uterina maciça em andamento
+2
Checagem de Ritmo e Controle de Hemorragia
Checagem programada de ritmo do ACLS; hemorragia uterina maciça em andamento
Raciocínio Clínico
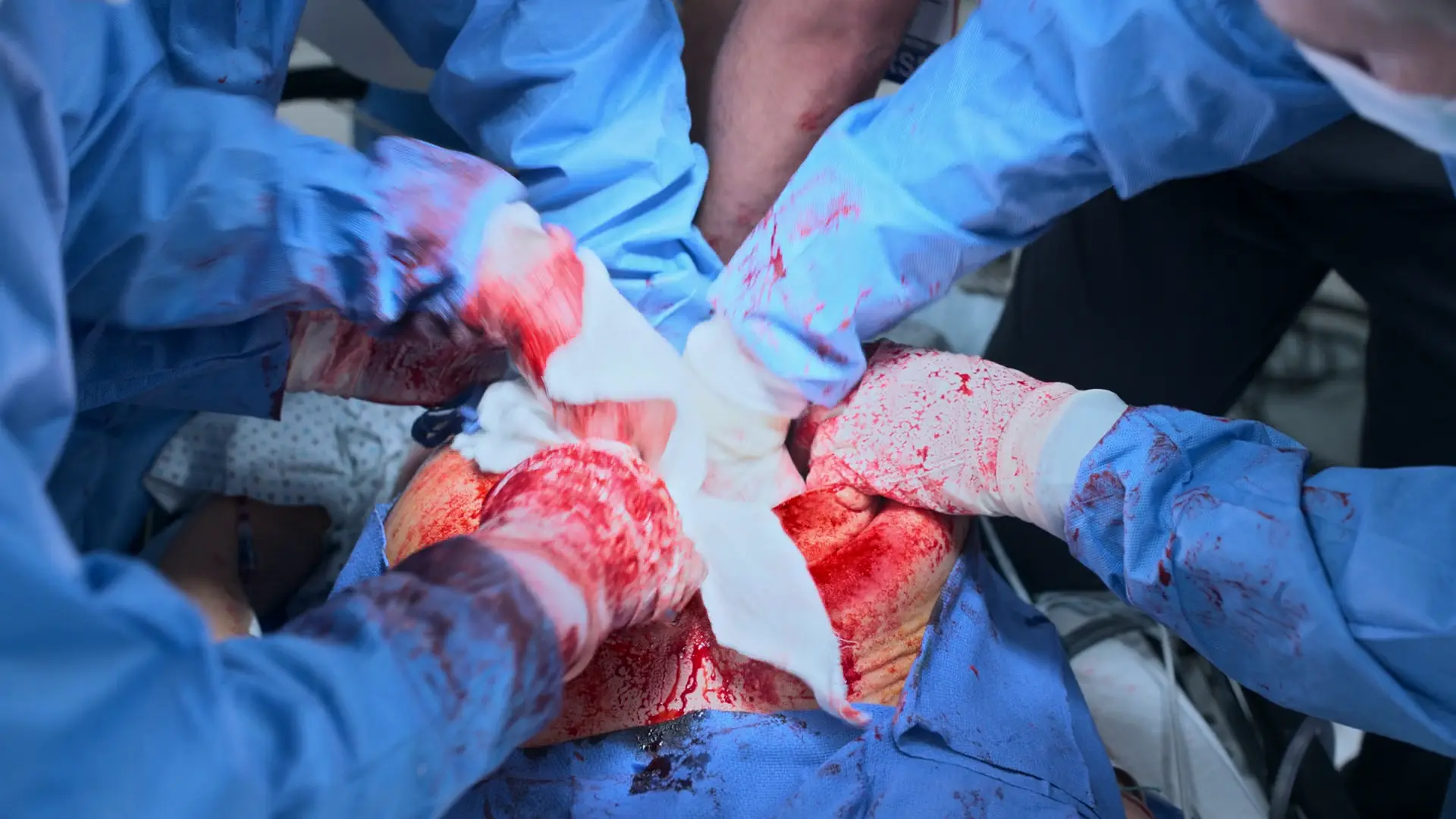
O monitor exibe um ritmo sinusal organizado, mas não há pulso carotídeo palpável, indicando Atividade Elétrica Sem Pulso (AESP). A RCP deve ser retomada imediatamente. A principal causa reversível é uma hipovolemia profunda secundária à coagulopatia da síndrome HELLP e à incisão cirúrgica. Hemostasia mecânica agressiva imediata (tamponamento com compressas cirúrgicas) e a continuação da transfusão maciça são necessárias para restaurar o volume intravascular e obter o RCE.
Exames e Achados
- Checagem de ritmo e pulso
Achados:
- Ritmo elétrico organizado (Sinusal)
- Ausência de pulso carotídeo (AESP)
- Sangramento uterino contínuo e profuso
Condutas
- Retomar compressões torácicas
- Transfundir 2 unidades adicionais de concentrado de hemácias não cruzado (O negativo)
- Tamponar o útero aberto com compressas cirúrgicas (lap pads) para hemostasia por compressão direta
⮑ Desfecho e Reavaliação
A AESP continua; a RCP segue em andamento enquanto o protocolo de transfusão maciça tenta compensar a perda de volume. O sangramento uterino é manejado com pressão direta.
Imagens Clínicas
RCE Materno e Estabilização Neonatal
Checagem de ritmo subsequente e avaliação do APGAR neonatal de 5 minutos
RCE Materno e Estabilização Neonatal
Checagem de ritmo subsequente e avaliação do APGAR neonatal de 5 minutos
Raciocínio Clínico
Com reposição volêmica agressiva (6 bolsas no total) e o tamponamento uterino, o sistema cardiovascular materno tem pré-carga suficiente para gerar um pulso de perfusão, alcançando o Retorno à Circulação Espontânea (RCE). O neonato respondeu bem à aspiração e à VPP. Ambos os pacientes estão estabilizados o suficiente para transferência definitiva.
Exames e Achados
- Checagem de ritmo e pulso materno
- Reavaliação da Hemoglobina materna
- Boletim de APGAR neonatal de 5 minutos
Achados:
- Mãe: Pulso carotídeo fraco palpável, Ritmo Sinusal
- Mãe: Hemoglobina subiu para 9 g/dL
- Mãe: O EEG não mostra atividade convulsiva
- Neonato: APGAR de 5 minutos de 8 (SpO2 normal aos 5 min é de 80%)
Condutas
- Interromper a RCP
- Aferir a pressão arterial
- Protocolos de transferência iniciados para o Centro Cirúrgico (Mãe) e UTIN (Neonato)
⮑ Desfecho e Reavaliação
RCE materno mantido; o sangramento diminuiu para um gotejamento. A FC neonatal se normaliza para 132 bpm. Sucesso massivo.
Diagnósticos e Destino
Evolução Diagnóstica
- [Pré-hospitalar]Pré-eclâmpsia grave
- [Sala de Emergência]Eclâmpsia
- [Sala de Emergência]Síndrome HELLP (Hemólise, Enzimas hepáticas elevadas, Plaquetas baixas)
- [Sala de Emergência]Estado de Mal Epiléptico não convulsivo refratário
- [Sala de Emergência]Parada Cardíaca Materna (FV / AESP)
Destino Atual
RCE materno alcançado; paciente transferida para o Centro Cirúrgico com a Obstetrícia. Neonato reanimado com sucesso e transferido para a UTIN.
Análise do Casebook
Contexto do Episódio
O caso destaca os perigos extremos das 'gravidezes selvagens' (sem assistência médica). A narrativa força a equipe da emergência, que já está sobrecarregada e lidando com dramas interpessoais internos, a executar perfeitamente um dos procedimentos mais críticos e sensíveis ao tempo da medicina de emergência: a cesariana perimortem (histerotomia de reanimação). Isso serve como um momento triunfante e unificador para a equipe.
Avaliação do Médico Assistente
Precisão Médica
O episódio exibe uma precisão médica incrível. A lógica de escolher Succinilcolina em vez de Rocurônio durante a ISR para um paciente em estado de mal epiléptico é uma pérola clínica fantástica, de nível muito avançado e representada com precisão. O Deslocamento Uterino para a Esquerda (DUE) durante a RCP é corretamente instituído. A utilização de Ketamina para o estado de mal epiléptico refratário reflete as diretrizes modernas de cuidados críticos. O debate sobre a pontuação do APGAR identifica corretamente que a SpO2 neonatal normalmente leva até 10 minutos para chegar a >90%.
Complicações e Erros
- Tempo na TV: Afirma-se que a histerotomia de reanimação durou '36 segundos'. Embora a incisão inicial e a extração possam ser incrivelmente rápidas (geralmente com o objetivo de durar menos de 1 minuto), alcançar a hemostasia e sobreviver a este procedimento com uma contagem de plaquetas de 40.000 sem exsanguinação catastrófica imediata é uma dramatização.
- Linha do tempo do RCE Materno: Obter um RCE materno sustentado quase imediatamente após o parto, enquanto há hemorragia ativa de uma laparotomia maciça no contexto da síndrome HELLP grave, representa um cenário ideal incrivelmente improvável.
Pérolas Clínicas
Fisiopatologia do Edema na Pré-eclâmpsia: A pré-eclâmpsia induz disfunção endotelial materna generalizada, levando ao aumento da permeabilidade capilar. Combinado com a perda de proteínas na urina (o que reduz a pressão oncótica sérica), o líquido extravasa para o terceiro espaço (compartimento intersticial). Quando é aplicada pressão durante o exame físico, o líquido intersticial é deslocado mecanicamente, deixando uma 'cova' (cacifo) clássica que se enche lentamente à medida que o líquido retorna.
A Cardiotocografia (CTG) utiliza dois transdutores: um tocodinamômetro colocado sobre o fundo uterino para medir a frequência das contrações, e um transdutor de ultrassom colocado mais abaixo, sobre o dorso fetal, para monitorar continuamente a frequência cardíaca fetal. A mãe é colocada com uma ligeira inclinação lateral (deslocamento uterino para a esquerda) para evitar a compressão da veia cava inferior.
Os Perigos da Gravidez Sem Assistência: O desejo da paciente por um 'parto livre' sem intervenção médica ignora a triagem crítica para condições como a pré-eclâmpsia. Gestantes que não recebem atendimento pré-natal hoje ainda enfrentam um risco de 3 a 4 vezes maior de morte materna relacionada à gravidez e um risco significativamente aumentado de natimorto, morte neonatal e morbidades graves (eclâmpsia e síndrome HELLP).
Síndrome HELLP: Hemólise, Enzimas hepáticas elevadas e Plaquetas baixas caracterizam esta grave complicação da pré-eclâmpsia que ameaça a vida. Impulsionada por dano endotelial microangiopático, resulta em rápido consumo de plaquetas e isquemia hepática. A extração do feto é a única cura definitiva.
Transição da Pré-eclâmpsia para Eclâmpsia: O evento definidor que atualiza a pré-eclâmpsia grave para eclâmpsia é a ocorrência de crises convulsivas tônico-clônicas generalizadas de início recente. Cefaleias intensas e contínuas e distúrbios visuais são sinais clássicos de alerta. O sulfato de magnésio intravenoso é o agente de primeira linha para elevar o limiar convulsivo.
Farmacologia da ISR no Estado de Mal Epiléptico: O Dr. Abbot seleciona corretamente o propofol e a succinilcolina em vez de etomidato e rocurônio. O propofol fornece propriedades anticonvulsivantes intrínsecas (agonismo GABA). A succinilcolina é um paralisante de ação curta (~5-10 minutos); usá-la em vez de um agente de ação prolongada como o rocurônio evita o mascaramento prolongado da atividade convulsiva motora, permitindo que a equipe identifique o estado de mal epiléptico não convulsivo.
Estado de Mal Epiléptico Refratário na Eclâmpsia: O estado de mal epiléptico (Status Epilepticus) é definido como atividade convulsiva contínua ≥5 minutos. No EEG, apresenta-se classicamente como descargas contínuas de alta amplitude do tipo 'espícula-onda' (spike-and-wave). É uma emergência obstétrica fatal que indica edema e isquemia cerebral grave, exigindo escalada imediata com anestésicos agressivos (Ketamina, Propofol) e extração urgente do feto.
A Regra dos 4 Minutos: Na parada cardíaca materna com um feto viável (>24 semanas), se o RCE não for alcançado em 4 minutos, uma histerotomia de reanimação deve ser iniciada para extrair o feto no minuto 5. Este é principalmente um procedimento de reanimação para a mãe, a fim de aliviar a compressão aortocava.
Histerotomia de Reanimação vs. Cesariana Perimortem: A medicina de emergência e a obstetrícia modernas afastaram-se do termo 'cesariana perimortem' em favor de 'histerotomia de reanimação'. O termo antigo sugeria falsamente que era apenas um esforço final para o salvamento fetal. A nova terminologia enquadra o procedimento como uma intervenção de reanimação ativa para a mãe. Esvaziar o útero melhora o retorno venoso e a eficácia da RCP.
Deslocamento Uterino para a Esquerda: Durante a RCP materna, o deslocamento manual do útero para a esquerda é crítico para aliviar a pressão sobre a veia cava inferior e otimizar o retorno venoso.
Oxigenação Neonatal Alvo: Os recém-nascidos naturalmente têm saturações de oxigênio baixas imediatamente após o nascimento. Uma SpO2 na faixa de 60% no 1º minuto de vida é considerada fisiologicamente normal.
Algoritmo de Reanimação Neonatal (FC < 100 bpm): De acordo com as diretrizes do NRP, se um recém-nascido recém-nascido estiver apneico, ofegante (gasping) ou tiver uma frequência cardíaca inferior a 100 bpm, é necessária intervenção imediata. Os primeiros passos envolvem aquecer, secar e estimular enquanto se posiciona a via aérea. A regra crucial é aspirar a 'Boca antes do Nariz'; aspirar o nariz primeiro pode desencadear um gasp reflexo, fazendo com que o neonato aspire as secreções orais. Se a FC permanecer abaixo de 100 bpm, o profissional deve iniciar imediatamente a Ventilação com Pressão Positiva (VPP) via bolsa-válvula-máscara.


