Histoire de la maladie actuelle
Le patient s'est réveillé à 2h00 du matin avec une intense douleur abdominale haute qui a duré environ une heure avant de se résoudre spontanément. Il signale avoir pris un repas copieux et riche en graisses (une entrecôte chez Sullivan's) pour l'anniversaire de sa femme la veille au soir. Il ne rapporte ni fièvre ni vomissement. Il a des antécédents d'hypertension artérielle mais a oublié de prendre son énalapril le matin même.

Parcours aux urgences
Évaluation initiale et POCUS
Triage initial au lit du patient et évaluation par l'externe d'un patient présentant une douleur abdominale résolutive.
+1
Évaluation initiale et POCUS
Triage initial au lit du patient et évaluation par l'externe d'un patient présentant une douleur abdominale résolutive.
Raisonnement clinique
L'externe s'ancre rapidement sur la présentation classique de la colique hépatique : douleur intense et spontanément résolutive de l'hypocondre droit/épigastre suite à un repas riche en graisses. Une échographie au lit du patient (POCUS) confirme la présence d'un calcul biliaire, renforçant son biais de confirmation. Cependant, le médecin superviseur intervient de manière appropriée pour élargir le diagnostic différentiel, soulignant que les infarctus du myocarde inférieurs peuvent se présenter sous la forme de douleurs abdominales hautes (épigastralgies), ce qui est particulièrement pertinent chez un homme ayant des antécédents d'hypertension artérielle.
Examens & résultats
- Examen physique (Abdomen souple, sans défense)
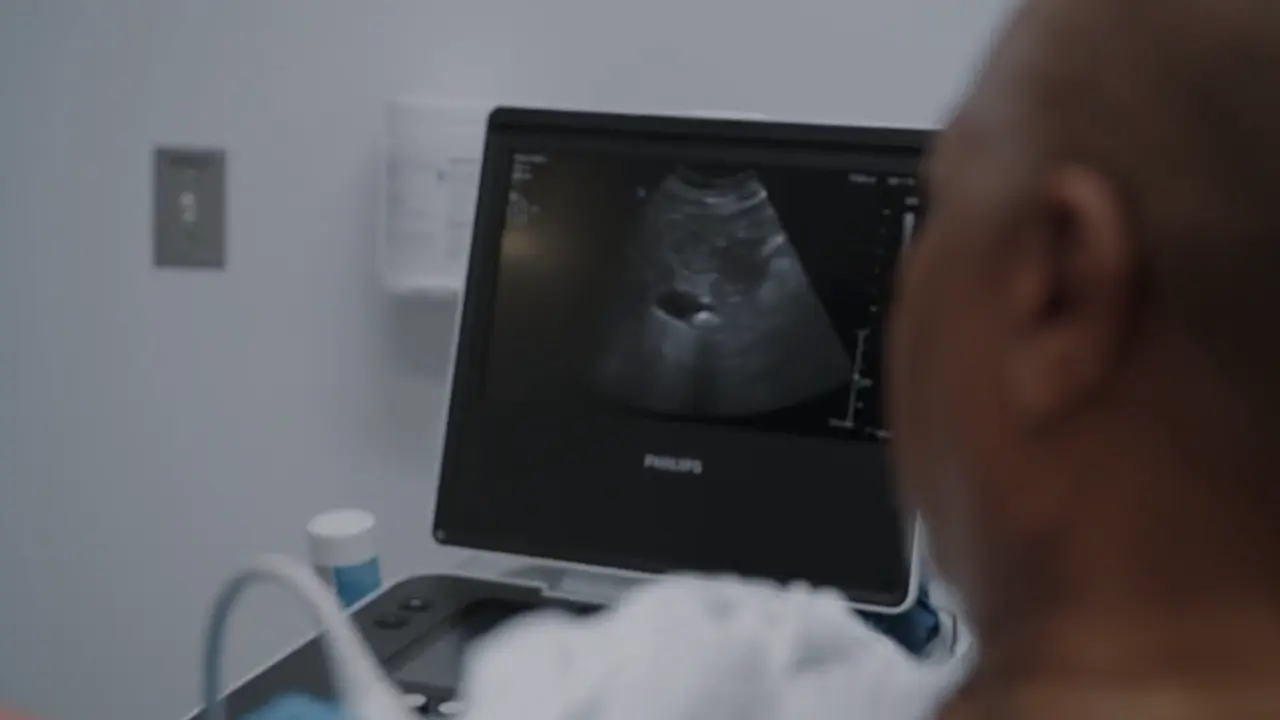
- Échographie clinique (POCUS) de la vésicule biliaire au lit du patient
- Bilan hépatique (prescrit)
- Enzymes pancréatiques (Lipasémie prescrite)
- ECG 12 dérivations (prescrit)
Résultats:
- Le POCUS révèle un calcul biliaire unique dans la vésicule biliaire.
Interventions
- Conseils diététiques prodigués au patient (régime pauvre en graisses) pour la gestion des symptômes.
⮑ Évolution & réévaluation
Le patient est actuellement asymptomatique (sans douleur) et réceptif aux conseils diététiques. En attente des résultats biologiques et de l'ECG pour écarter de façon formelle les étiologies cardiaques.
Médias cliniques
Réévaluation et présentation du cas
Retour des résultats de l'ECG ; l'externe présente le dossier actualisé au médecin senior.
Réévaluation et présentation du cas
Retour des résultats de l'ECG ; l'externe présente le dossier actualisé au médecin senior.
Raisonnement clinique
L'ECG ne montre aucun signe d'ischémie aiguë, ce qui diminue la suspicion d'un infarctus aigu du myocarde. L'équipe est rassurée par l'ECG normal et l'abdomen souple sans particularité. Ils n'attendent plus que le bilan hépatique et la lipasémie pour compléter le bilan gastro-entérologique avant de décider de la sortie du patient.
Examens & résultats
- ECG 12 dérivations (Résultats obtenus)
Résultats:
- L'ECG ne montre aucune modification ischémique aiguë.
Interventions
- Glaçons proposés (refusés par le patient).
⮑ Évolution & réévaluation
Le patient reste confortable et sans douleur. Il a hâte de partir et demande de l'alcool en plaisantant.
Arrêt Cardiorespiratoire et Réanimation
Patient retrouvé inconscient dans un lit de couloir non monitoré, avec un temps de no-flow (durée d'arrêt) inconnu.
+1
Arrêt Cardiorespiratoire et Réanimation
Patient retrouvé inconscient dans un lit de couloir non monitoré, avec un temps de no-flow (durée d'arrêt) inconnu.
Raisonnement clinique
L'équipe découvre le patient en arrêt cardiorespiratoire (sans pouls) avec un temps de no-flow inconnu et initie l'algorithme de réanimation cardiovasculaire avancée (ACLS) pour un rythme non choquable (Asystolie). Un membre de l'équipe demande s'il faut choquer, ce qui est refusé à juste titre — on ne choque pas une asystolie. Afin de minimiser les interruptions des compressions thoraciques, l'équipe choisit de mettre en place un masque laryngé (ML) plutôt que de tenter une intubation orotrachéale (IOT). L'équipe recherche systématiquement les causes réversibles (les '4H et 4T'), en utilisant l'échographie au lit du patient (POCUS) per-arrêt pour éliminer une tamponnade cardiaque et un pneumothorax compressif. L'hyperkaliémie est envisagée mais écartée en raison d'une kaliémie antérieure normale.
Examens & résultats
- Vérification du rythme (Asystolie)
- Examen pupillaire (Pupilles en mydriase aréactive)
- POCUS per-arrêt cardiaque (Échographie cardiaque et pulmonaire)
Résultats:
- Le moniteur affiche une asystolie.
- Les pupilles sont fixes et dilatées (mydriase aréactive), indiquant une hypoxie cérébrale prolongée.
- Le POCUS ne révèle aucune activité cardiaque, aucun épanchement péricardique et aucun signe de pneumothorax compressif.
Interventions
- RCP (Réanimation Cardiopulmonaire) de haute qualité initiée
- Insertion d'un masque laryngé
- Adrénaline 1 mg en bolus IV x3 (toutes les 3 à 5 minutes)
⮑ Évolution & réévaluation
Le patient reste en asystolie malgré des efforts de réanimation prolongés et l'administration de trois doses d'adrénaline. Compte tenu du temps de no-flow inconnu et de la mydriase aréactive, l'équipe se prépare à arrêter la réanimation.
Médias cliniques

Diagnostics & orientation
Diagnostics évolutifs
- [S01E01]Colique hépatique
- [S01E01]Éliminer un Syndrome Coronarien Aigu (SCA)
- [S01E02]Arrêt cardiorespiratoire soudain (Asystolie)
Orientation actuelle
Arrêt cardiorespiratoire (Asystolie) avec un temps de no-flow inconnu. La réanimation est en cours, mais l'équipe se prépare à cesser les efforts (et à prononcer le décès) suite à l'administration de la troisième dose d'adrénaline sans RACS (Reprise d'une Activité Circulatoire Spontanée).
Analyse du casebook
Contexte de l'épisode
Sert de moment d'enseignement classique aux urgences pour l'externe de 4e année, Dennis Whitaker. Le cas illustre la hiérarchie de l'enseignement médical et la nécessité d'une supervision par un médecin senior pour éviter une clôture diagnostique prématurée. Dans l'épisode 2, le cas prend une tournure tragique. Milton sert de dure leçon narrative sur les dangers de la 'médecine de couloir' et l'imprévisibilité des urgences. Sa mort subite et non monitorée souligne la réalité selon laquelle des patients considérés comme 'stables' peuvent décompenser brutalement.
Revue du médecin traitant
Précision médicale
Hautement précis. Les étudiants en médecine succombent fréquemment au 'biais d'ancrage' lorsqu'un patient présente une anamnèse typique (repas riche en graisses entraînant une douleur de l'hypocondre droit) et un examen de confirmation (calcul biliaire au POCUS). Toujours réaliser un ECG chez les adultes, particulièrement ceux ayant des facteurs de risque cardiovasculaire comme l'hypertension et se présentant pour des douleurs abdominales hautes (afin d'éliminer un IDM inférieur), constitue une règle d'or standard dans l'enseignement des urgences. La séquence de l'arrêt cardiaque dans l'épisode S01E02 est également très fidèle aux protocoles de réanimation (ACLS) en conditions réelles. L'équipe reconnaît correctement l'asystolie comme un rythme non choquable, privilégie les compressions continues en choisissant un masque laryngé plutôt qu'une intubation, administre l'adrénaline aux bons intervalles (3 à 5 minutes), et utilise le POCUS per-arrêt pour évaluer les causes réversibles (les '4H et 4T' tels que le pneumothorax compressif ou la tamponnade).
Complications & erreurs
- Clôture prématurée / Biais d'ancrage : L'externe Dennis Whitaker a diagnostiqué une colique hépatique et était prêt à faire sortir le patient sans envisager les étiologies cardiaques potentiellement mortelles. La présence d'un calcul biliaire ne garantit pas qu'il soit la source de la douleur (la lithiase vésiculaire asymptomatique est fréquente).
- Placement en couloir non monitoré : Déplacer un homme de 68 ans présentant des facteurs de risque cardiaques et une présentation récente de douleur abdominale haute / d'équivalent angineux dans un lit de couloir non monitoré est une erreur systémique critique. Cela a conduit à un arrêt cardiaque sans témoin avec un 'temps de no-flow inconnu', réduisant drastiquement ses chances de survie.
Perles cliniques
Toujours réaliser un ECG chez les patients âgés ou ceux présentant des facteurs de risque cardiaques qui consultent pour une douleur abdominale haute ou épigastrique, afin d'éliminer un Syndrome Coronarien Aigu (SCA).
Méfiez-vous des incidentalomes : la découverte fortuite d'un calcul biliaire à l'échographie est courante ; assurez-vous de toujours éliminer les autres diagnostics différentiels critiques avant d'attribuer la douleur du patient uniquement à ce calcul.
La colique hépatique dure généralement de 1 à 5 heures et se caractérise par une douleur intense et continue. Si la douleur persiste au-delà, il faut suspecter une progression vers une cholécystite aiguë, une lithiase de la voie biliaire principale (cholédocolithiase) ou une pancréatite biliaire.
Un ECG normal n'élimine pas formellement un Syndrome Coronarien Aigu (SCA) ou d'autres urgences cardiaques ; les modifications électriques peuvent être dynamiques, retardées ou absentes selon le territoire myocardique concerné.
La 'médecine de couloir' introduit des risques sévères. Les patients présentant des douleurs thoraciques/abdominales potentiellement indifférenciées avec des facteurs de risque cardiaques doivent rester sous surveillance télémétrique (scope) continue.
Lors de la RCP, il est primordial de minimiser les interruptions des compressions thoraciques. La mise en place d'un dispositif supraglottique (comme le masque laryngé) est souvent préférée à l'intubation orotrachéale si cette dernière risque d'entraîner une pause prolongée.
En cas d'AESP (Activité Électrique Sans Pouls) ou d'Asystolie, passez toujours en revue les '4H et 4T' en utilisant l'échographie au lit du patient (POCUS) pour identifier rapidement les causes réversibles telles que la tamponnade cardiaque, le pneumothorax compressif ou l'hypovolémie sévère.
Cas similaires de la série

Otis Williams
Le Triathlète - Arrêt cardiaque sur hyperkaliémie

Inconnu
Patiente de 89 ans en EHPAD, ordre de NPR (Ne Pas Réanimer), directives de fin de vie, dispositif LUCAS

Inconnu
Patient OIG à la pelle à poussière