Anamnese der jetzigen Erkrankung
Judith Lastrade ist eine G1P0-Patientin in der ca. 36.-37. SSW, die durch den Rettungsdienst (RD) mit einer seit zwei Tagen bestehenden Verschlechterung von Kopfschmerzen vorgestellt wird. Die Kopfschmerzen werden aktuell mit 10/10 bewertet und gehen mit Sehstörungen und ausgeprägten, eindrückbaren Ödemen einher. Die Patientin hat eine „unbegleitete Schwangerschaft“ (Wild Pregnancy) ohne jegliche pränatale Vorsorge durchlebt und plante eine „Alleingeburt“ ohne medizinische Intervention. Die Symptomatik war komplett refraktär auf die präklinische Fentanyl-Gabe.

Verlauf in der Notaufnahme
Triage & Übergabe durch den Rettungsdienst
Vorabinformation über kritische Patientin
+1
Triage & Übergabe durch den Rettungsdienst
Vorabinformation über kritische Patientin
Klinische Entscheidungsfindung
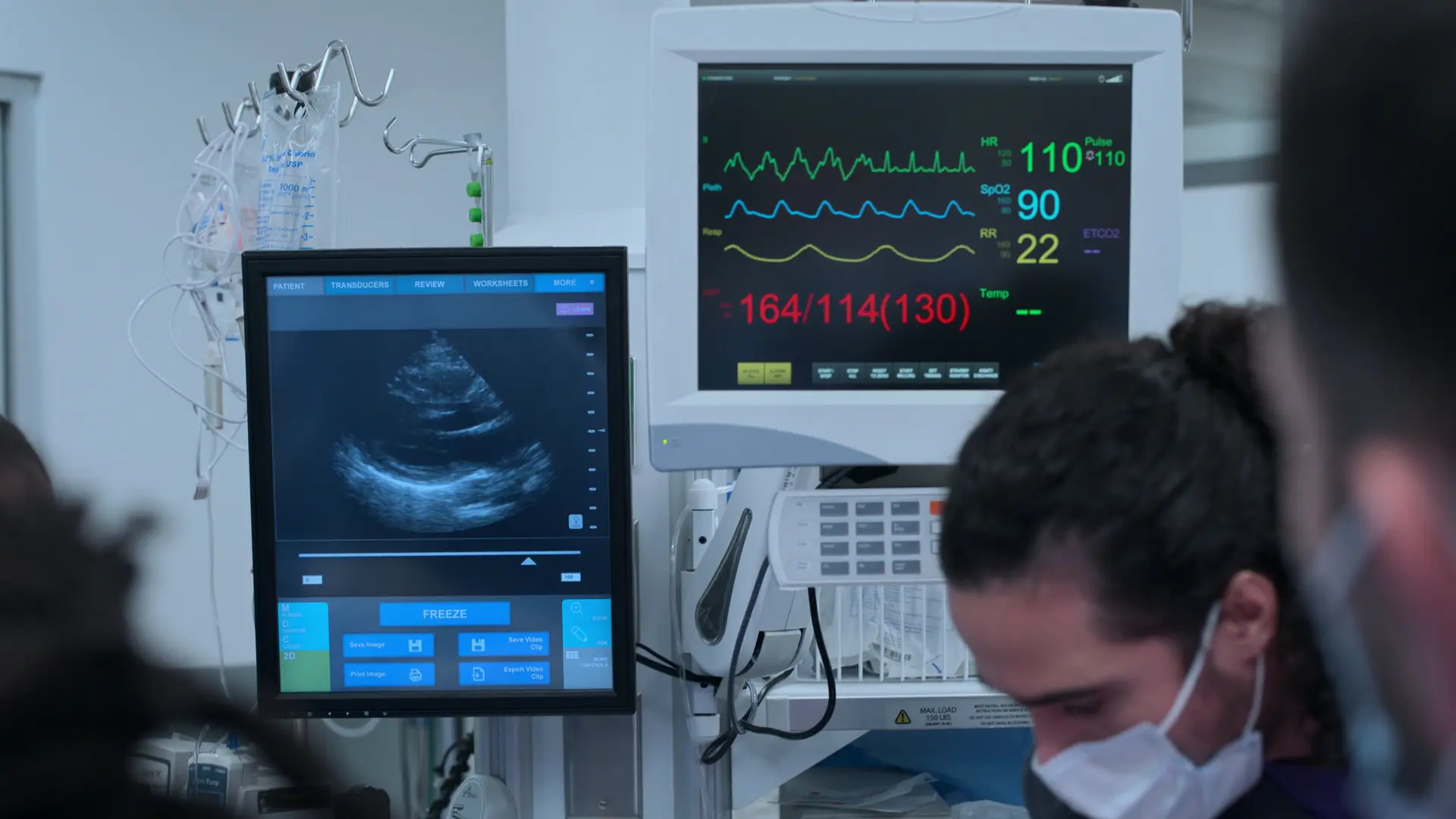
Klassisches Präsentationsbild einer schweren Präeklampsie (schwere Hypertonie, Kopfschmerzen, Sehstörungen, eindrückbare Ödeme im dritten Trimenon). Hohes Risiko für einen eklamptischen Krampfanfall oder Apoplex.
Diagnostik & Befunde
- Präklinische Vitalparametererhebung
Befunde:
- Kopfschmerz 10/10, Sehstörungen, ausgeprägte eindrückbare Ödeme, massive Hypertonie
Maßnahmen
- Fentanyl präklinisch (ohne Linderung der Kopfschmerzen)
⮑ Verlauf & Reassessment
Symptome refraktär auf Fentanyl. Schockraum für sofortiges Management der schweren Präeklampsie alarmiert.
Klinische Medien
Initiale Beurteilung & Stabilisierung
Eintreffen der Patientin im Schockraum
+2
Initiale Beurteilung & Stabilisierung
Eintreffen der Patientin im Schockraum
Klinische Entscheidungsfindung
Sofortige Priorität haben die Blutdruckeinstellung zur Schlaganfallprävention und die Gabe von Magnesiumsulfat zur Anfallsprophylaxe. Das fetale Monitoring (CTG) ist entscheidend, um sicherzustellen, dass der Fötus den mütterlichen Zustand toleriert.
Diagnostik & Befunde
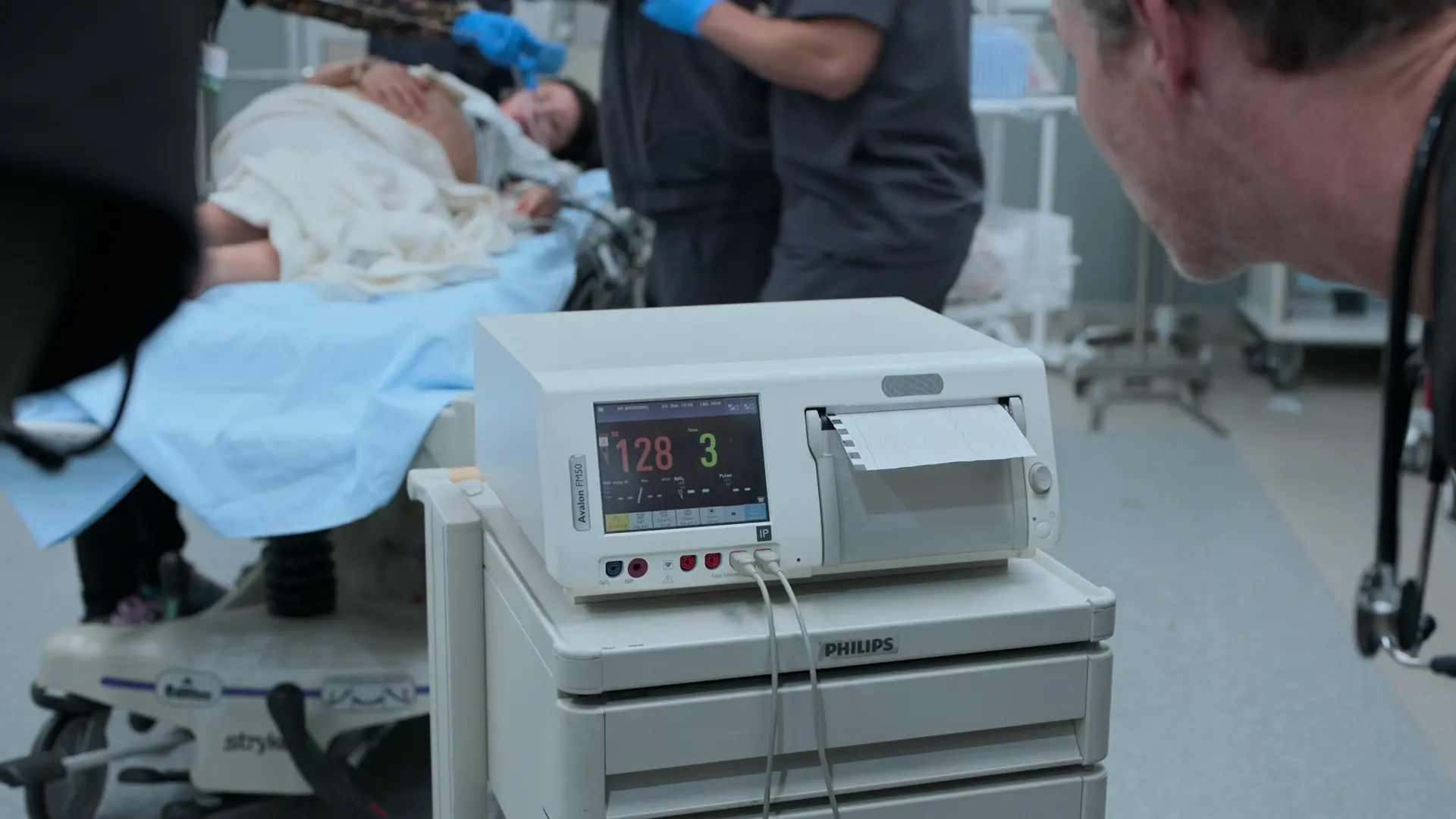
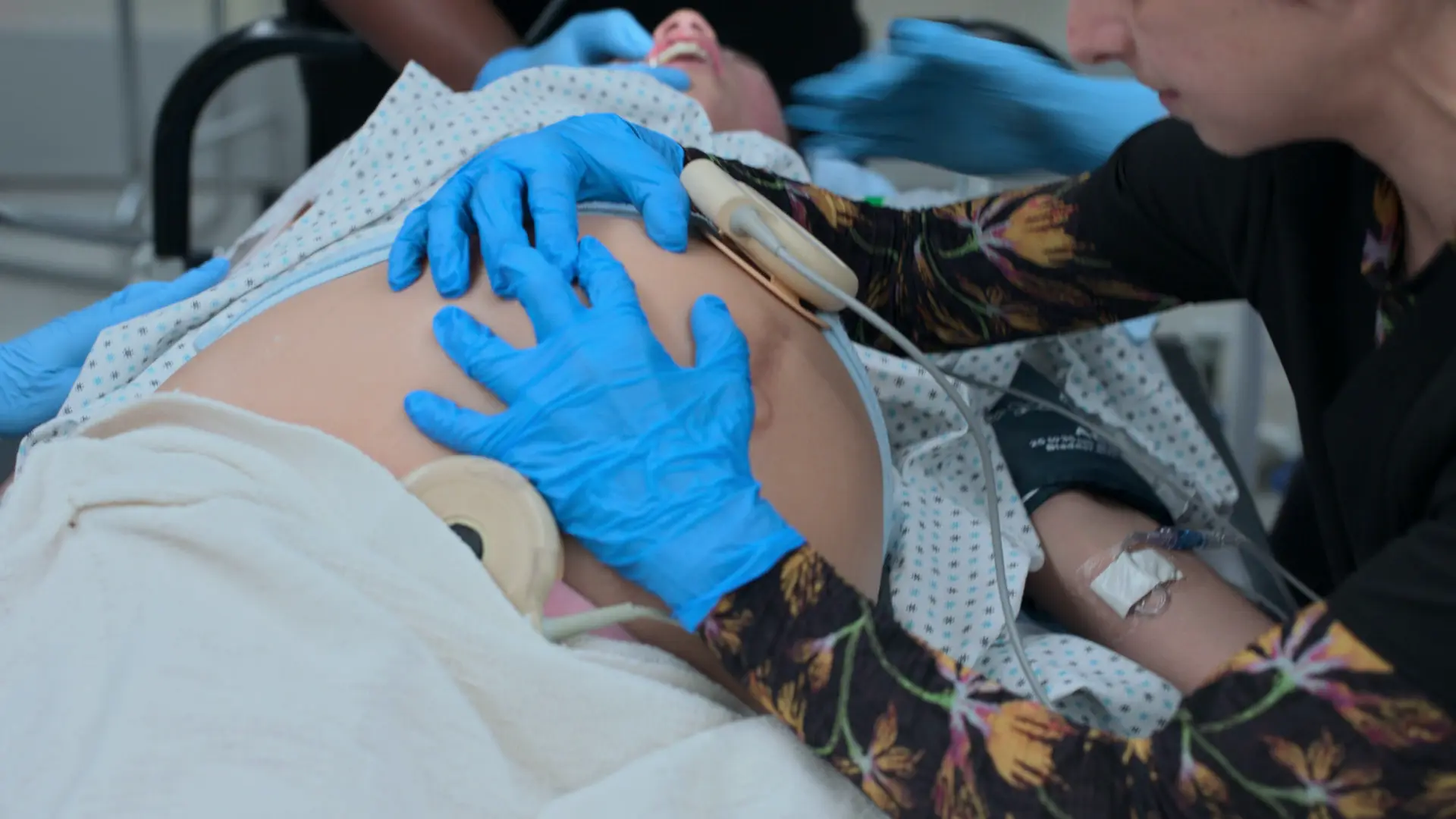
- Kardiotokografie (CTG)
Befunde:
- Fetale HF 128 (beruhigend, Normbereich 110-160 spm)
Maßnahmen
- Magnesiumsulfat 6 g als i.v.-Bolus
- Labetalol 20 mg i.v. langsam über 2 Minuten
⮑ Verlauf & Reassessment
Patientin ist ablehnend gegenüber medizinischen Erklärungen, wünscht ausschließlich Schmerzlinderung. Reevaluation zwingend erforderlich, da der RR weiterhin gefährlich hoch ist.
Klinische Medien
Reevaluation & Point-of-Care-Ultraschall (POCUS)
Persistierende Kopfschmerzen (10/10)
+1
Reevaluation & Point-of-Care-Ultraschall (POCUS)
Persistierende Kopfschmerzen (10/10)
Klinische Entscheidungsfindung
Aufgrund der fehlenden Schwangerschaftsvorsorge ist das genaue Gestationsalter unbekannt. Ein Ultraschall am Patientenbett ist erforderlich, um die Schwangerschaftswoche zu bestimmen und die Viabilität für eine sofortige Entbindung (die definitive Therapie der schweren Präeklampsie) zu bestätigen.
Diagnostik & Befunde
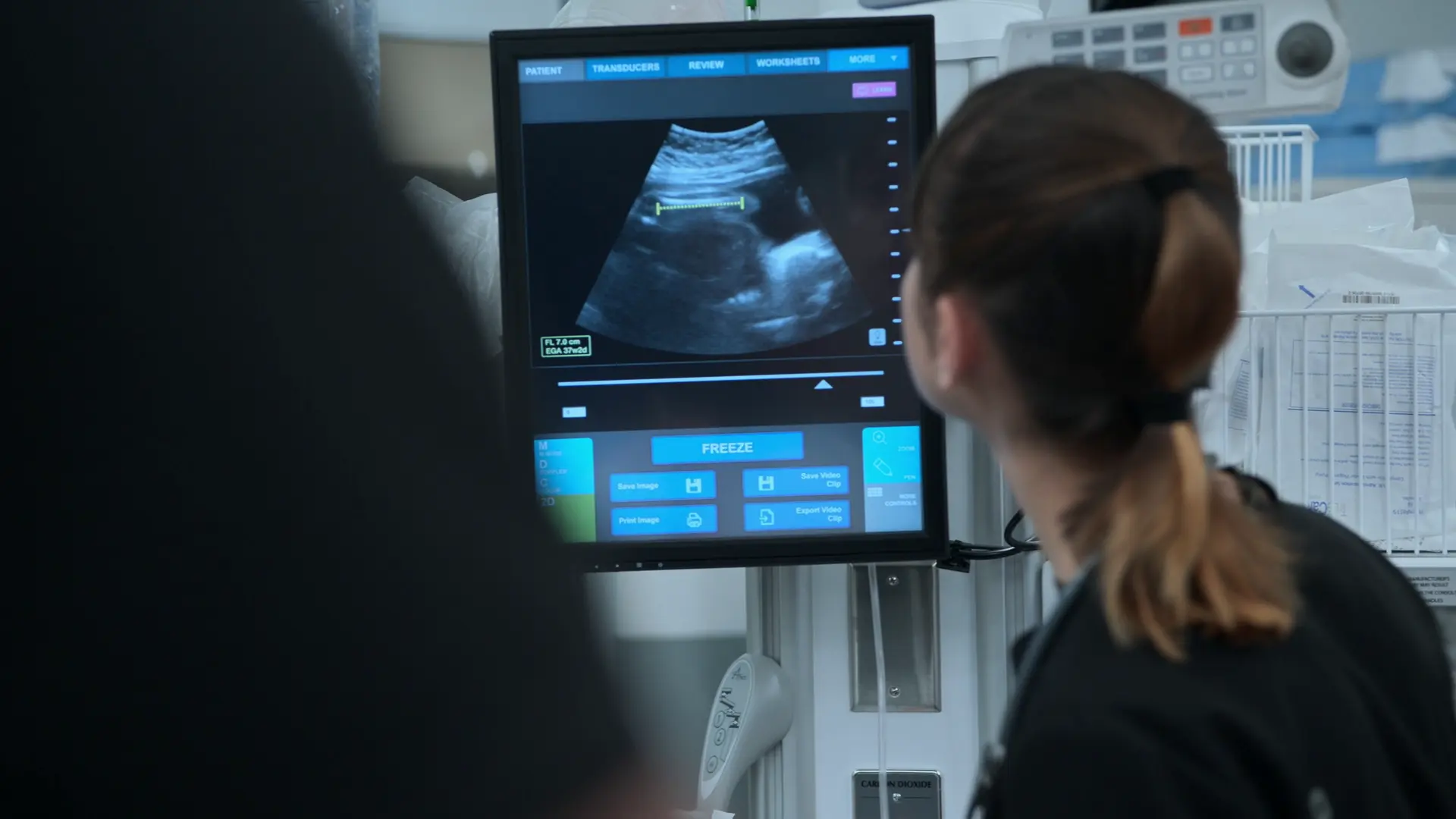
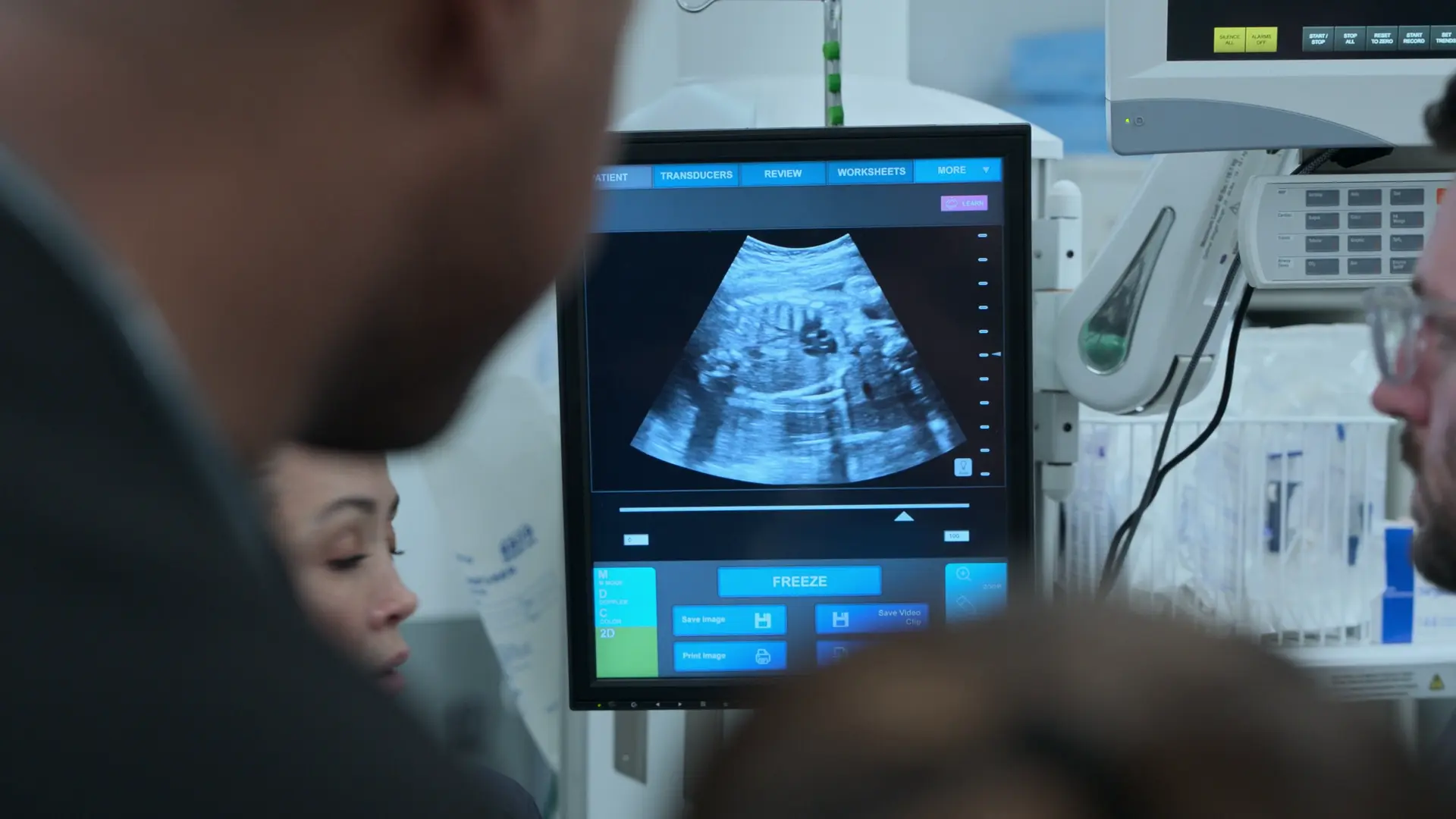
- Geburtshilflicher Bedside-Ultraschall
Befunde:
- Femurlänge (FL) 7 Zentimeter, korreliert mit etwa 37 SSW
Maßnahmen
- Fentanyl 50 µg i.v.
- Zusätzliche Dosis Labetalol 40 mg i.v.
⮑ Verlauf & Reassessment
Patientin lehnt eine Geburtseinleitung trotz Aufklärung über die Risiken (Krämpfe, Blutungen, fetaler/mütterlicher Tod) ab.
Klinische Medien
Klinische Verschlechterung & Krampfanfall
Laborergebnisse eintreffend; Patientin entwickelt tonisch-klonischen Krampfanfall
+2
Klinische Verschlechterung & Krampfanfall
Laborergebnisse eintreffend; Patientin entwickelt tonisch-klonischen Krampfanfall
Klinische Entscheidungsfindung
Diagnose von Präeklampsie auf Eklampsie hochgestuft. HELLP-Syndrom durch Labor bestätigt. Der Krampfanfall verursacht eine mütterliche Hypoxie und fetale Bradykardie. Ein sofortiges Durchbrechen des Krampfanfalls mit Benzodiazepinen und sekundären Antiepileptika ist zwingend erforderlich.
Diagnostik & Befunde
- Notfalllabor (Blutbild, Elektrolyte, Leberwerte)
Befunde:
- Hämoglobin 7,5 g/dL
- Thrombozyten 40.000 /µL
- Erhöhte Transaminasen (HELLP-Syndrom)
Maßnahmen
- Diazepam 10 mg i.v. (x2)
- Levetiracetam (Keppra) 4 g i.v.
- Magnesium-Perfusor mit 2 g/h fortgeführt
- Sauerstoffgabe 15 l/min über Non-Rebreather-Maske
⮑ Verlauf & Reassessment
Krampfgeschehen hält an. Fetale Herzfrequenz fällt auf gefährliche Werte ab (~90 spm). Mütterliche SpO2 fällt auf 88%. Indikation zur Intubation.
Klinische Medien

Atemwegsmanagement & Refraktärer Krampfanfall
Hypoxie und anhaltender Status epilepticus
+3
Atemwegsmanagement & Refraktärer Krampfanfall
Hypoxie und anhaltender Status epilepticus
Klinische Entscheidungsfindung
Rapid Sequence Induction (RSI) zur Atemwegssicherung erforderlich. Propofol wird aufgrund seiner GABA-ergen, antikonvulsiven Eigenschaften gewählt. Succinylcholin wird Rocuronium vorgezogen, um eine schnelle Rückkehr der motorischen Funktion zu ermöglichen. Dies stellt sicher, dass das Team anhaltende non-konvulsive Krampfanfälle via EEG erkennen kann. Die manuelle Uterusverschiebung nach links (LUD) wird angewendet, um eine aortokavale Kompression zu vermeiden.
Diagnostik & Befunde
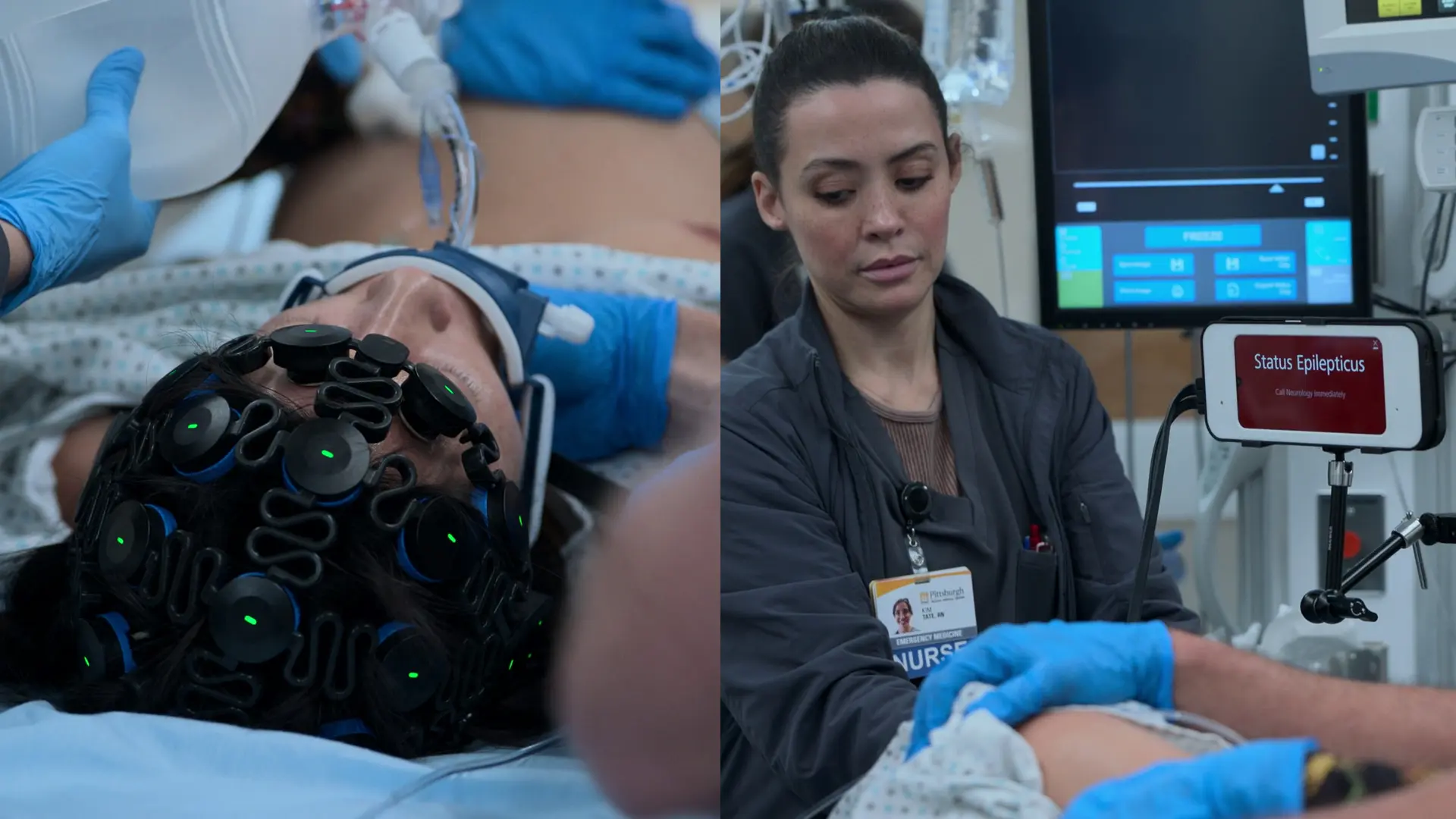
- Kontinuierliches EEG-Monitoring
Befunde:
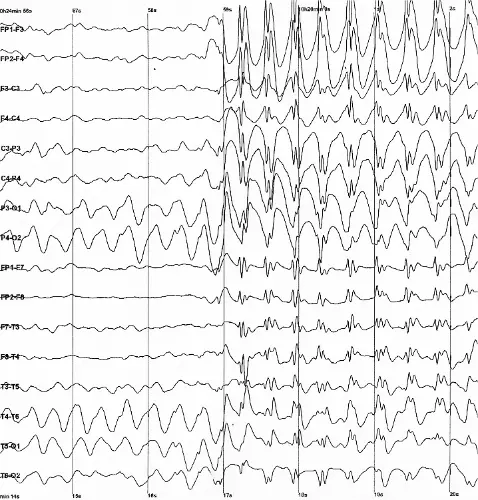
- EEG bestätigt anhaltenden non-konvulsiven Status epilepticus trotz Muskelrelaxation
Maßnahmen
- Propofol 120 mg i.v.
- Succinylcholin 60 mg i.v.
- Endotracheale Intubation
- Manuelle Uterusverschiebung nach links (Linksseitenlagerung)
- Ketamin 100 mg i.v. für refraktären Status epilepticus
- Transfusion von 0-negativ Erythrozytenkonzentraten (via Druckinfusion)
- Dexamethason (Decadron) 10 mg i.v.
⮑ Verlauf & Reassessment
Intubation erfolgreich. Krampfaktivität im EEG weiterhin nachweisbar. Transfusion aufgrund HELLP-induzierter Anämie gestartet. Fetale Herzfrequenz bessert sich vorübergehend auf 104 spm.
Klinische Medien
Mütterlicher Herzstillstand & Resuszitative Hysterotomie
Monitor alarmiert bei Kammerflimmern
+4
Mütterlicher Herzstillstand & Resuszitative Hysterotomie
Monitor alarmiert bei Kammerflimmern
Klinische Entscheidungsfindung
Ein mütterlicher Herzstillstand im dritten Trimenon löst die '4-Minuten-Regel' für die Perimortem-Sectio (Resuszitative Hysterotomie) aus. Die Entbindung des Fötus ist die ultimative Reanimationsmaßnahme für die Mutter, da sie die aortokavale Kompression lindert und den venösen Rückstrom zum Herzen um bis zu 30% erhöht. Ein sofortiger Schnitt ist trotz schwerer Thrombozytopenie erforderlich.
Diagnostik & Befunde
- Rhythmuskontrolle (Kammerflimmern)
Befunde:
- Kammerflimmern (KF)
- Beckenendlage (BEL) des Fötus
Maßnahmen
- Qualitativ hochwertige Herzdruckmassage (CPR)
- Defibrillation mit 200 J (x2)
- Adrenalin 1 mg i.v.
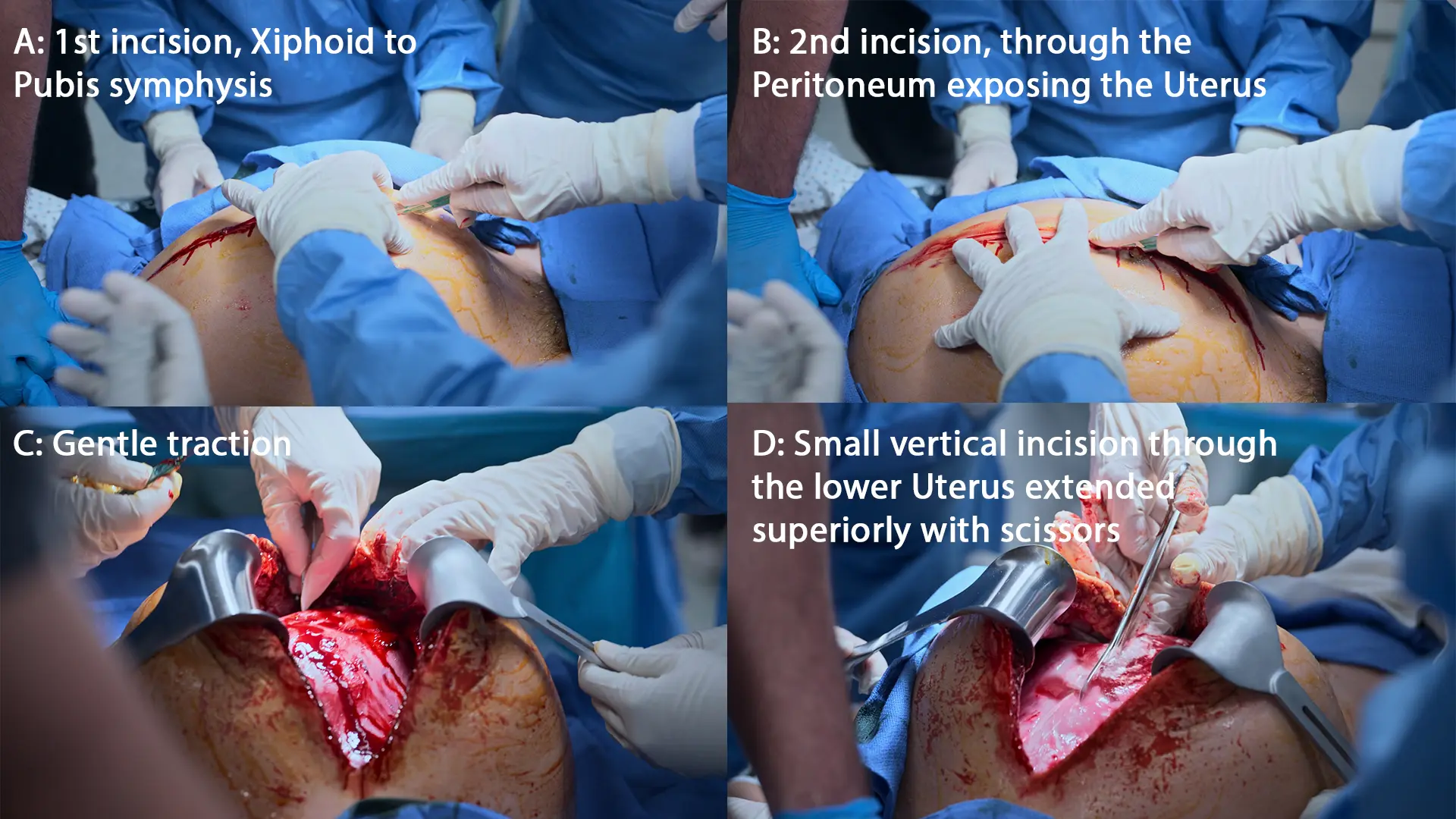
- Resuszitative Hysterotomie (Vertikale xipho-pubikale Inzision)
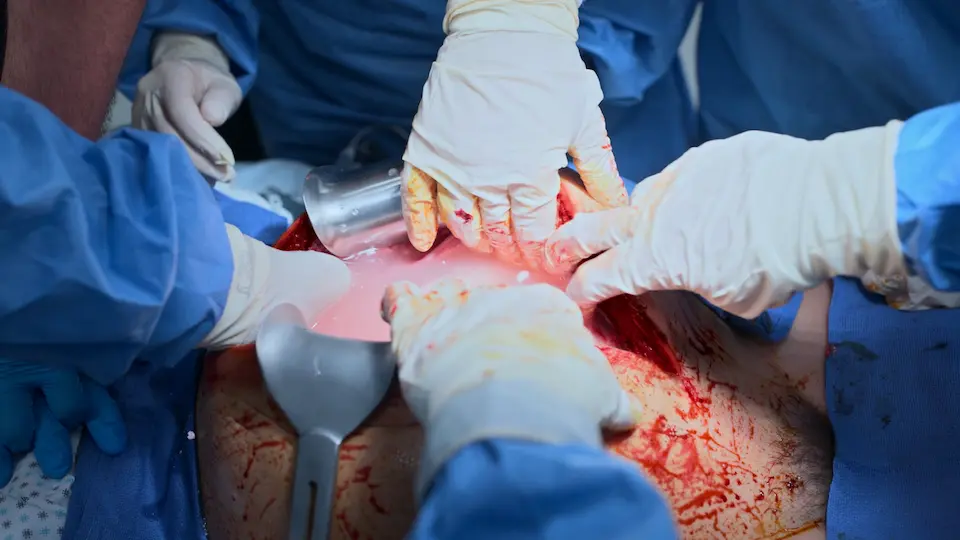
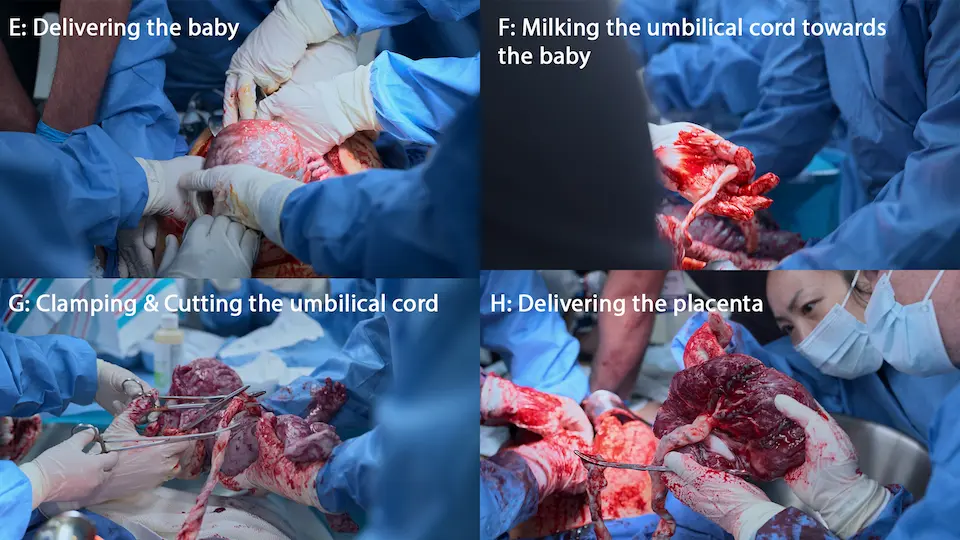
- Entwicklung des Kindes
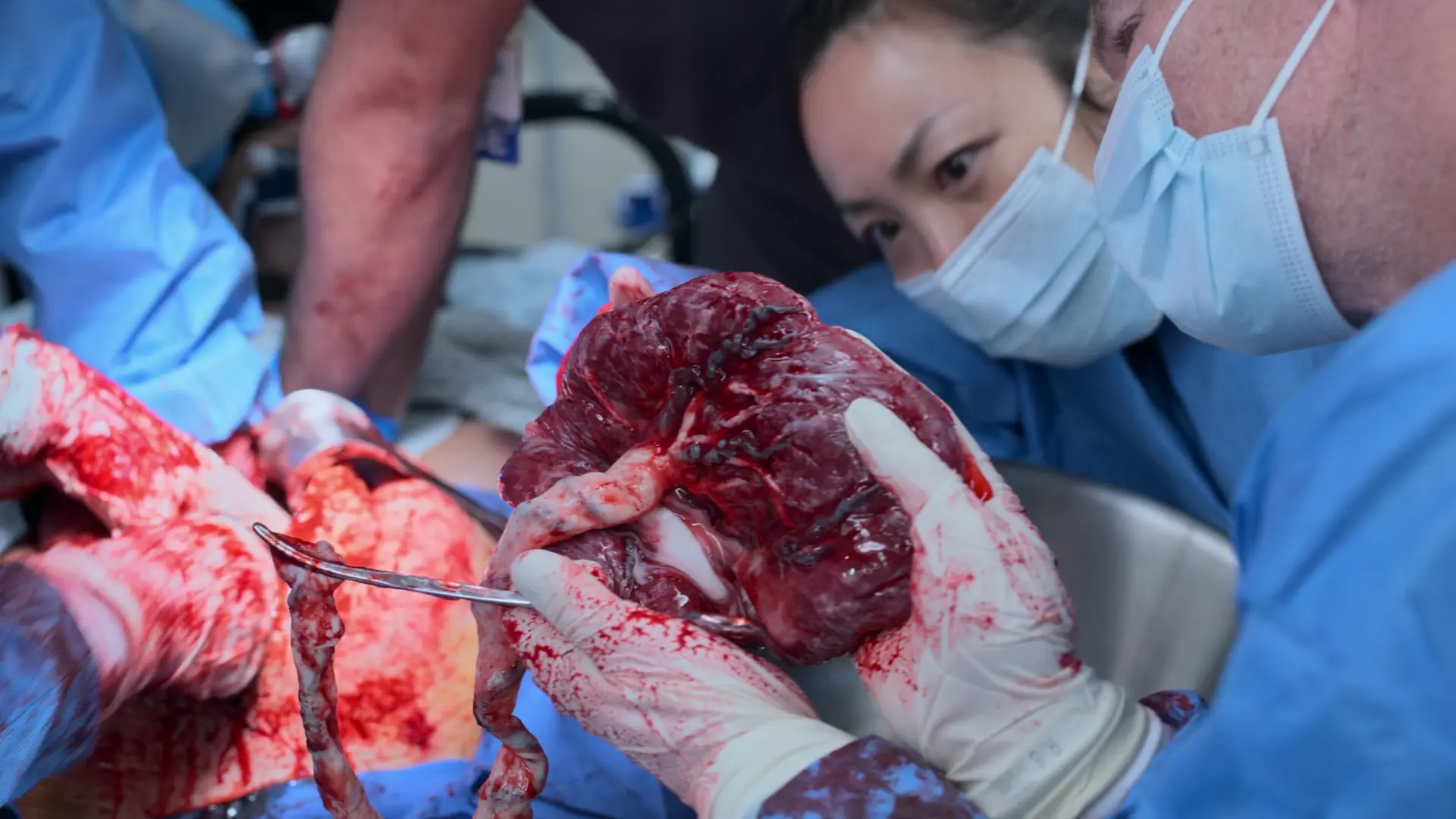
- Lösung und Entfernung der Plazenta
- Oxytocin (Syntocinon) 10 IE i.v. & Uterusmassage
⮑ Verlauf & Reassessment
Säugling erfolgreich entwickelt. Mutter bleibt im Herzstillstand, Übergang von Kammerflimmern zu Pulslose elektrische Aktivität (PEA).
Klinische Medien
Neugeborenenreanimation & Fortgesetzte mütterliche Reanimation (ACLS)
Entwicklung eines kompromittierten, apnoeischen Neugeborenen
+1
Neugeborenenreanimation & Fortgesetzte mütterliche Reanimation (ACLS)
Entwicklung eines kompromittierten, apnoeischen Neugeborenen
Klinische Entscheidungsfindung
Neugeborenes ist apnoeisch und bradykard (HF < 100 spm). Benötigt sofortige Stimulation, Absaugung und Überdruckbeatmung (Maskenbeatmung). Pulsoxymetrie-Zielwerte für Neugeborene steigen langsam an; eine SpO2 in den 60ern nach 1 Minute ist physiologisch normal, sodass keine sofortige Intubation rein aufgrund der SpO2 erforderlich ist. Gleichzeitig muss die Reanimation der Mutter (ACLS) ununterbrochen fortgeführt werden.
Diagnostik & Befunde
- Erhebung des neonatalen APGAR-Scores (1 Min und 5 Min)
- Kontrolle von Rhythmus und Puls der Mutter
Befunde:
- Neugeborenen-APGAR nach 1 Min: 5 (0 für Hautfarbe, 2 für HF, 1 für Reflexe, Muskeltonus, Atmung)
- Mütterliches Kammerflimmern persistiert
Maßnahmen
- Neonatales Absaugen (DeLee-Katheter) und Vorhalten von Sauerstoff (Blow-by) / Beutelbeatmung
- Mütterliche Defibrillation
- Herzdruckmassage bei der Mutter fortgesetzt
⮑ Verlauf & Reassessment
Herzfrequenz des Neugeborenen beginnt zu steigen. Mütterliches Kammerflimmern geht beim nächsten Puls-Check in einen anderen Rhythmus über.
Klinische Medien

Rhythmuskontrolle & Blutungskontrolle
Planmäßige Rhythmuskontrolle im ACLS-Algorithmus; anhaltende massive uterine Blutung
+2
Rhythmuskontrolle & Blutungskontrolle
Planmäßige Rhythmuskontrolle im ACLS-Algorithmus; anhaltende massive uterine Blutung
Klinische Entscheidungsfindung
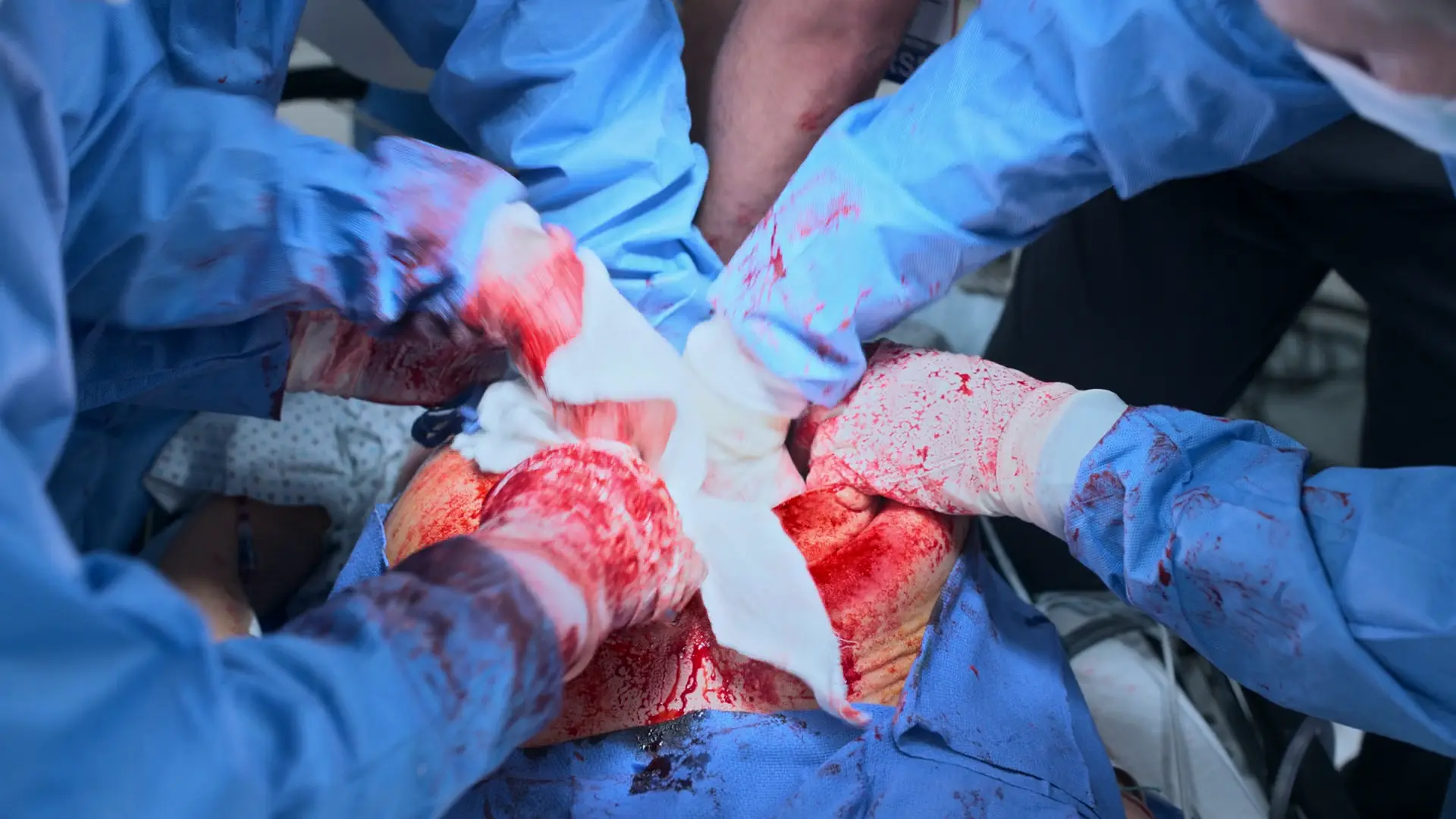
Monitor zeigt einen organisierten Sinusrhythmus, aber es ist kein Karotispuls tastbar (Pulslose elektrische Aktivität / PEA). CPR muss sofort fortgesetzt werden. Die primäre reversible Ursache (die '4H und HITS') ist eine tiefe Hypovolämie infolge der durch das HELLP-Syndrom bedingten Koagulopathie und des operativen Eingriffs. Sofortige aggressive mechanische Hämostase (Uterustamponade mit Bauchtüchern) und fortgesetzte Massivtransfusion sind notwendig, um das Intravasalvolumen wiederherzustellen und ROSC zu erreichen.
Diagnostik & Befunde
- Rhythmus- und Pulskontrolle
Befunde:
- Organisierter elektrischer Rhythmus (Sinus)
- Fehlender Karotispuls (PEA)
- Starke, anhaltende uterine Blutung
Maßnahmen
- Herzdruckmassage fortsetzen
- Transfusion von weiteren 2 ungekreuzten Erythrozytenkonzentraten (0-negativ)
- Tamponieren (Packing) des offenen Uterus mit Bauchtüchern (Lap pads) zur direkten Kompressionshämostase
⮑ Verlauf & Reassessment
PEA persistiert; CPR wird fortgesetzt, während das Massivtransfusionsprotokoll den Volumenverlust ausgleicht. Uterusblutung wird durch direkten Druck gemanagt.
Klinische Medien
ROSC bei der Mutter & Stabilisierung des Neugeborenen
Nächste Rhythmuskontrolle und Bestimmung des 5-Minuten-APGAR-Scores
ROSC bei der Mutter & Stabilisierung des Neugeborenen
Nächste Rhythmuskontrolle und Bestimmung des 5-Minuten-APGAR-Scores
Klinische Entscheidungsfindung
Durch den aggressiven Volumenersatz (insgesamt 6 EK) und das Uterus-Packing hat das kardiovaskuläre System der Mutter genug Vorlast, um einen perfundierenden Puls zu generieren – ROSC erreicht. Das Neugeborene hat gut auf Absaugen und Überdruckbeatmung reagiert und Herzfrequenz sowie Muskeltonus verbessert. Beide Patienten sind nun ausreichend stabilisiert für die definitive Verlegung.
Diagnostik & Befunde
- Puls- und Rhythmuskontrolle der Mutter
- Reevaluation des mütterlichen Hämoglobins
- 5-Minuten-APGAR-Score beim Neugeborenen
Befunde:
- Mutter: Schwacher tastbarer Karotispuls, Sinusrhythmus
- Mutter: Hämoglobin auf 9 g/dL angestiegen
- Mutter: EEG zeigt keine Krampfaktivität mehr
- Neugeborenes: 5-Minuten-APGAR von 8 (normale SpO2 bei 5 Min. beträgt 80%)
Maßnahmen
- CPR beendet
- Blutdruckmessung durchgeführt
- Verlegungsprotokolle in den OP (Mutter) und auf die neonatologische Intensivstation / NICU (Neugeborenes) initiiert
⮑ Verlauf & Reassessment
Mütterlicher ROSC bleibt stabil; Blutung auf ein Sickerbluten reduziert. Fetale HF normalisiert sich auf 132 spm. Massiver Erfolg.
Diagnosen & Disposition
Diagnosen im Verlauf
- [Präklinisch]Schwere Präeklampsie
- [Schockraum]Eklampsie
- [Schockraum]HELLP-Syndrom (Haemolysis, Elevated Liver enzymes, Low Platelets)
- [Schockraum]Refraktärer non-konvulsiver Status epilepticus
- [Schockraum]Mütterlicher Herzstillstand (Kammerflimmern / PEA)
Aktuelle Disposition
Mütterlicher ROSC erreicht; Patientin in den Operationssaal der Gynäkologie/Geburtshilfe verlegt. Neugeborenes erfolgreich reanimiert und auf die neonatologische Intensivstation (NICU) verlegt.
Fallanalyse
Episodenkontext
Der Fall beleuchtet die extremen Gefahren völlig unbegleiteter „wilder Schwangerschaften“. Die Handlung zwingt das Personal der Notaufnahme, das bereits an der Belastungsgrenze arbeitet, eines der zeitkritischsten Verfahren der Notfallmedizin fehlerfrei durchzuführen: die Perimortem-Sectio (resuszitative Hysterotomie). Dies dient als triumphaler und verbindender Moment für das Team der Notaufnahme.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Die Episode zeigt eine erstaunliche medizinische Präzision. Die Begründung für die Wahl von Succinylcholin gegenüber Rocuronium während der RSI bei einer Patientin im Status epilepticus ist ein fantastisches, hohes klinisches Detail, das hier korrekt dargestellt wird. Die manuelle Uterusverschiebung nach links während der CPR wird korrekterweise durchgeführt. Der Einsatz von Ketamin bei einem refraktären Status epilepticus spiegelt moderne intensivmedizinische Leitlinien wider. Die Diskussion über den APGAR-Score identifiziert völlig richtig, dass die SpO2 eines Neugeborenen bis zu 10 Minuten benötigt, um >90% zu erreichen.
Komplikationen & Fehler
- TV-Timing: Es wird angegeben, dass die resuszitative Hysterotomie „36 Sekunden“ gedauert habe. Auch wenn der initiale Schnitt und die Entwicklung extrem schnell (unter 1 Minute) ablaufen können, ist das Erreichen einer Hämostase und das Überleben dieser Prozedur bei 40.000 Thrombozyten ohne sofortiges Verbluten stark dramatisiert.
- Zeitverlauf für ROSC: Das Erreichen eines dauerhaften mütterlichen ROSC fast unmittelbar nach der Entbindung, während bei schwerem HELLP-Syndrom aus einer massiven Laparotomie blutend, ist ein extrem unwahrscheinliches Best-Case-Szenario.
Klinische Pearls
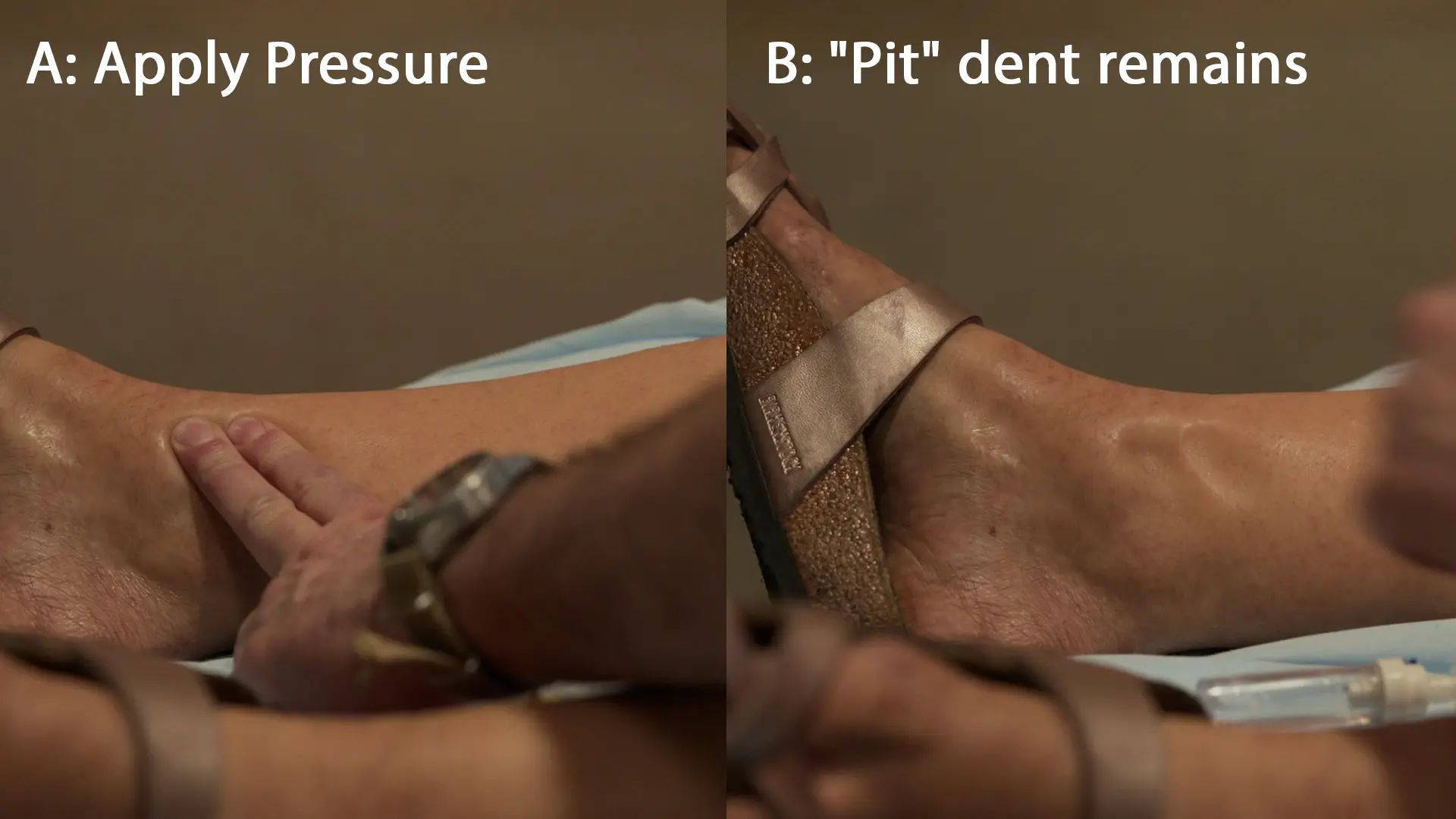
Pathophysiologie des Ödems bei Präeklampsie: Präeklampsie löst eine generalisierte mütterliche Endotheldysfunktion aus, die zu einer erhöhten Kapillarpermeabilität führt. In Kombination mit Eiweißverlust im Urin (der den onkotischen Druck im Serum senkt) diffundiert Flüssigkeit in das Interstitium. Wird bei der körperlichen Untersuchung Druck ausgeübt, wird die interstitielle Flüssigkeit mechanisch verdrängt und hinterlässt eine klassische „Delle“, die sich langsam wieder füllt.
Die Kardiotokografie (CTG) verwendet zwei Ultraschallköpfe: Ein Tokodynamometer am Fundus uteri zur Wehenmessung und einen tiefer platzierten Ultraschallkopf zur Messung der fetalen Herzfrequenz. Die Mutter wird in Linksseitenlagerung gebracht, um das aortokavale Kompressionssyndrom zu verhindern.
Die Gefahren unbegleiteter Schwangerschaften: Schwangere, die keine Schwangerschaftsvorsorge erhalten, haben ein 3- bis 4-fach höheres Risiko für schwangerschaftsbedingte mütterliche Sterblichkeit und ein signifikant höheres Risiko für Totgeburten, neonatale Sterblichkeit und schwere Morbiditäten wie Eklampsie und HELLP-Syndrom.
HELLP-Syndrom: Hämolyse (Hemolysis), erhöhte Leberenzyme (Elevated Liver enzymes) und Thrombozytopenie (Low Platelets) charakterisieren diese lebensbedrohliche Komplikation. Getrieben durch mikroangiopathische Endothelschäden führt es zu Thrombozytenverbrauch. Die Entbindung ist die einzige definitive Heilung. Magnesiumsulfat zur Anfallsprophylaxe und strenge Blutdruckeinstellung sind präpartal essenziell.
Übergang von Präeklampsie zu Eklampsie: Das definierende Ereignis für das Fortschreiten zur Eklampsie ist das Auftreten generalisierter tonisch-klonischer Krampfanfälle, oft angekündigt durch schwerste, therapierefraktäre Kopfschmerzen und Sehstörungen. Magnesiumsulfat ist das Mittel der ersten Wahl zur Anfallsprophylaxe.
RSI-Pharmakologie im Status Epilepticus: Bei der RSI einer krampfenden Patientin wählt Dr. Abbot korrekterweise Propofol und Succinylcholin. Propofol bietet antikonvulsive Eigenschaften (GABA-Agonismus). Succinylcholin (kurzwirksam) verhindert im Gegensatz zu Rocuronium eine verlängerte Maskierung der motorischen Krampfaktivität und ermöglicht rasch eine klinisch-neurologische Beurteilung (z. B. auf einen non-konvulsiven Status).
Refraktärer Status epilepticus bei Eklampsie: Zeigt sich klassischerweise im EEG als kontinuierliche 'Spike-and-Wave'-Entladungen. Fortschreiten in einen non-konvulsiven Status epilepticus erzwingt die sofortige Eskalation über Magnesium hinaus hin zu aggressiven Anästhetika (Ketamin/Propofol) und eine Notfallentbindung.
Die 4-Minuten-Regel: Bei mütterlichem Herzstillstand ab der 24. SSW: Bleibt ROSC innerhalb von 4 Minuten aus, muss in der 4. Minute die Sectio begonnen und das Kind spätestens in der 5. Minute entbunden werden (Resuszitative Hysterotomie). Ziel ist in erster Linie die Wiederbelebung der Mutter.
Resuszitative Hysterotomie vs. Perimortem-Sectio: Der Begriff 'resuszitative Hysterotomie' wird zunehmend bevorzugt. Er stellt klar, dass der Eingriff nicht nur ein 'letzter Versuch' zur Rettung des Fötus nach sicherem mütterlichen Tod ist, sondern eine aktive Reanimationsmaßnahme für die Mutter, um die aortokavale Kompression zu beseitigen und die Effektivität der CPR zu steigern.
Manuelle Uterusverschiebung nach links: Bei mütterlicher CPR muss der Uterus kontinuierlich nach links gedrückt werden, um die Vena cava inferior zu entlasten.
Zielgerichtete neonatale Oxygenierung: Neugeborene haben naturgemäß initial niedrige Sättigungswerte. Eine SpO2 im 60%-Bereich bei 1 Lebensminute ist normal; eine aggressive Hyperoxygenierung ist zu vermeiden.
Neonataler Reanimations-Algorithmus (HF < 100 spm): Ist das Neugeborene apnoeisch, schnappt es nach Luft (Gasping) oder hat eine Herzfrequenz unter 100 spm, muss sofort eingegriffen werden: Wärmen, Trocknen, Stimulieren, Absaugen (Mund vor Nase). Wenn die HF unter 100 bleibt, muss unverzüglich die Überdruckbeatmung (Maskenbeatmung) mit 40-60 Zügen/Minute begonnen werden.


