Anamnese der jetzigen Erkrankung
42-jähriger Mann, eingeliefert durch den Rettungsdienst. Sprang auf die Gleise der T (U-Bahn), um eine gestürzte Frau zu retten. Nachdem er sie erfolgreich von den Gleisen gezogen hatte, rutschte er beim Klettern zurück auf den Bahnsteig aus, fiel nach hinten und schlug mit dem Kopf auf. Der Notarzt stellte Schnappatmung fest. Eine Intubation vor Ort war nicht möglich, weshalb vor dem Transport eine Larynxmaske (LMA) eingelegt wurde.
Verlauf in der Notaufnahme
Triage & Initiale Reanimation
Schockraumaufnahme direkt vom Rettungsdienst.
+1
Triage & Initiale Reanimation
Schockraumaufnahme direkt vom Rettungsdienst.
Klinische Entscheidungsfindung
Patient hat Schnappatmung und einen GCS von 5, was eine sofortige definitive Atemwegssicherung erfordert. Es besteht jedoch eine starke Blutung im Oropharynx. In Kombination mit dem Befund von Vorhofflimmern auf dem Monitor besteht ein hoher klinischer Verdacht auf eine therapeutische Antikoagulation (z. B. mit einem DOAK). Es muss eine Rapid Sequence Induction (RSI / Blitzintubation) vorbereitet werden bei gleichzeitiger pharmakologischer Antagonisierung für den Fall einer intrakraniellen Blutung.
Diagnostik & Befunde
- eFAST (Extended Focused Assessment with Sonography for Trauma)
Befunde:
- Beidseits vesikuläres Atemgeräusch.
- Pupillen 4 mm und lichtreagibel.
- Ausgeprägte oropharyngeale Blutung festgestellt.
- Vorhofflimmern auf dem EKG-Monitor beobachtet.
Maßnahmen
- RSI-Medikamente angeordnet: 120 mg Ketamin, 80 mg Rocuronium.
- Team angewiesen, mit 4-Faktoren-PPSB (Prothrombinkomplex-Konzentrat) bereitzustehen.
- Personal angewiesen, die Patientenakte bezüglich einer DOAK-Einnahme zu prüfen.
⮑ Verlauf & Reassessment
Patient für die definitive Intubation vorbereitet. Hämodynamik toleriert das initiale Assessment.
Klinische Medien

Atemwegsmanagement & Neuroprotektion
Notwendigkeit eines definitiven Atemwegs und Neuroprotektion vor der Bildgebung.
+2
Atemwegsmanagement & Neuroprotektion
Notwendigkeit eines definitiven Atemwegs und Neuroprotektion vor der Bildgebung.
Klinische Entscheidungsfindung
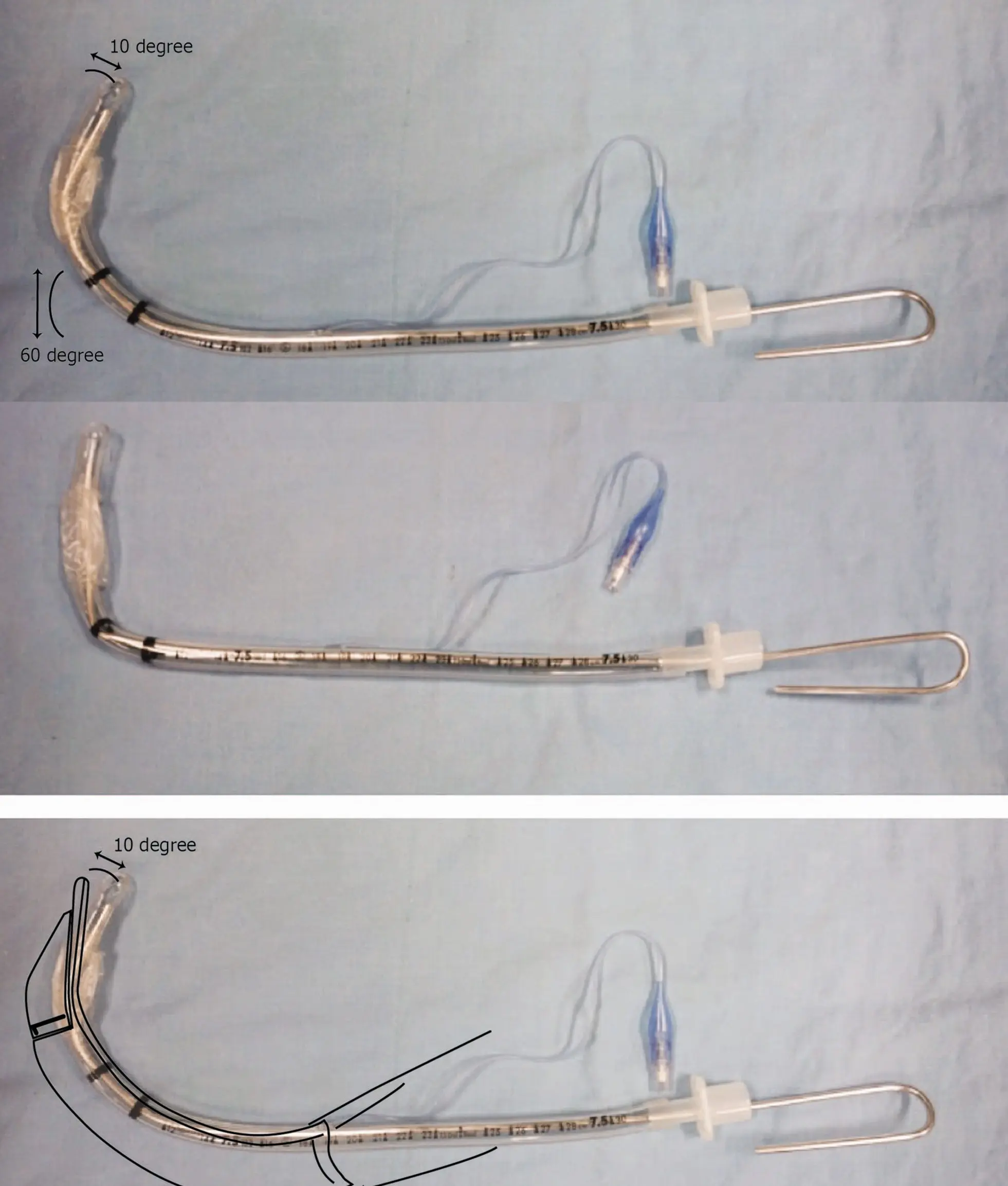
Die HWS-Immobilisation (Stifneck/In-Line-Stabilisation) verhindert die Flexion/Extension des Halses, wodurch die Stimmbänder sehr anterior eingestellt sind. Ein rigider Führungsstab, der in Form eines 'Hockeyschlägers' gebogen ist, wird im Tubus benötigt, um den schwierigen Atemweg zu passieren. Aufgrund des hohen Verdachts auf eine intrakranielle Blutung unter Blutverdünnern ist die empirische Gabe von 4-Faktoren-PPSB (Gerinnungsfaktoren II, VII, IX und X) dem FFP aufgrund der schnelleren Rekonstitution und des geringeren Volumens überlegen. Mannitol wird hinzugefügt, um den intrakraniellen Druck (Hirndruck) durch osmotische Diurese zu senken, bevor der Patient ins CT gefahren wird.
Diagnostik & Befunde
Befunde:
- Anterior stehende Stimmbänder aufgrund der HWS-Immobilisation, die eine Reklination des Kopfes verhindert.
Maßnahmen
- Endotracheale Intubation unter Verwendung eines Tubus mit einem zum 'Hockeyschläger' gebogenen Führungsstab.
- 4-Faktoren-PPSB verabreicht.
- 80 g Mannitol verabreicht.
- Patient zum CCT (Kraniales CT) transportiert.
⮑ Verlauf & Reassessment
Atemweg erfolgreich gesichert. Patient ausreichend stabilisiert für den Transport in die Radiologie.
Klinische Medien

Befundbesprechung der Bildgebung & Disposition
CCT-Befunde kommen aus der Radiologie zurück.
Befundbesprechung der Bildgebung & Disposition
CCT-Befunde kommen aus der Radiologie zurück.
Klinische Entscheidungsfindung
Die CT-Untersuchung zeigt eine kleine links-temporale intraparenchymatöse Blutung, aber kein Epidural- oder Subduralhämatom und vor allem keine Mittellinienverlagerung. Dies deutet darauf hin, dass die primäre Verletzung relativ klein ist und die Mannitol/PPSB-Interventionen möglicherweise eine katastrophale Ausdehnung der Blutung verhindert haben. Der Patient benötigt ein engmaschiges Neuromonitoring auf der Intensivstation, prophylaktische Antiepileptika zur Verhinderung posttraumatischer Krampfanfälle (die den Hirndruck erhöhen könnten), sowie serielle Bildgebungen, um sicherzustellen, dass die Blutung stabil bleibt.
Diagnostik & Befunde
- Kraniales Computertomogramm (CCT) nativ
Befunde:
- Kleine links-temporale intraparenchymatöse Blutung.
- Kein Epiduralhämatom (EDH).
- Kein Subduralhämatom (SDH).
- Keine Mittellinienverlagerung.
Maßnahmen
- Aufsättigung mit Keppra (Levetiracetam) zur Anfallsprophylaxe angeordnet.
- Kontroll-CCT in 3 Stunden geplant (oder sofort bei Pupillenveränderungen).
- Intensivmedizinisches Konsil zur Aufnahme auf die Intensivstation (ICU) gestellt.
⮑ Verlauf & Reassessment
Der Patient bleibt kritisch krank mit einer ungewissen neurologischen Prognose ('vielleicht wacht er auf, vielleicht nicht'), aber die zerebrale Anatomie ist derzeit stabil.
Diagnosen & Disposition
Diagnosen im Verlauf
- [00:10:56]Schweres Schädel-Hirn-Trauma (GCS 5)
- [00:10:56]Vorhofflimmern mit Verdacht auf systemische Antikoagulation
- [00:16:55]Links-temporale intraparenchymatöse Blutung
Aktuelle Disposition
Intubiert, stabilisiert und wartend in der Notaufnahme (ED Boarding), bis ein Intensivbett frei wird. Plan für Kontroll-CCT in 3 Stunden.
Fallanalyse
Episodenkontext
Sam Wallace fungiert in der Pilotfolge als hochakuter, emotional berührender Trauma-Fall. Als 'Guter Samariter', der sein Leben für eine Fremde riskierte, nur um ein verheerendes Schädel-Hirn-Trauma zu erleiden, unterstreicht seine Geschichte die unvorhersehbare und oft tragische Natur der Notfallmedizin. Sein Fall beleuchtet auch das systemische Problem der Überbelegung der Notaufnahme ('ED Boarding'), da er in der Notaufnahme auf ein Intensivbett warten muss.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Das dargestellte medizinische Management ist hochgradig korrekt und repräsentiert eine exzellente Notfallversorgung. Zu folgern, dass ein Trauma-Patient mit Vorhofflimmern und unerwarteter oraler Blutung wahrscheinlich ein DOAK einnimmt, ist ein hervorragender klinischer Reflex. Die Entscheidung, empirisch 4-Faktoren-PPSB (welches die Faktoren II, VII, IX und X enthält) und Mannitol vor der CT-Untersuchung zu verabreichen, ist ein aggressives, aber realistisches Protokoll für einen sich schnell verschlechternden Trauma-Patienten mit Verdacht auf eine expandierende intrakranielle Blutung. Darüber hinaus beschreibt der Dialog bei der Intubation ('Stimmbänder sind sehr anterior... Hockeyschläger gerade nach oben halten') perfekt die Technik, einen rigiden Führungsstab im Endotrachealtubus in eine 'Hockeyschläger'-Form zu biegen, um bei einer HWS-Immobilisation einen schwierigen Atemweg zu meistern.
Komplikationen & Fehler
- Keine direkten ärztlichen Fehler durch das Personal; der Fall wurde jedoch prähospital dadurch erschwert, dass der Rettungsdienst den Atemweg nicht endotracheal sichern konnte, was zur Anlage einer Larynxmaske führte.
- Oropharyngeale Blutungen, wahrscheinlich infolge der Antikoagulanzien-Einnahme, erschwerten die Darstellung der Stimmbänder während der Intubation.
Klinische Pearls
Bei Trauma-Patienten mit unregelmäßigem Herzschlag (Vorhofflimmern) sollte der Verdacht auf eine systemische Antikoagulation stets hochgehalten werden, da diese das Risiko einer katastrophalen intrakraniellen Blutung drastisch erhöht.
Bei der Atemwegssicherung eines Trauma-Patienten mit Verdacht auf eine HWS-Verletzung kann die traditionelle 'Schnüffelposition' (Jackson-Position / Reklination) nicht angewendet werden. Fortschrittliche Hilfsmittel wie ein zum 'Hockeyschläger' gebogener rigider Führungsstab oder ein Bougie mit Coudé-Spitze sind für die Intubation bei anterioren Atemwegen unerlässlich.
4-Faktoren-Prothrombinkomplex-Konzentrat (PPSB) ermöglicht eine schnelle, kleinvolumige Antagonisierung von Vitamin-K-Antagonisten und bestimmten direkten oralen Antikoagulanzien (DOAKs), was es zu einer entscheidenden Intervention bei lebensbedrohlichen Blutungen vor der radiologischen Bestätigung macht.