Histoire de la maladie actuelle
Judith Lastrade est une patiente G1P0 d'environ 36-37 semaines d'aménorrhée (SA) amenée par le SAMU pour une histoire de céphalées s'aggravant depuis 2 jours, actuellement évaluées à 10/10, accompagnées d'une vision floue et d'importants œdèmes prenant le godet. Elle a mené une « grossesse sauvage » (non suivie) sans aucun soin prénatal, dans le but de réaliser un « accouchement libre » sans intervention médicale. Les symptômes étaient totalement réfractaires à l'administration préhospitalière de fentanyl.

Parcours aux urgences
Triage & Transmission SAMU
Alerte de réception d'un patient critique
+1
Triage & Transmission SAMU
Alerte de réception d'un patient critique
Raisonnement clinique
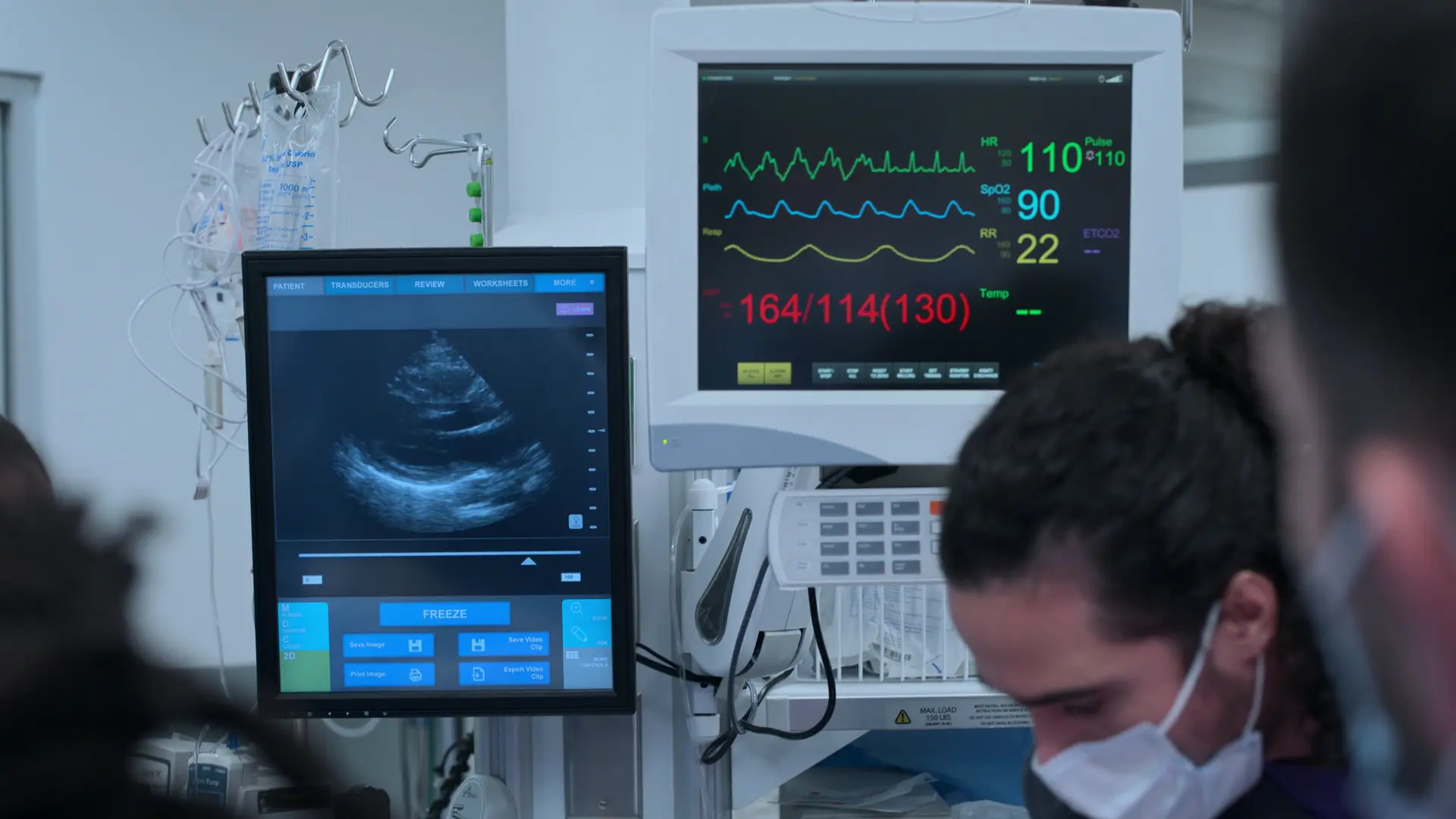
Présentation classique d'une prééclampsie sévère (hypertension artérielle sévère, céphalées, troubles visuels, œdèmes prenant le godet au troisième trimestre). Haut risque de crise d'éclampsie ou d'accident vasculaire cérébral (AVC).
Examens & résultats
- Évaluation des constantes en préhospitalier
Résultats:
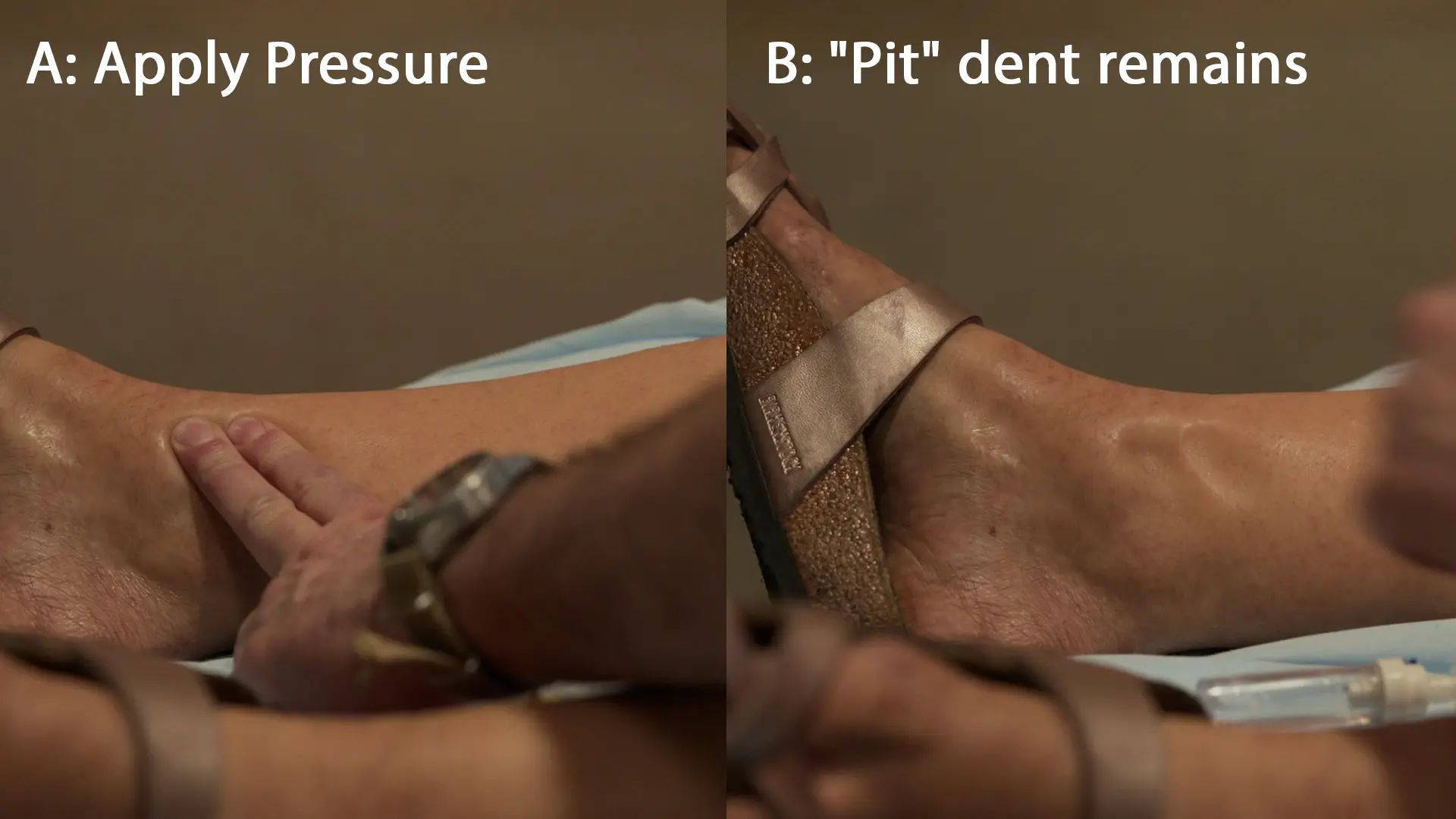
- Céphalées à 10/10, vision floue, œdèmes marqués prenant le godet, hypertension sévère
Interventions
- Fentanyl en préhospitalier (échec du soulagement des céphalées)
⮑ Évolution & réévaluation
Symptômes réfractaires au fentanyl. Alerte du service des urgences pour une prise en charge immédiate d'une prééclampsie sévère.
Médias cliniques
Évaluation initiale & Stabilisation
Arrivée de la patiente aux urgences
+2
Évaluation initiale & Stabilisation
Arrivée de la patiente aux urgences
Raisonnement clinique
Les priorités immédiates sont le contrôle de la pression artérielle pour prévenir un AVC et l'administration de sulfate de magnésium pour la prévention des crises convulsives (neuroprotection). Le monitorage fœtal est crucial pour s'assurer de la tolérance fœtale à la condition maternelle.
Examens & résultats
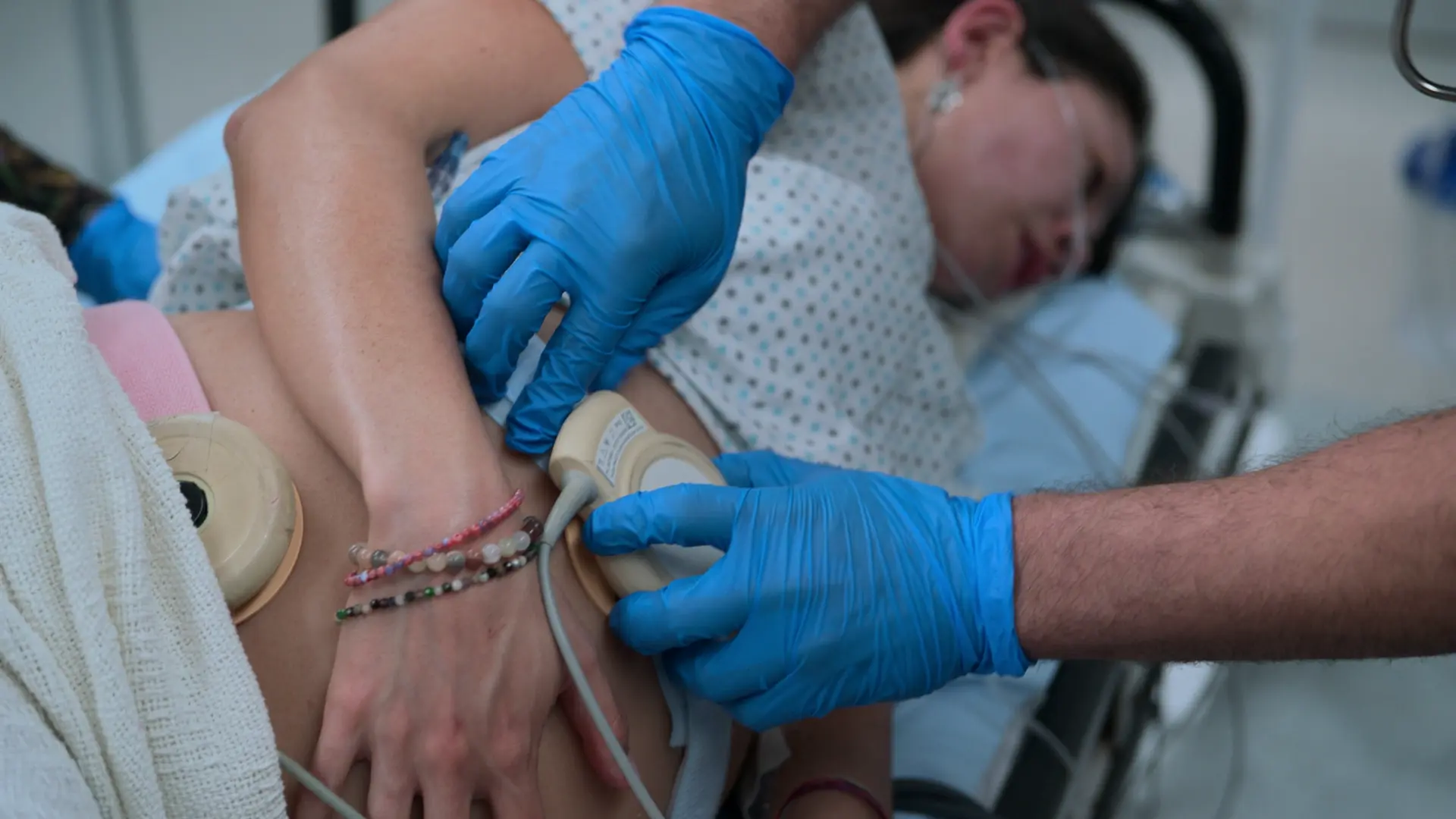
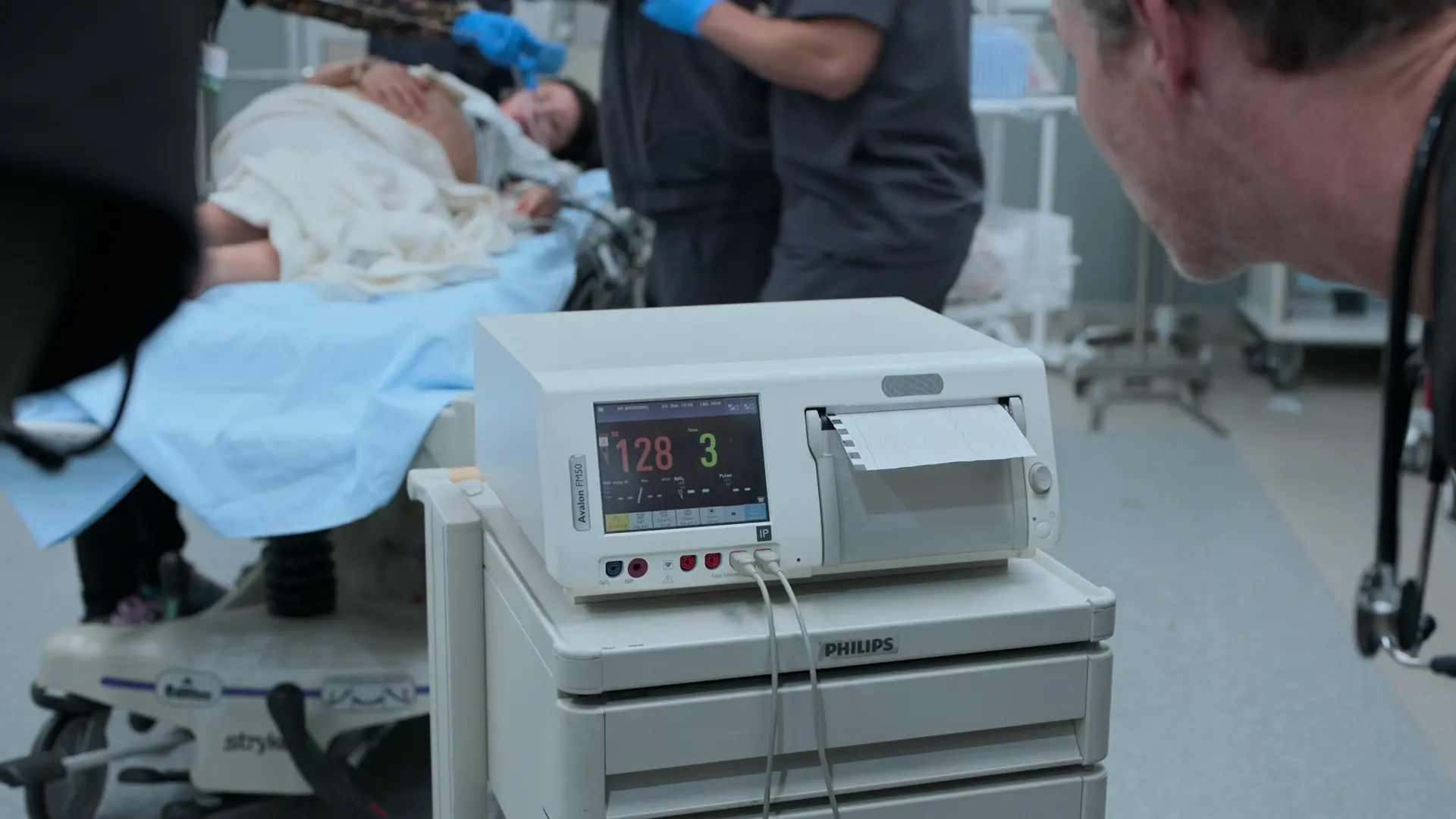
- Cardiotocographie (CTG)
Résultats:
- FC fœtale 128 (rassurante, norme : 110-160)
Interventions
- Sulfate de magnésium 6 grammes en bolus IV
- Labétalol 20 mg en bolus IV lent sur 2 minutes
⮑ Évolution & réévaluation
Patiente réfractaire aux explications médicales, ne souhaite que le soulagement de ses céphalées. Réévaluation nécessaire car la PA reste dangereusement élevée.
Médias cliniques
Réévaluation & Échographie au lit
Céphalées persistantes à 10/10
+1
Réévaluation & Échographie au lit
Céphalées persistantes à 10/10
Raisonnement clinique
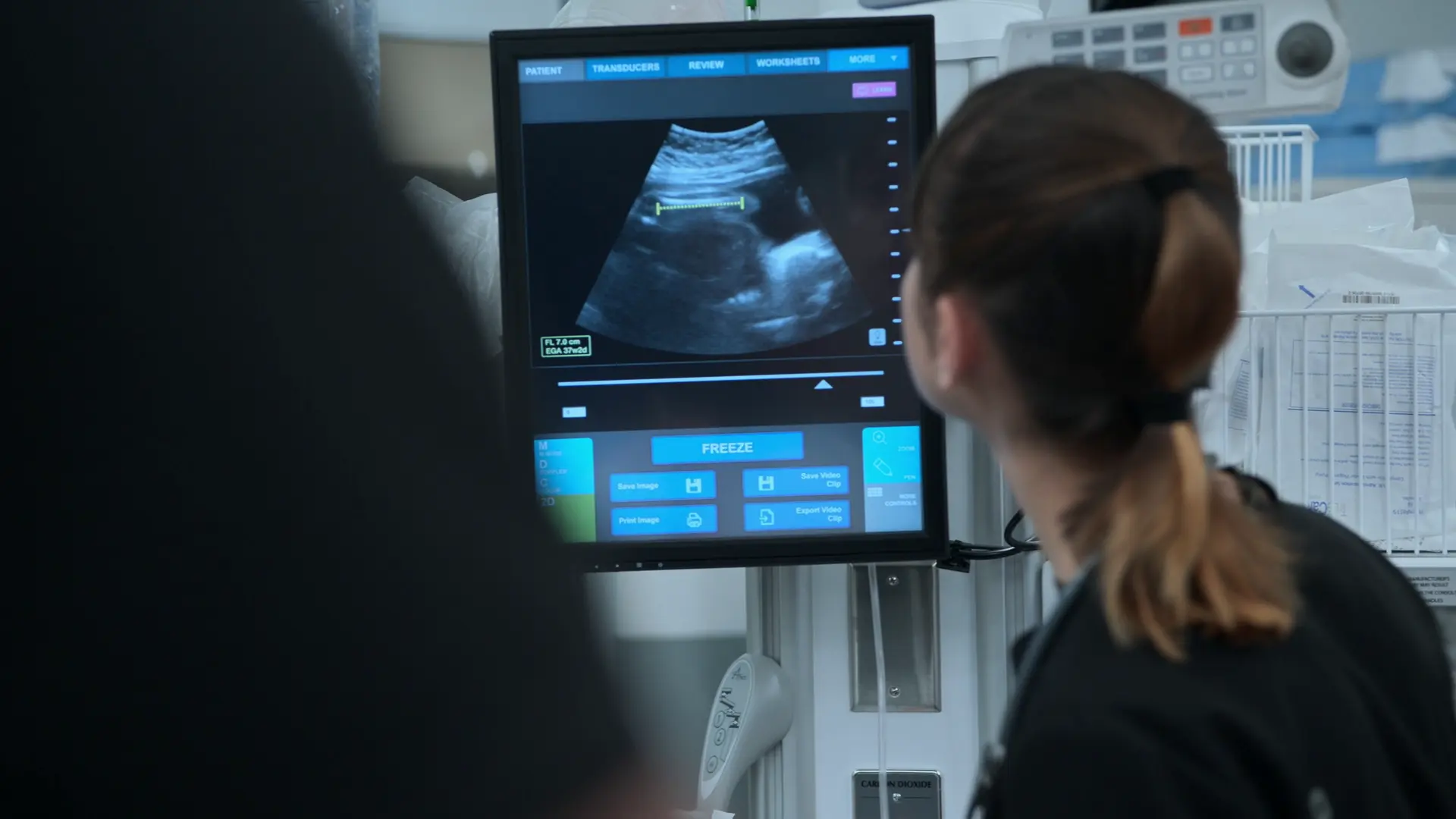
En l'absence de suivi prénatal, l'âge gestationnel exact est inconnu. Une échographie au lit du patient est nécessaire pour dater la grossesse afin de confirmer la viabilité pour un accouchement immédiat, qui constitue le traitement curatif définitif de la prééclampsie sévère.
Examens & résultats
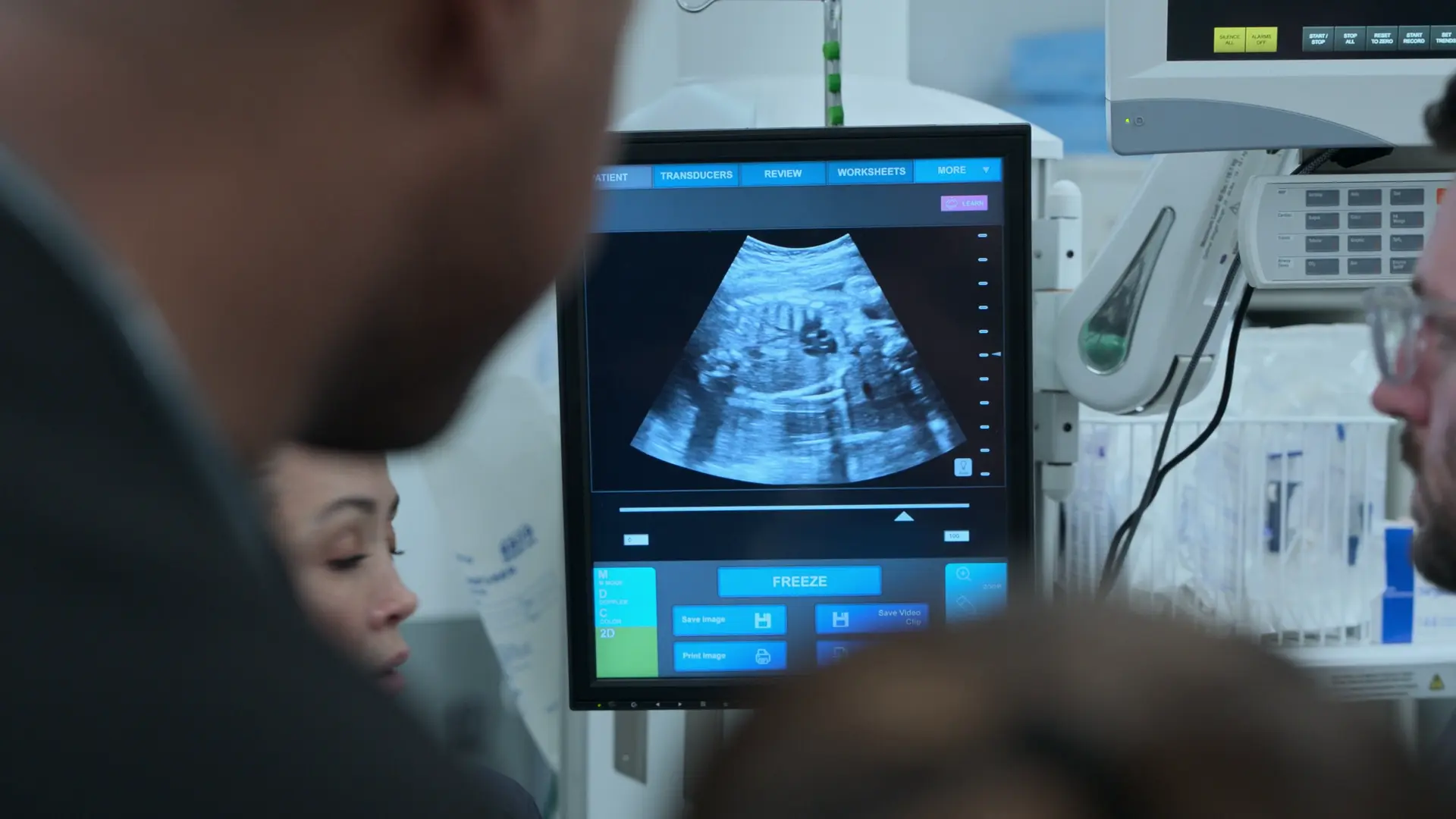
- Échographie obstétricale au lit du patient (POCUS)
Résultats:
- Longueur fémorale de 7 centimètres, corrélée à environ 37 SA
Interventions
- Fentanyl 50 µg IV
- Labétalol 40 mg supplémentaire en bolus IV
⮑ Évolution & réévaluation
La patiente refuse l'induction du travail malgré l'explication des risques (convulsions, hémorragie, mort fœtale/maternelle).
Médias cliniques
Détérioration clinique & Crise convulsive
Retour du bilan biologique ; La patiente développe une crise tonico-clonique
+2
Détérioration clinique & Crise convulsive
Retour du bilan biologique ; La patiente développe une crise tonico-clonique
Raisonnement clinique
Le diagnostic passe de prééclampsie à éclampsie. Syndrome HELLP confirmé par la biologie. La crise provoque une hypoxie maternelle et une bradycardie fœtale. Un arrêt immédiat des convulsions est requis en utilisant des benzodiazépines et des antiépileptiques de seconde ligne.
Examens & résultats
- Bilan biologique urgent (NFS, Ionogramme, Bilan hépatique)
Résultats:
- Hémoglobine 7,5 g/dL
- Plaquettes 40 000 /mm³
- Élévation des transaminases (Syndrome HELLP)
Interventions
- Diazépam 10 mg IV (x2)
- Keppra (Lévétiracétam) 4 grammes en bolus IV
- Poursuite de la perfusion de sulfate de magnésium à 2 g/h
- O2 à 15L/min via masque à haute concentration
⮑ Évolution & réévaluation
L'activité convulsive se poursuit. Le rythme cardiaque fœtal chute à des niveaux dangereux (~90 bpm). La SpO2 maternelle chute à 88 %. L'intubation est indiquée.
Médias cliniques

Gestion des voies aériennes & État de mal réfractaire
Hypoxie et état de mal épileptique continu
+3
Gestion des voies aériennes & État de mal réfractaire
Hypoxie et état de mal épileptique continu
Raisonnement clinique
Intubation en Séquence Rapide (ISR) nécessaire pour la protection des voies aériennes. Le Propofol est choisi pour ses propriétés anticonvulsivantes GABAergiques. La Succinylcholine est choisie de préférence au Rocuronium pour permettre un retour rapide de la fonction motrice, garantissant que l'équipe puisse identifier des convulsions non convulsives en cours via l'EEG. Un déplacement utérin gauche (DUG) est mis en œuvre pour prévenir la compression aorto-cave et optimiser l'hémodynamique maternelle et fœtale.
Examens & résultats
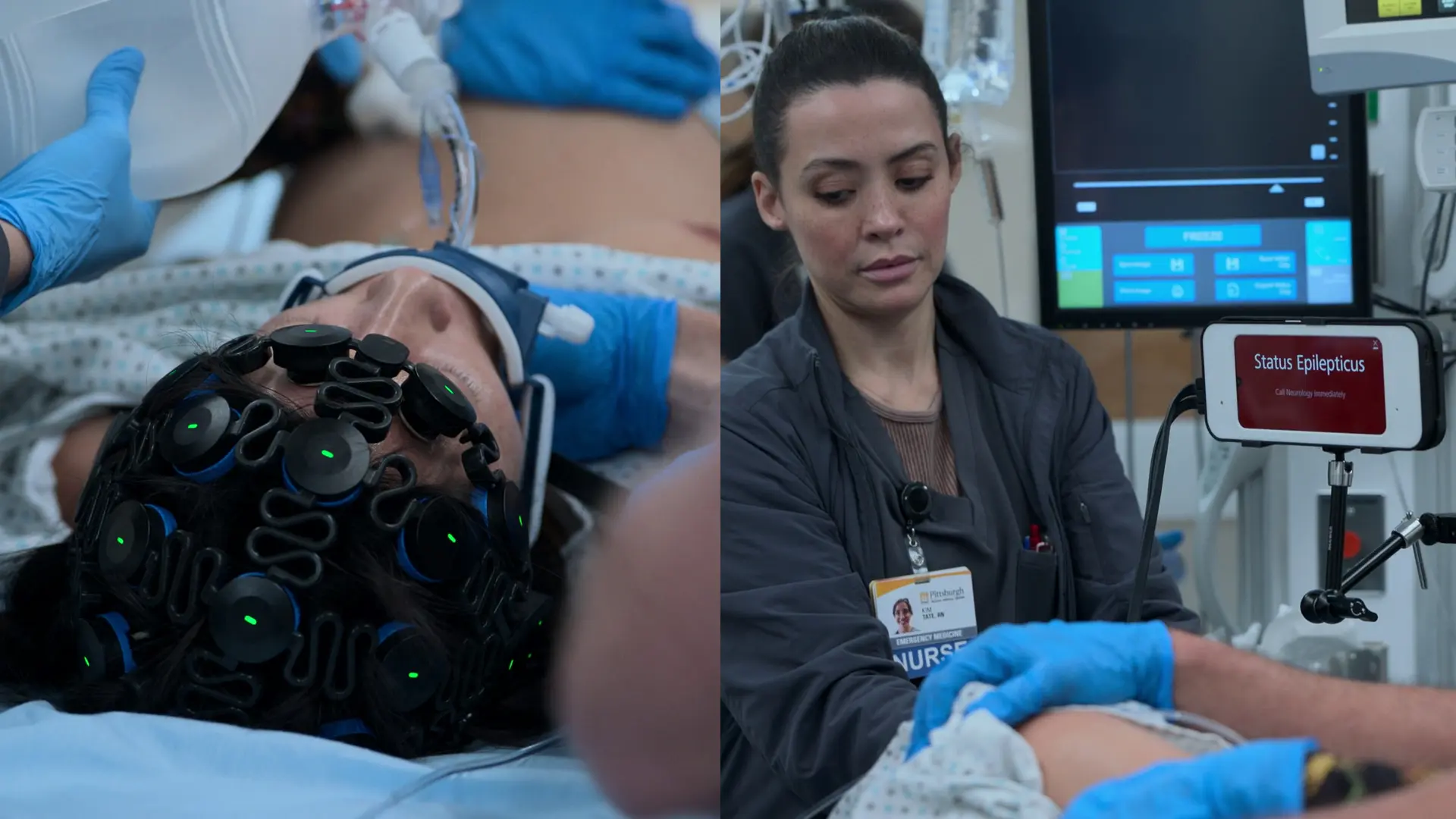
- Monitorage EEG continu
Résultats:
- L'EEG confirme un état de mal épileptique non convulsif continu malgré la curarisation
Interventions
- Propofol 120 mg IV
- Succinylcholine 60 mg IV
- Intubation endotrachéale
- Déplacement utérin gauche (Manuel)
- Kétamine 100 mg en bolus IV pour l'état de mal réfractaire
- Transfusion de sang O négatif (Accélérateur-réchauffeur)
- Dexaméthasone (Decadron) 10 mg en bolus IV
⮑ Évolution & réévaluation
Intubation réussie. Les convulsions se poursuivent à l'EEG. Transfusion initiée en raison de l'anémie liée au HELLP. Le rythme cardiaque fœtal s'améliore temporairement à 104 bpm.
Médias cliniques
Arrêt cardiaque maternel & Hystérotomie de sauvetage
Les alarmes du moniteur signalent une fibrillation ventriculaire
+4
Arrêt cardiaque maternel & Hystérotomie de sauvetage
Les alarmes du moniteur signalent une fibrillation ventriculaire
Raisonnement clinique
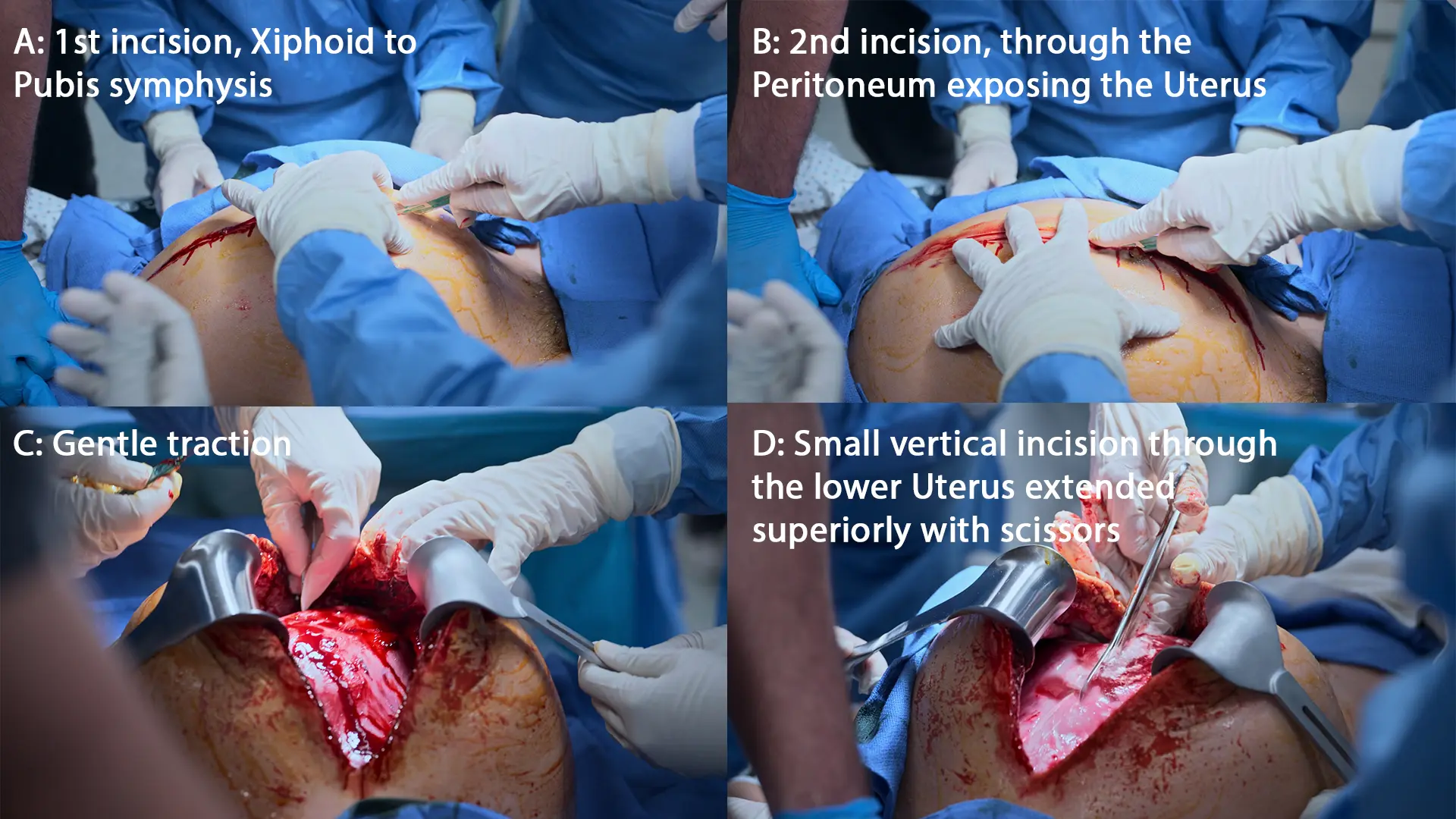
Un arrêt cardiaque maternel au troisième trimestre déclenche la « règle des 4 minutes » pour la césarienne périmortem (Hystérotomie de sauvetage). L'extraction du fœtus est la manœuvre de réanimation ultime pour la mère, car elle soulage la compression aorto-cave et augmente le retour veineux vers le cœur jusqu'à 30 %. L'incision doit être réalisée rapidement malgré la thrombopénie sévère.
Examens & résultats
- Vérification du rythme (FV)
Résultats:
- Fibrillation ventriculaire
- Présentation fœtale en siège
Interventions
- RCP de haute qualité
- Défibrillation à 200J (x2)
- Adrénaline 1 mg IV
- Hystérotomie de sauvetage (Incision verticale médiane de la xiphoïde au pubis)
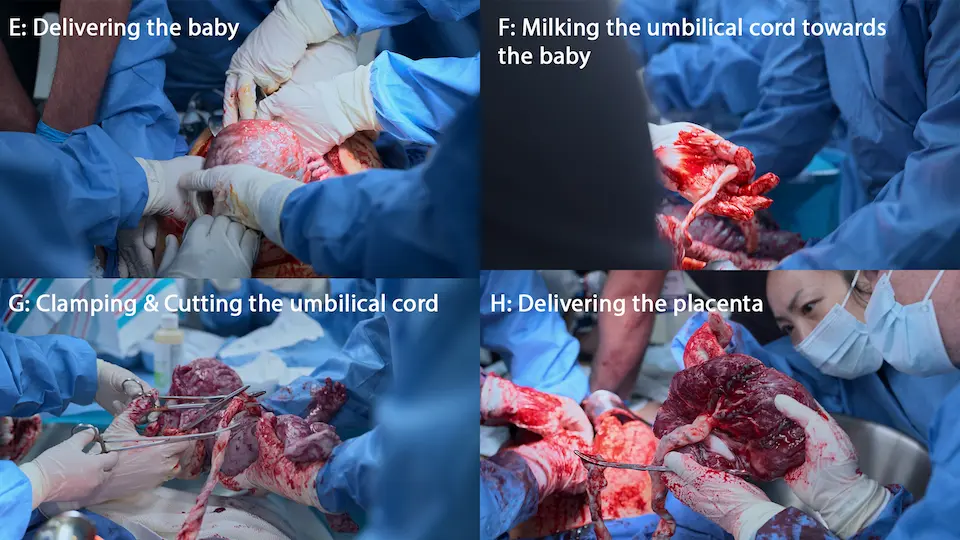
- Extraction de l'enfant
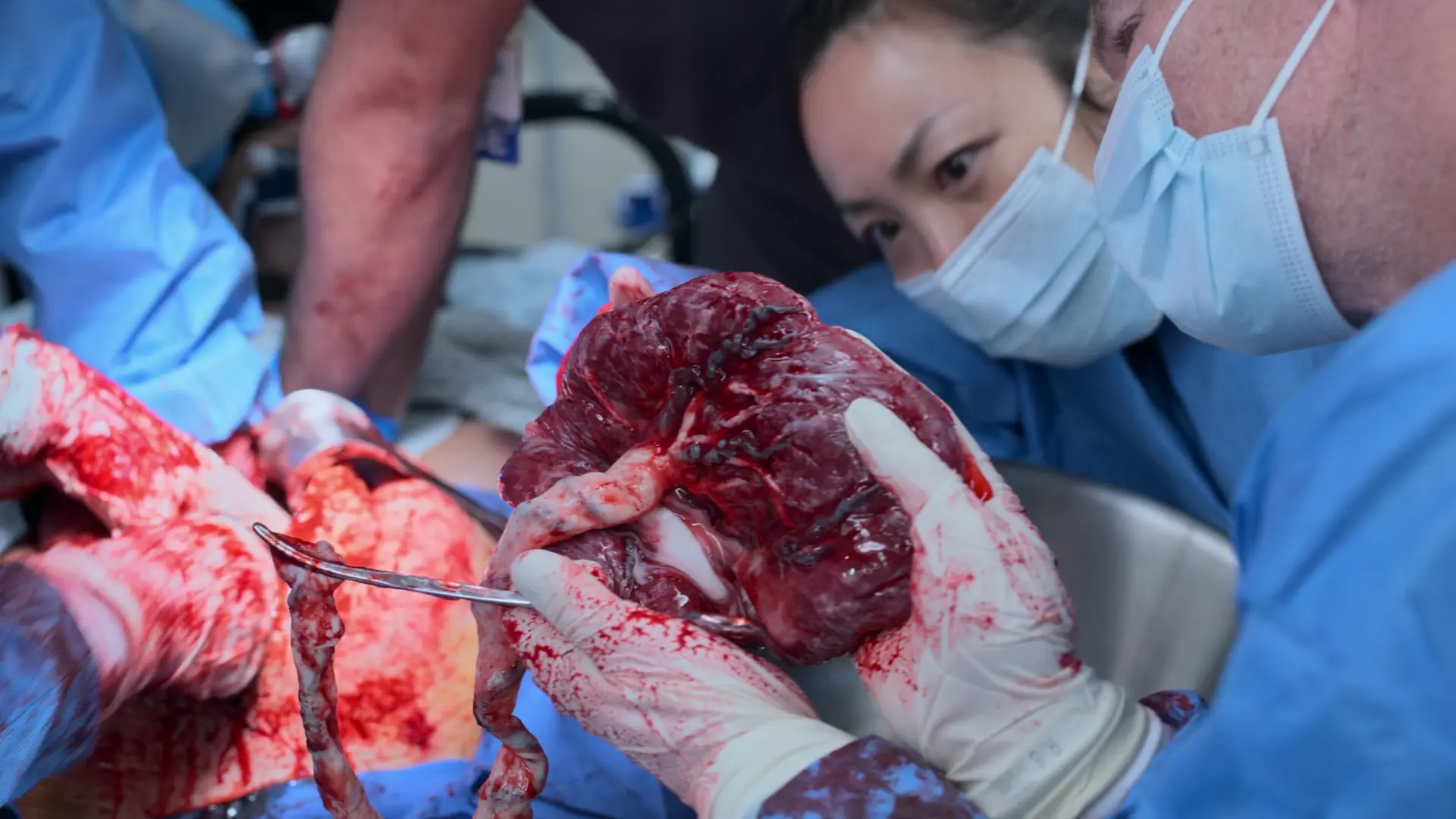
- Délivrance du placenta
- Oxytocine (Pitocin) 10 UI IV & Massage utérin
⮑ Évolution & réévaluation
Enfant extrait avec succès. La mère reste en arrêt cardiaque, transitionnant d'une FV vers une AESP.
Médias cliniques
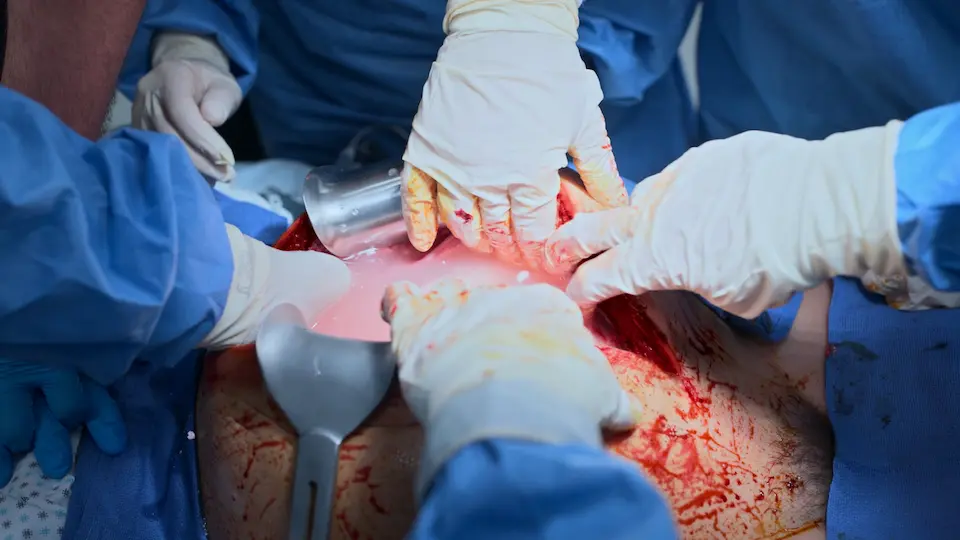
Réanimation néonatale & Poursuite de la RCP maternelle
Extraction d'un nouveau-né compromis, en apnée
+1
Réanimation néonatale & Poursuite de la RCP maternelle
Extraction d'un nouveau-né compromis, en apnée
Raisonnement clinique
Le nouveau-né est en apnée et bradycarde (FC < 100 bpm). Nécessite une stimulation immédiate, une aspiration et une ventilation en pression positive (VPP). Les objectifs de saturométrie (SpO2) pour un nouveau-né augmentent lentement ; une SpO2 dans les 60 % à 1 minute de vie est physiologiquement normale, évitant la nécessité d'une intubation immédiate basée uniquement sur la SpO2. Parallèlement, la réanimation (ACLS) maternelle doit se poursuivre sans interruption.
Examens & résultats
- Score d'Apgar néonatal (à 1 min et 5 min)
- Vérification du rythme et du pouls maternels
Résultats:
- Score d'Apgar du nouveau-né à 1 min : 5 (0 pour la couleur, 2 pour la FC, 1 pour les réflexes, le tonus et la respiration)
- Persistance de la FV maternelle
Interventions
- Aspiration néonatale (Sonde de DeLee) et oxygène en flux libre / Ventilation au ballon
- Défibrillation maternelle
- Reprise des compressions thoraciques maternelles
⮑ Évolution & réévaluation
La FC néonatale commence à augmenter. La FV maternelle s'est convertie en un rythme différent lors du contrôle suivant du pouls.
Médias cliniques

Contrôle du rythme & Contrôle de l'hémorragie
Vérification du rythme planifiée (ACLS) ; hémorragie utérine massive en cours
+2
Contrôle du rythme & Contrôle de l'hémorragie
Vérification du rythme planifiée (ACLS) ; hémorragie utérine massive en cours
Raisonnement clinique
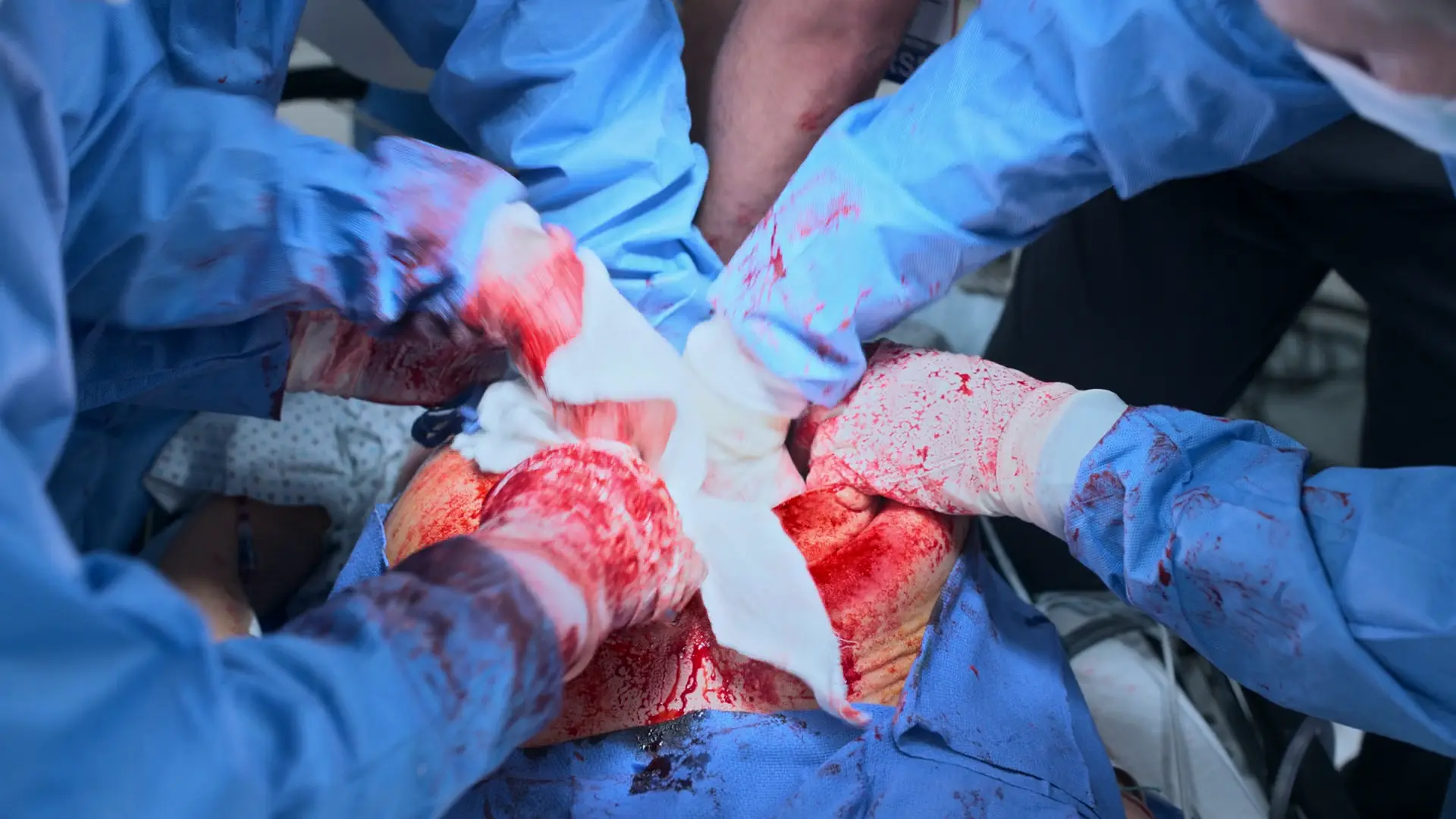
Le moniteur affiche un rythme sinusal organisé mais aucun pouls carotidien n'est perçu, indiquant une Activité Électrique Sans Pouls (AESP). La RCP doit être reprise immédiatement. La principale cause réversible (le 'H' d'Hypovolémie) est une hypovolémie profonde secondaire à la coagulopathie du syndrome HELLP et à l'incision chirurgicale. Une hémostase mécanique agressive immédiate (packing avec champs abdominaux) et une transfusion massive continue sont nécessaires pour restaurer le volume intravasculaire et obtenir une reprise d'activité cardiaque spontanée (RACS).
Examens & résultats
- Vérification du rythme et du pouls
Résultats:
- Rythme électrique organisé (Sinusal)
- Pouls carotidien absent (AESP)
- Saignement utérin continu et profus
Interventions
- Reprise des compressions thoraciques
- Transfusion de 2 culots globulaires supplémentaires non croisés (O négatif)
- Tassement (packing) de l'utérus ouvert avec des champs abdominaux pour une hémostase par compression directe
⮑ Évolution & réévaluation
L'AESP se poursuit ; la RCP est en cours tandis que la transfusion massive compense la perte de volume. Le saignement utérin est géré par compression directe.
Médias cliniques
RACS maternelle & Stabilisation néonatale
Vérification du rythme suivante et évaluation du score d'Apgar à 5 minutes pour le nouveau-né
RACS maternelle & Stabilisation néonatale
Vérification du rythme suivante et évaluation du score d'Apgar à 5 minutes pour le nouveau-né
Raisonnement clinique
Avec un remplissage volémique agressif (6 poches de sang au total) et le packing utérin, le système cardiovasculaire maternel possède une précharge suffisante pour générer un pouls perfusant, obtenant ainsi une Reprise d'Activité Cardiaque Spontanée (RACS). Le nouveau-né a bien répondu à l'aspiration et à la VPP, améliorant sa fréquence cardiaque et son tonus, ce qui indique qu'aucune prise en charge invasive supplémentaire des voies aériennes n'est nécessaire pour le moment. Les deux patients sont suffisamment stabilisés pour un transfert définitif.
Examens & résultats
- Vérification du pouls et du rythme maternels
- Réévaluation de l'hémoglobine maternelle
- Score d'Apgar à 5 minutes pour le nouveau-né
Résultats:
- Mère : Pouls carotidien faible mais palpable, Rythme sinusal
- Mère : L'hémoglobine est remontée à 9 g/dL
- Mère : L'EEG ne montre aucune activité convulsive
- Nouveau-né : Score d'Apgar de 8 à 5 minutes (SpO2 normale à 5 min est de 80 %)
Interventions
- Arrêt de la RCP
- Mesure de la pression artérielle (brassard)
- Protocoles de transfert initiés vers le bloc opératoire (Mère) et l'USIN (Nouveau-né)
⮑ Évolution & réévaluation
La RACS maternelle est maintenue ; l'hémorragie a ralenti pour devenir un simple suintement. La FC néonatale se normalise à 132 bpm. Succès massif.
Diagnostics & orientation
Diagnostics évolutifs
- [Préhospitalier]Prééclampsie sévère
- [Salle de déchocage (Trauma Bay)]Éclampsie
- [Salle de déchocage (Trauma Bay)]Syndrome HELLP (Hémolyse, Cytolyse hépatique, Thrombopénie)
- [Salle de déchocage (Trauma Bay)]État de mal épileptique non convulsif réfractaire
- [Salle de déchocage (Trauma Bay)]Arrêt cardiaque maternel (FV / AESP)
Orientation actuelle
RACS maternelle obtenue ; la patiente est transférée au bloc opératoire avec l'équipe d'obstétrique. Le nouveau-né a été réanimé avec succès et transféré en réanimation néonatale (USIN).
Analyse du casebook
Contexte de l'épisode
Le cas met en évidence les dangers extrêmes des grossesses dites « sauvages » ou totalement non suivies. Le récit contraint l'équipe des urgences, déjà en sous-effectif et gérant des drames interpersonnels internes, à exécuter parfaitement l'une des procédures les plus critiques et urgentes de la médecine d'urgence : la césarienne périmortem. Cela sert de moment fédérateur et triomphant pour l'équipe des urgences.
Revue du médecin traitant
Précision médicale
L'épisode affiche une incroyable précision médicale. La justification du choix de la succinylcholine plutôt que du rocuronium lors de l'ISR pour un patient en état de mal épileptique est une excellente perle clinique, de niveau avancé et fidèlement représentée. Le déplacement utérin gauche (DUG) pendant la RCP est correctement instauré. L'utilisation de la kétamine pour un état de mal épileptique réfractaire reflète les directives modernes et progressives en soins intensifs. Le débat sur le score d'Apgar identifie correctement que la SpO2 néonatale met normalement jusqu'à 10 minutes pour atteindre >90 %.
Complications & erreurs
- Chronologie télévisuelle : Il est indiqué que l'hystérotomie de sauvetage a pris « 36 secondes ». Bien que l'incision initiale et l'extraction puissent être incroyablement rapides (généralement en moins d'une minute), obtenir l'hémostase et survivre à cette procédure avec un taux de plaquettes de 40 000 sans exsanguination catastrophique immédiate est fortement dramatisé.
- Chronologie de la RACS maternelle : Obtenir une RACS maternelle pérenne presque immédiatement après l'accouchement, tout en saignant activement à la suite d'une laparotomie massive dans un contexte de syndrome HELLP sévère, représente le meilleur des cas possible, bien que cliniquement très improbable.
Perles cliniques
Physiopathologie de l'œdème dans la prééclampsie : La prééclampsie induit une dysfonction endothéliale maternelle généralisée, conduisant à une perméabilité capillaire accrue. Combinée à la perte de protéines dans l'urine (qui réduit la pression oncotique sérique), le liquide s'extravase dans le milieu interstitiel (troisième secteur). Lorsqu'une pression est appliquée lors d'un examen physique, le liquide interstitiel est déplacé mécaniquement, laissant un classique « godet » qui se remplit lentement à mesure que le liquide revient.
La cardiotocographie (CTG) utilise deux capteurs : un tocodynamomètre placé sur le fond utérin pour mesurer la fréquence des contractions, et un capteur échographique placé plus bas sur le dos du fœtus pour surveiller en continu le rythme cardiaque fœtal (RCF). La mère est placée en léger décubitus latéral (déplacement utérin gauche) pour éviter que l'utérus gravide ne comprime la veine cave inférieure, garantissant un retour veineux adéquat vers le cœur et une perfusion placentaire optimale.
Les dangers des grossesses « sauvages » (non suivies) : Le désir de la patiente d'avoir un accouchement « libre » sans intervention médicale ignore le dépistage critique de pathologies comme la prééclampsie. Le Dr Abbot cite à juste titre que, historiquement, l'accouchement non assisté comportait un taux de mortalité infantile d'environ 30 %. Bien que les conditions sanitaires et la nutrition modernes aient amélioré la survie de base, les femmes enceintes ne recevant aucun soin prénatal aujourd'hui courent un risque 3 à 4 fois plus élevé de décès maternel lié à la grossesse, et un risque significativement accru de mortinatalité, de décès néonatal et de morbidités sévères telles que l'éclampsie et le syndrome HELLP.
Syndrome HELLP : L'Hémolyse, l'élévation des enzymes hépatiques (Elevated Liver enzymes) et la baisse des plaquettes (Low Platelets) caractérisent cette complication sévère et potentiellement mortelle de la prééclampsie. Favorisée par des dommages endothéliaux microangiopathiques et une thrombose microvasculaire, elle entraîne une consommation rapide des plaquettes et une ischémie hépatique. L'accouchement est le seul traitement curatif définitif. Aux urgences, il nécessite une vigilance extrême concernant les hémorragies spontanées, une prophylaxie anti-convulsive (Sulfate de magnésium), un contrôle strict de la pression artérielle et une préparation aux protocoles de transfusion massive si une intervention chirurgicale est nécessaire.
Transition de la prééclampsie à l'éclampsie : L'événement déterminant qui fait basculer une prééclampsie sévère en éclampsie est la survenue de crises tonico-cloniques généralisées de novo. Cette transition est provoquée par un vasospasme cérébral sévère, une dysfonction endothéliale et une rupture de la barrière hémato-encéphalique entraînant un œdème cérébral. Des céphalées sévères et persistantes ainsi que des troubles visuels (comme vus chez cette patiente) sont des signes d'alerte classiques d'éclampsie imminente. Bien que le sulfate de magnésium intraveineux soit le traitement de première intention pour élever le seuil épileptogène et prévenir cette transition, la survenue de crises convulsives nécessite une protection immédiate des voies aériennes, des antiépileptiques de seconde ligne et une extraction fœtale rapide en tant que traitement définitif.
Pharmacologie de l'ISR dans l'état de mal épileptique : Lors de la réalisation d'une Intubation en Séquence Rapide (ISR) chez un patient en pleine convulsion, le choix des médicaments est crucial. Le Dr Abbot choisit correctement le Propofol et la Succinylcholine plutôt que l'Étomidate et le Rocuronium. Le propofol possède des propriétés anticonvulsivantes intrinsèques via l'agonisme des récepteurs GABA, aidant à mettre fin à la tempête électrique cérébrale. La succinylcholine est un curare d'action courte (~5-10 minutes) ; l'utiliser au lieu d'un agent de longue durée d'action comme le rocuronium évite de masquer de façon prolongée l'activité convulsive motrice, permettant à l'équipe de réaliser rapidement un examen neurologique clinique pour rechercher un état de mal non convulsif une fois le blocage levé.
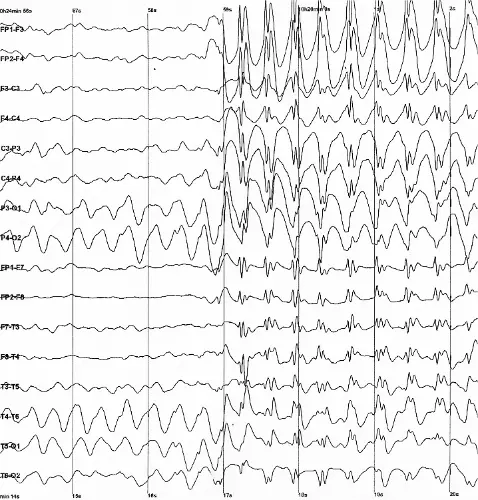
État de mal épileptique réfractaire dans l'éclampsie : L'état de mal épileptique est défini par une activité convulsive continue de ≥ 5 minutes ou des crises récurrentes sans retour à l'état de base. Sur un EEG, il se présente classiquement par des décharges continues de haute amplitude dites de « pointes-ondes », où la pointe représente la dépolarisation neuronale synchrone et l'onde représente l'inhibition subséquente. Alors que les crises d'éclampsie classiques sont généralement brèves et auto-limitées, cette patiente a évolué vers un état de mal épileptique non convulsif (confirmé par EEG après curarisation). Il s'agit d'une urgence obstétricale vitale indiquant un œdème et une ischémie cérébrale sévères. Cela impose une escalade immédiate au-delà du traitement standard par magnésium vers des anesthésiques agressifs (comme la kétamine et le propofol) et un accouchement en urgence absolue, le retrait du placenta étant le seul moyen définitif de stopper la cascade sous-jacente.
La règle des 4 minutes : Lors d'un arrêt cardiaque maternel avec un fœtus viable (>24 SA), si la RACS n'est pas obtenue dans les 4 minutes, une hystérotomie de sauvetage doit être débutée pour extraire le fœtus d'ici la 5e minute. C'est avant tout une procédure de réanimation pour la mère visant à soulager la compression aorto-cave.
Hystérotomie de sauvetage vs Césarienne périmortem : La médecine d'urgence et l'obstétrique modernes ont abandonné le terme « césarienne périmortem » en faveur de « hystérotomie de sauvetage ». L'ancien terme laissait faussement entendre que la procédure était une tentative de la dernière chance uniquement pour le sauvetage du fœtus alors que le décès maternel était certain. La nouvelle terminologie définit correctement la procédure comme une intervention de réanimation active et critique pour la mère. Vider l'utérus gravide soulage immédiatement la compression aorto-cave, augmentant de façon drastique le retour veineux vers le cœur et améliorant l'efficacité de la RCP, maximisant ainsi les chances de Reprise d'Activité Cardiaque Spontanée (RACS) maternelle.
Déplacement utérin gauche (DUG) : Pendant la RCP maternelle, le déplacement manuel de l'utérus vers la gauche (ou l'inclinaison de la patiente de 15 à 30 degrés sur le côté gauche) est crucial pour soulager la pression sur la veine cave inférieure et optimiser le retour veineux.
Oxygénation néonatale ciblée : Les nouveau-nés ont naturellement des saturations en oxygène basses immédiatement après la naissance. Une SpO2 dans les 60 % à 1 minute de vie est considérée comme physiologiquement normale ; une hyperoxygénation agressive doit être évitée.
Algorithme de réanimation néonatale (FC < 100 bpm) : Selon les recommandations, si un nouveau-né fraîchement accouché est en apnée, présente des gasps ou a une fréquence cardiaque inférieure à 100 bpm, une intervention immédiate s'impose. Les premières étapes impliquent de réchauffer, sécher et stimuler le nourrisson tout en positionnant les voies aériennes (position de « reniflement »). Si des sécrétions sont présentes, les voies respiratoires doivent être dégagées à l'aide d'une poire ou d'un cathéter d'aspiration. La règle fondamentale est d'aspirer la « Bouche avant le Nez » (M before N en anglais) ; l'aspiration du nez en premier peut déclencher un réflexe de gasp et provoquer l'inhalation des sécrétions orales. Si la fréquence cardiaque reste inférieure à 100 bpm après la stimulation initiale et la désobstruction des voies aériennes, le professionnel de santé doit immédiatement initier une ventilation en pression positive (VPP) au ballon-masque à un rythme de 40 à 60 insufflations par minute, ce qui constitue l'étape la plus critique et la plus efficace de la réanimation néonatale.


