Historia de la enfermedad actual
Judith Lastrade es una paciente primigesta (G1P0) de aproximadamente 36-37 semanas de gestación que acude traída por el SEM con una historia de 2 días de evolución de cefalea que ha empeorado, ahora puntuada en 10/10, acompañada de visión borrosa y edema con fóvea significativo. Ha llevado un 'embarazo salvaje' sin absolutamente ningún control prenatal, con la intención de tener un 'parto libre' sin intervención médica. Los síntomas fueron completamente refractarios a la administración prehospitalaria de fentanilo.

Curso en urgencias
Triaje y transferencia del SEM
Aviso de llegada de paciente crítica
+1
Triaje y transferencia del SEM
Aviso de llegada de paciente crítica
Toma de decisiones clínicas
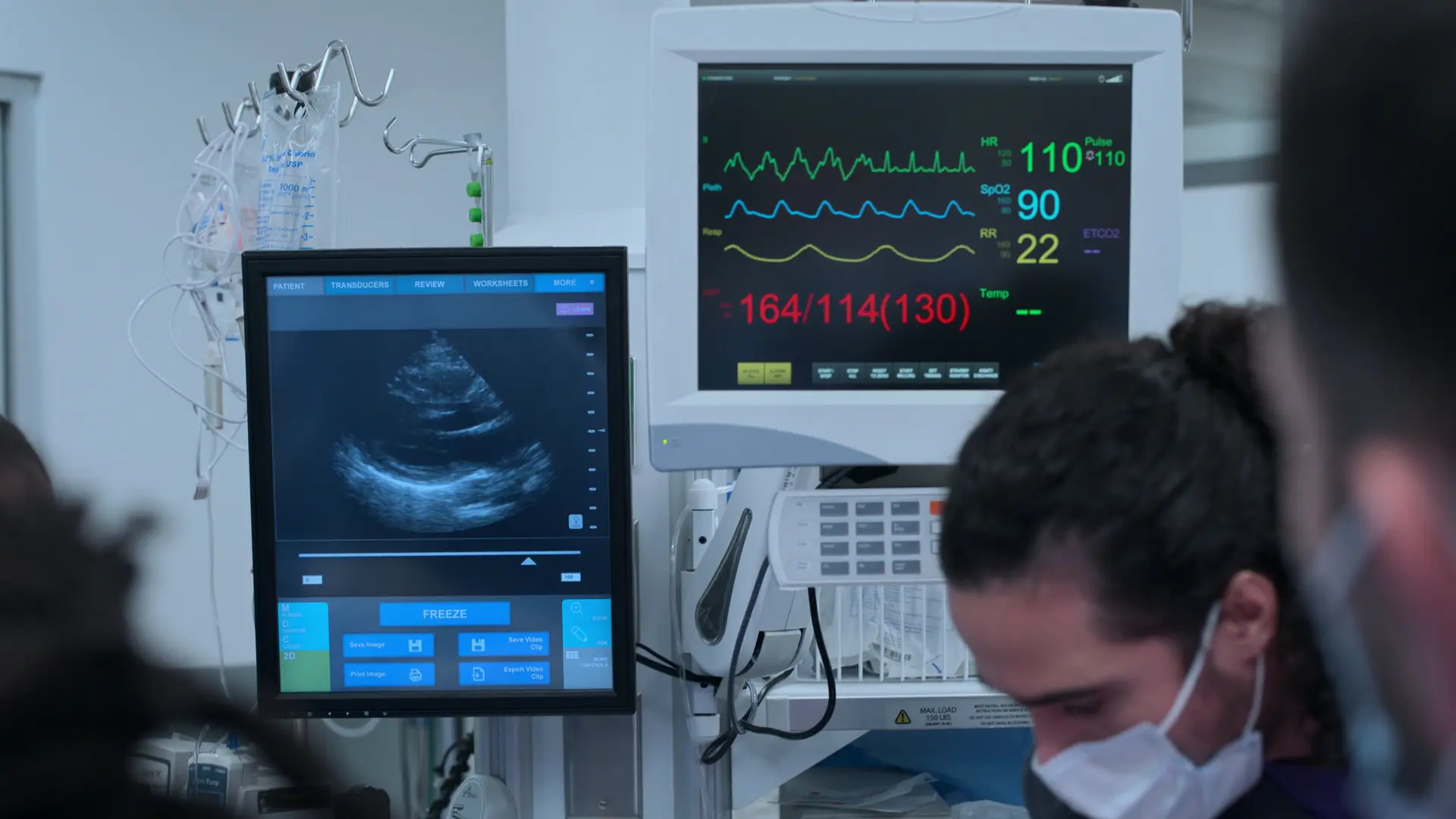
Presentación clásica de preeclampsia grave (hipertensión grave, cefalea, alteraciones visuales, edema con fóvea en el tercer trimestre). Alto riesgo de convulsión eclámptica o accidente cerebrovascular (ACV).
Pruebas diagnósticas y hallazgos
- Evaluación de constantes vitales prehospitalarias
Hallazgos:
- Cefalea 10/10, visión borrosa, edema con fóvea marcado, hipertensión arterial grave
Intervenciones
- Fentanilo prehospitalario (sin mejoría de la cefalea)
⮑ Evolución y reevaluación
Síntomas refractarios al fentanilo. Se alerta al box de reanimación para el manejo inmediato de preeclampsia grave.
Medios clínicos
Evaluación inicial y estabilización
Llegada de la paciente a Urgencias
+2
Evaluación inicial y estabilización
Llegada de la paciente a Urgencias
Toma de decisiones clínicas
Las prioridades inmediatas son el control de la presión arterial para prevenir el ACV y la administración de sulfato de magnesio como profilaxis de convulsiones. La monitorización fetal es crucial para asegurar la tolerancia fetal al estado materno.
Pruebas diagnósticas y hallazgos
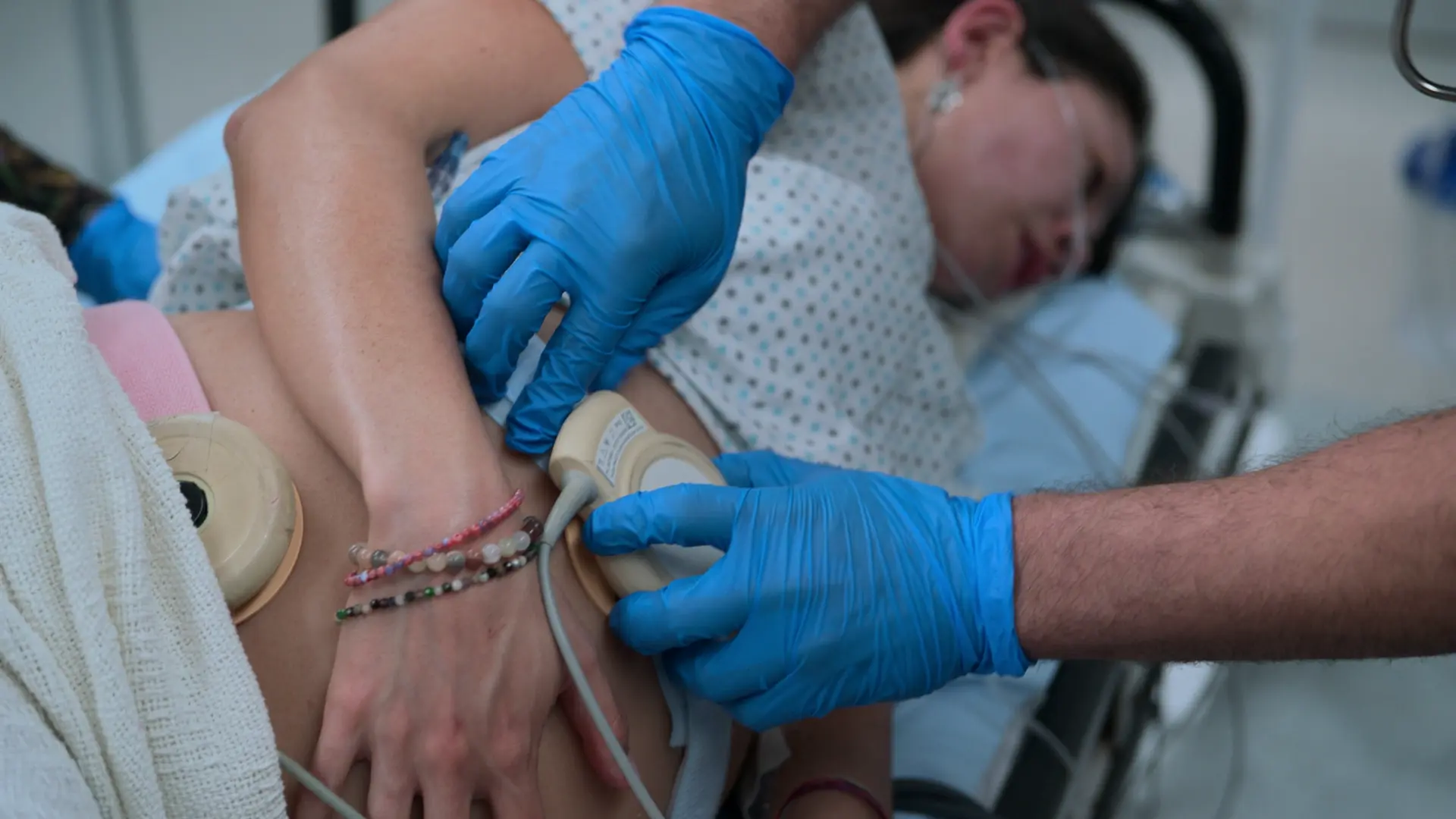
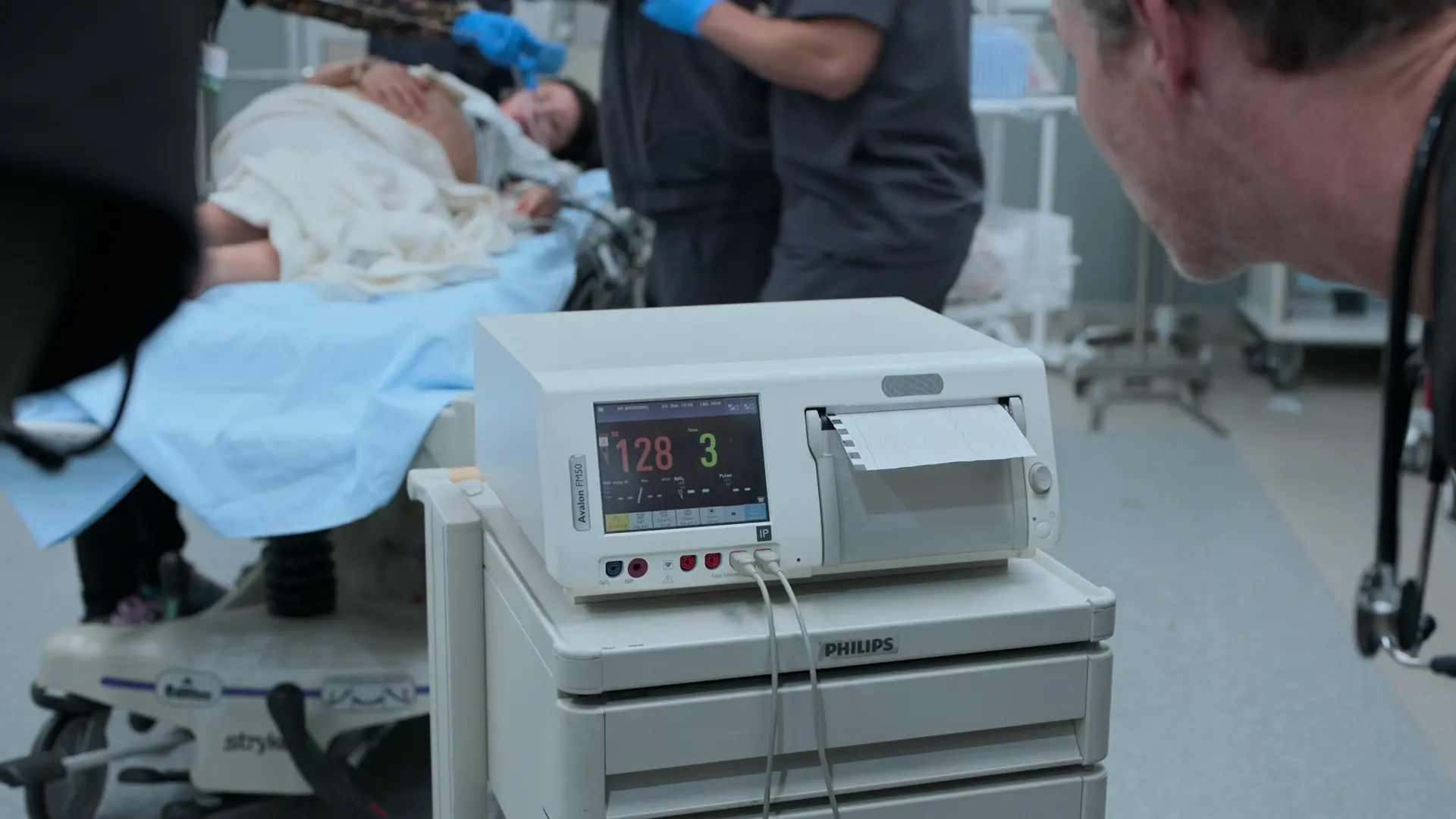
- Cardiotocografía (CTG) / Monitorización fetal
Hallazgos:
- FCF de 128 lpm (tranquilizadora, rango normal 110-160)
Intervenciones
- Sulfato de magnesio 6 gramos en bolo IV
- Labetalol 20 mg en bolo IV lento en 2 minutos
⮑ Evolución y reevaluación
Paciente resistente a las explicaciones médicas, solo desea el alivio de la cefalea. Se requiere reevaluación ya que la PA sigue peligrosamente alta.
Medios clínicos
Reevaluación y Ecografía clínica (POCUS)
Cefalea persistente 10/10
+1
Reevaluación y Ecografía clínica (POCUS)
Cefalea persistente 10/10
Toma de decisiones clínicas
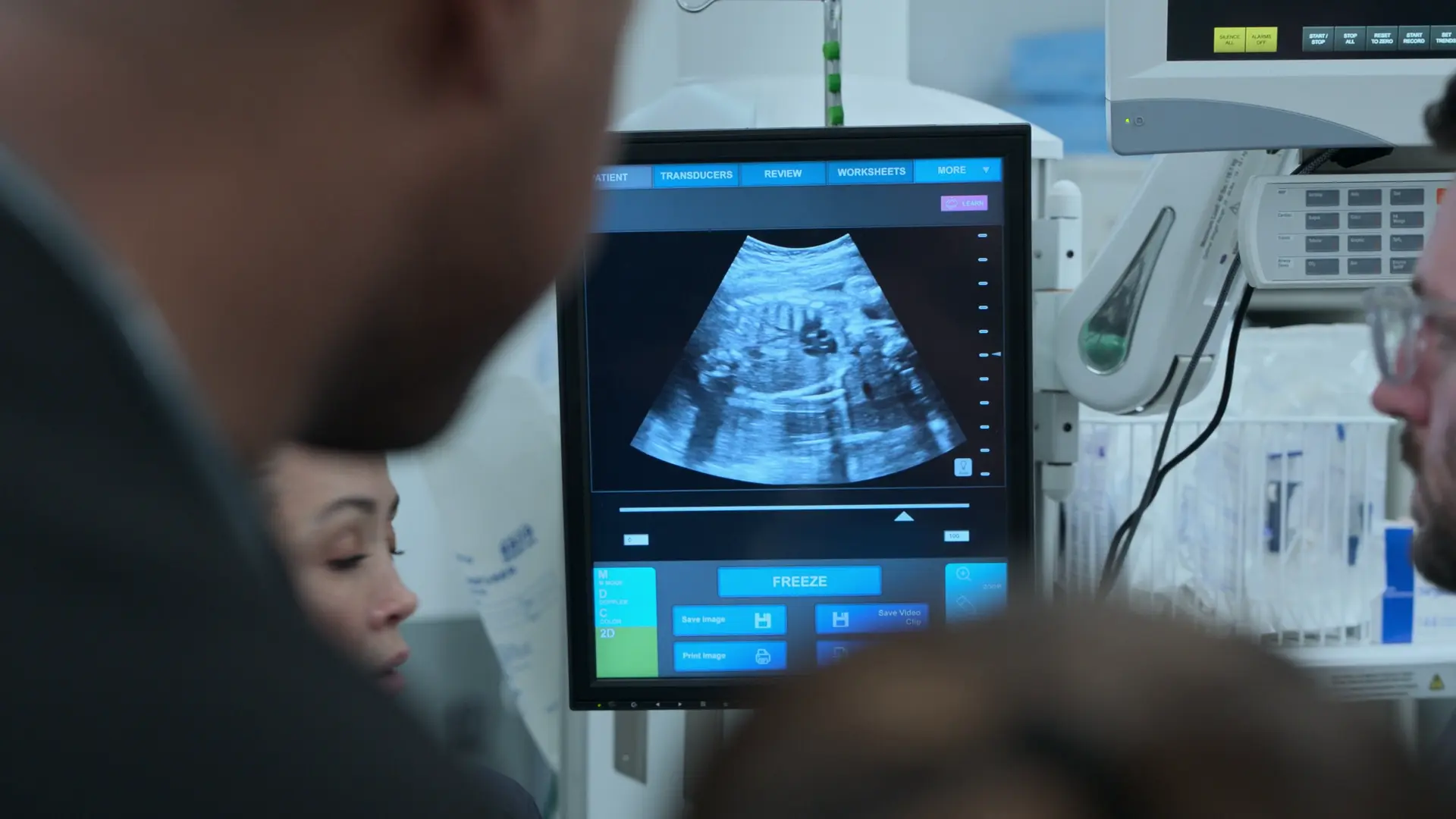
Al no haber control prenatal, se desconoce la edad gestacional exacta. Es necesaria una ecografía a pie de cama para datar el embarazo y confirmar la viabilidad de cara a un parto inmediato, que es el tratamiento definitivo de la preeclampsia grave.
Pruebas diagnósticas y hallazgos
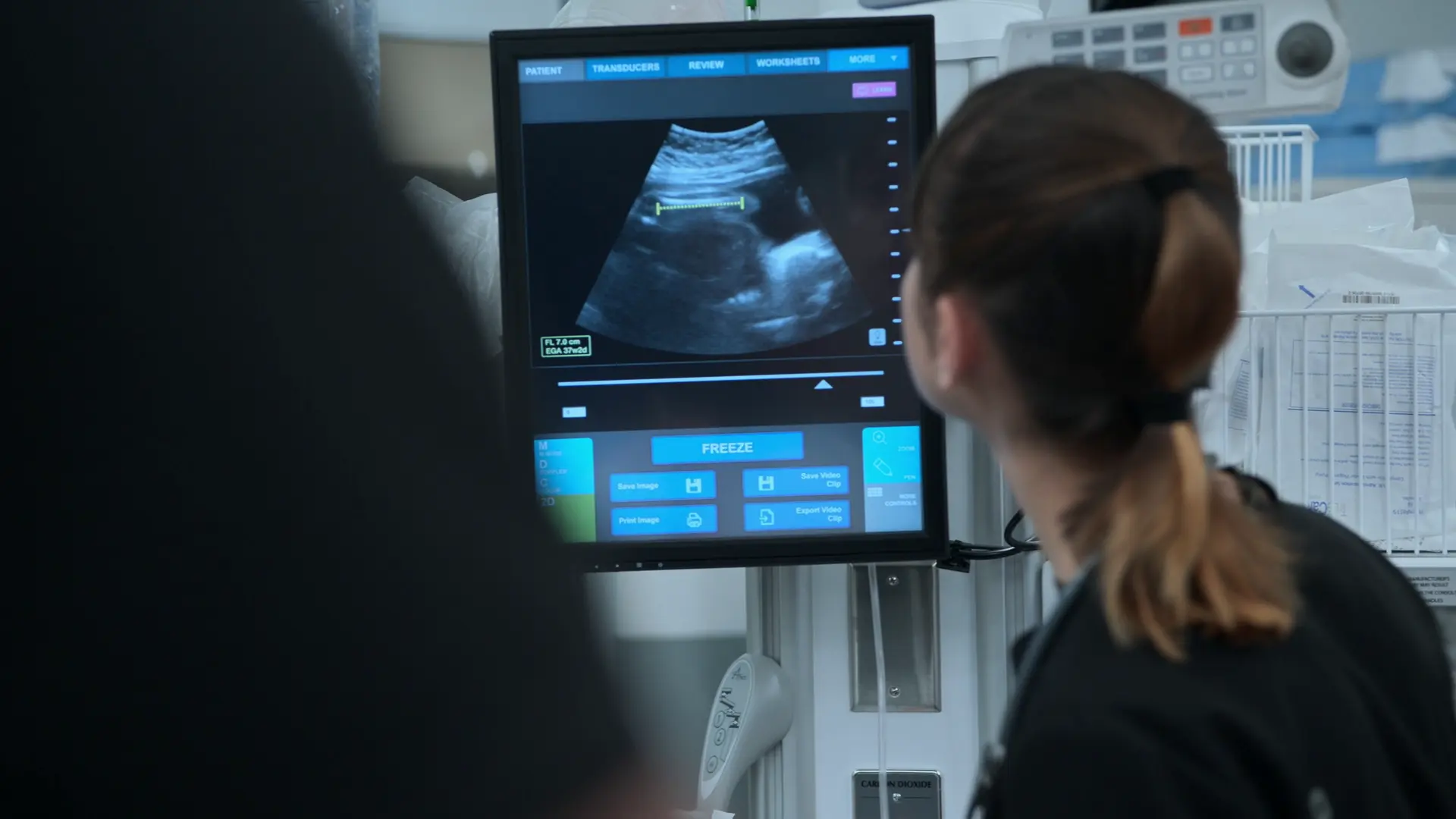
- Ecografía obstétrica a pie de cama
Hallazgos:
- Longitud femoral de 7 centímetros, lo que se correlaciona con aproximadamente 37 semanas de gestación
Intervenciones
- Fentanilo 50 mcg IV
- Dosis adicional de 40 mg de Labetalol en bolo IV
⮑ Evolución y reevaluación
La paciente rechaza la inducción del parto a pesar de la explicación de los riesgos (convulsiones, hemorragia, muerte fetal/materna).
Medios clínicos
Deterioro clínico y Convulsión
Llegan resultados de laboratorio; la paciente desarrolla una crisis tónico-clónica
+2
Deterioro clínico y Convulsión
Llegan resultados de laboratorio; la paciente desarrolla una crisis tónico-clónica
Toma de decisiones clínicas
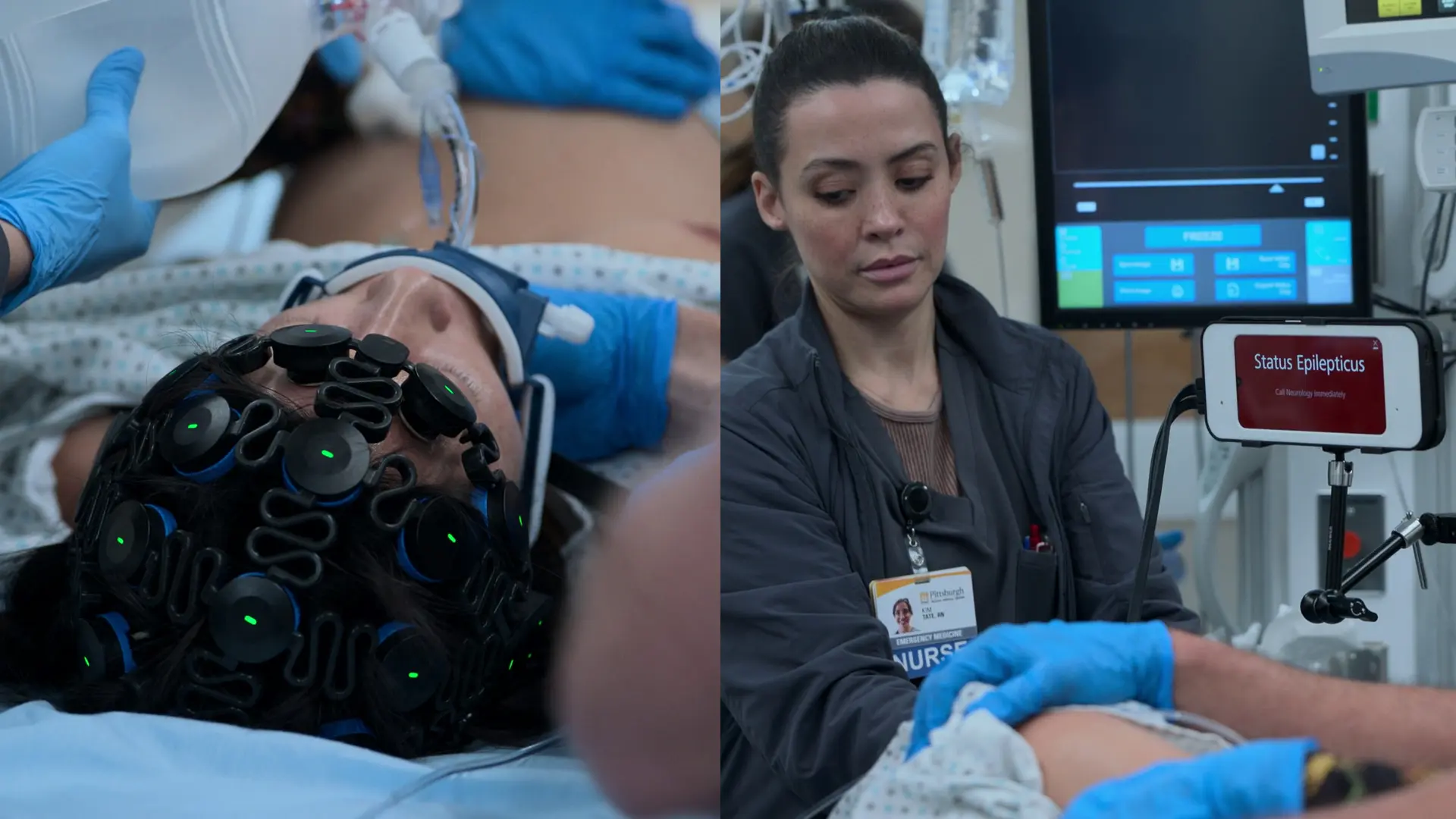
El diagnóstico se actualiza de preeclampsia a eclampsia. El síndrome HELLP es confirmado por la analítica. La convulsión está causando hipoxia materna y bradicardia fetal. Se requiere la finalización inmediata de la convulsión utilizando benzodiacepinas y antiepilépticos de segunda línea.
Pruebas diagnósticas y hallazgos
- Analítica urgente / STAT (Hemograma, Bioquímica)
Hallazgos:
- Hemoglobina 7.5 g/dL
- Plaquetas 40.000 /mcL
- Transaminasas elevadas (Síndrome HELLP)
Intervenciones
- Diazepam 10 mg IV (x2)
- Levetiracetam (Keppra) 4 gramos en bolo IV
- Perfusión de sulfato de magnesio continuada a 2 g/h
- Oxigenoterapia a 15 L/min mediante mascarilla con reservorio
⮑ Evolución y reevaluación
La actividad convulsiva continúa. La frecuencia cardíaca fetal desciende a niveles peligrosos (~90 lpm). La SatO2 materna cae al 88%. Hay indicación de intubación.
Medios clínicos

Manejo de la vía aérea y Convulsión refractaria
Hipoxia y estatus epiléptico continuo
+3
Manejo de la vía aérea y Convulsión refractaria
Hipoxia y estatus epiléptico continuo
Toma de decisiones clínicas
Se necesita Intubación de Secuencia Rápida (ISR) para protección de la vía aérea. Se elige el propofol por sus propiedades anticonvulsivas GABAérgicas. Se elige la succinilcolina en lugar de rocuronio para permitir una rápida recuperación de la función motora, asegurando que el equipo pueda identificar convulsiones no convulsivas subyacentes mediante EEG. Se realiza el desplazamiento uterino a la izquierda para prevenir la compresión aortocava y optimizar la hemodinámica materna y fetal.
Pruebas diagnósticas y hallazgos
- Monitorización continua por EEG
Hallazgos:
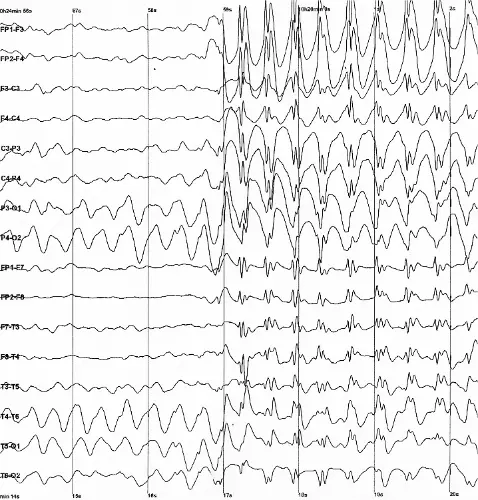
- El EEG confirma un estatus epiléptico no convulsivo persistente a pesar de la relajación muscular
Intervenciones
- Propofol 120 mg IV
- Succinilcolina 60 mg IV
- Intubación endotraqueal
- Desplazamiento manual uterino a la izquierda
- Ketamina 100 mg en bolo IV para el estatus refractario
- Transfusión de sangre O-Negativo (Infusor rápido)
- Dexametasona (Decadron) 10 mg en bolo IV
⮑ Evolución y reevaluación
Intubación exitosa. La convulsión continúa en el EEG. Se inicia la transfusión debido a la anemia por el síndrome HELLP. La frecuencia cardíaca fetal mejora temporalmente a 104 lpm.
Medios clínicos
Parada Cardíaca Materna e Histerotomía de Reanimación
Las alarmas del monitor indican Fibrilación Ventricular
+4
Parada Cardíaca Materna e Histerotomía de Reanimación
Las alarmas del monitor indican Fibrilación Ventricular
Toma de decisiones clínicas
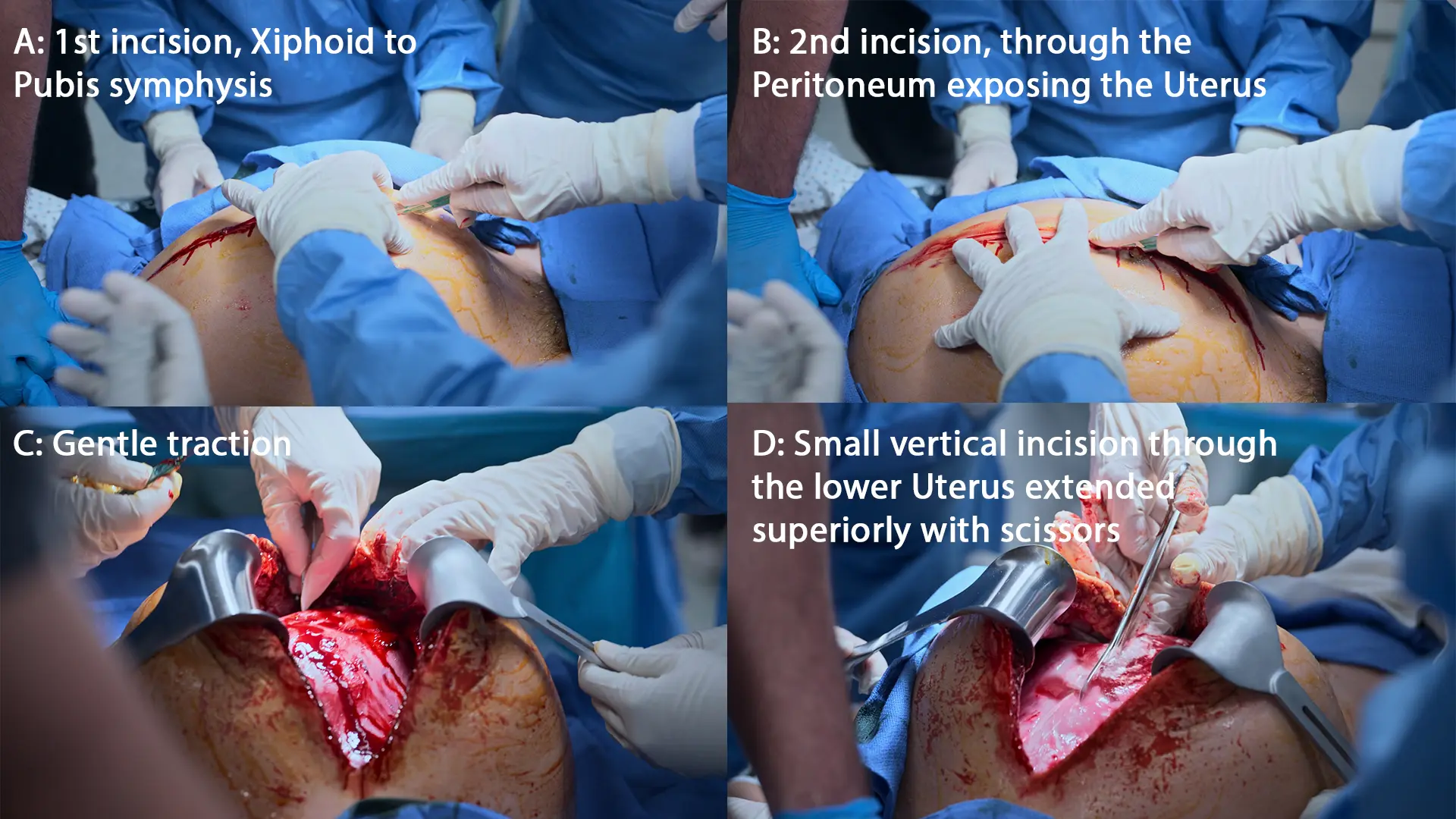
La parada cardíaca materna durante el tercer trimestre activa la 'regla de los 4 minutos' para la cesárea perimortem (Histerotomía de Reanimación). La extracción del feto es la maniobra de reanimación definitiva para la madre, ya que alivia la compresión aortocava y aumenta el retorno venoso al corazón hasta en un 30%. Se debe incidir rápidamente a pesar de la trombocitopenia grave.
Pruebas diagnósticas y hallazgos
- Comprobación de ritmo (FV)
Hallazgos:
- Fibrilación Ventricular
- Presentación podálica / de nalgas del feto
Intervenciones
- RCP de alta calidad
- Desfibrilación a 200J (x2)
- Adrenalina 1 mg IV
- Histerotomía de reanimación (Incisión vertical xifopúbica)
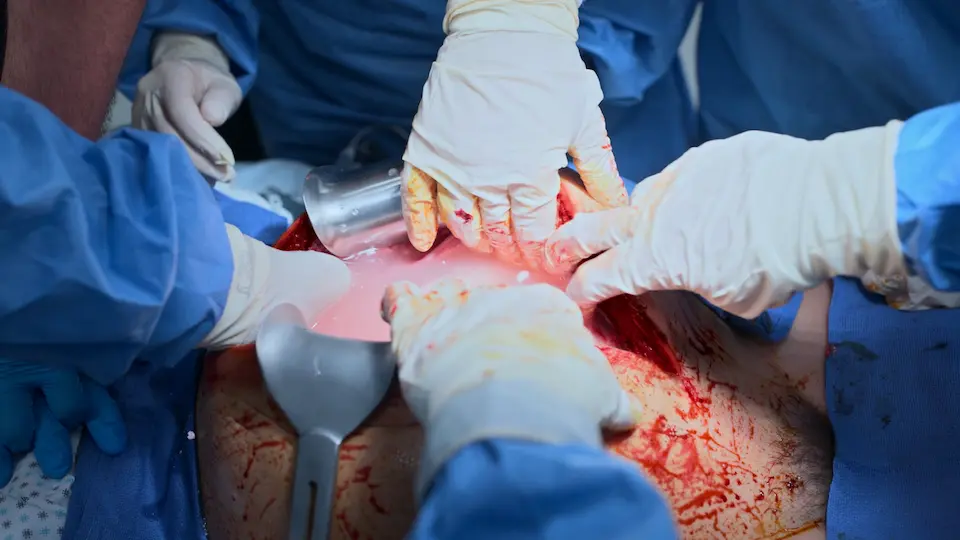
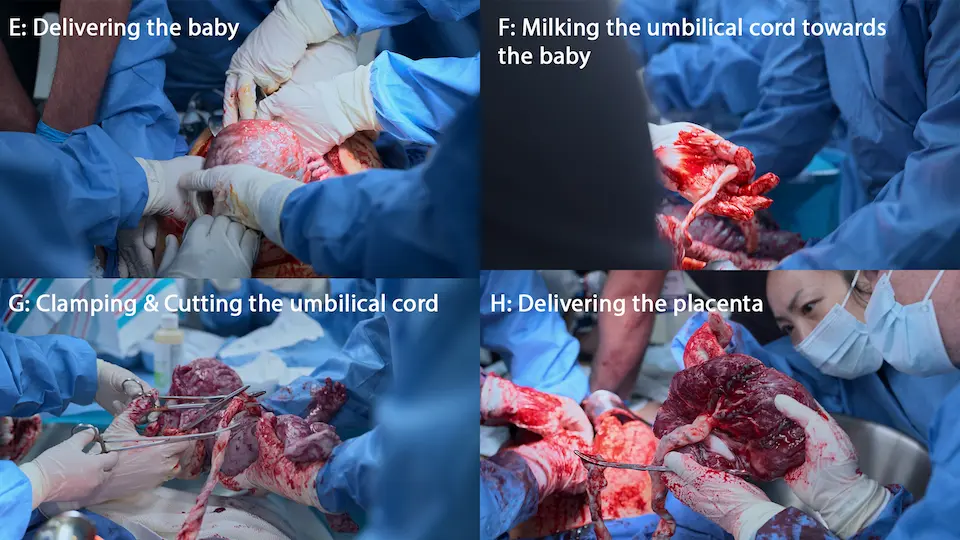
- Extracción del neonato
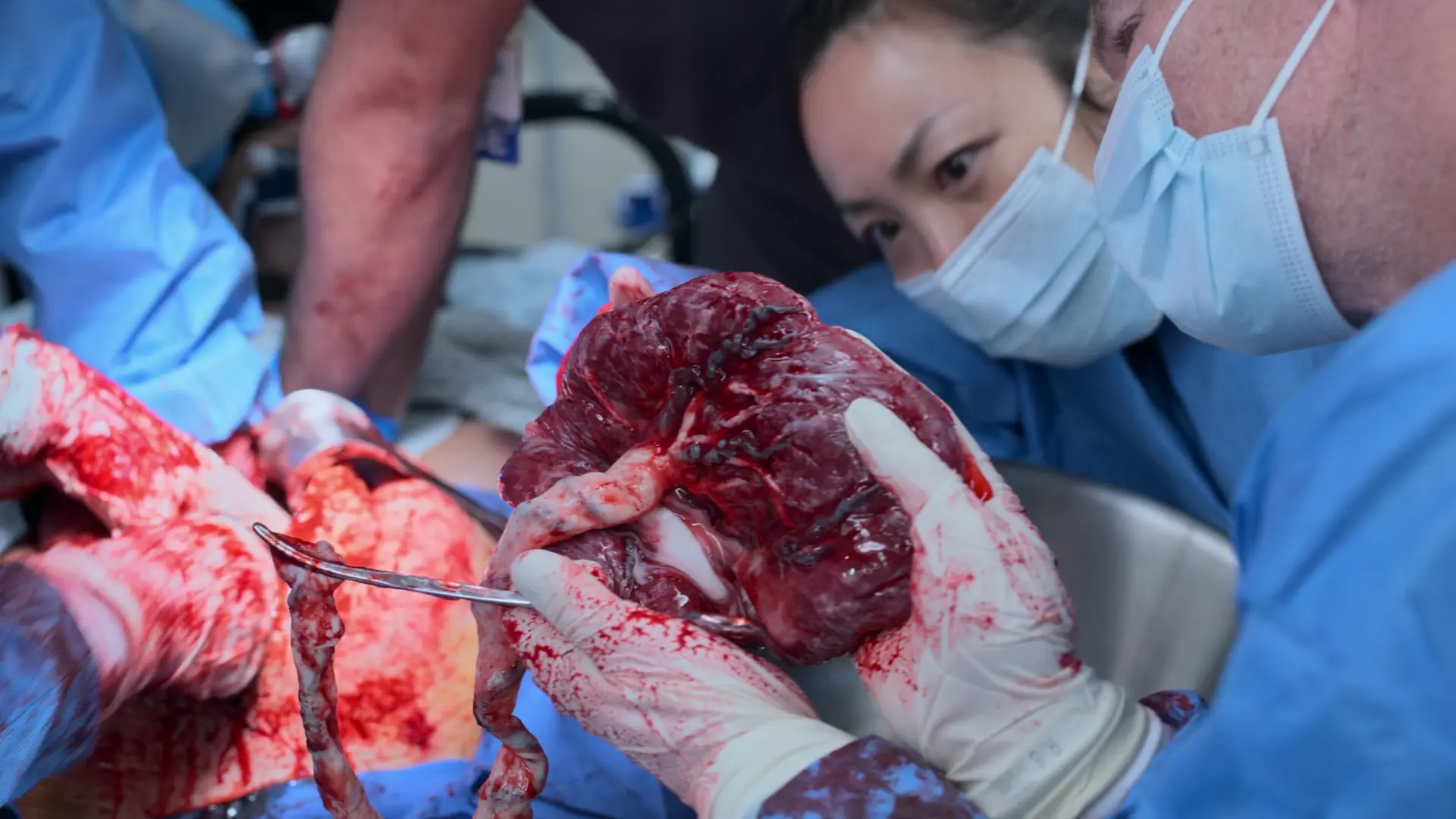
- Alumbramiento de la placenta
- Oxitocina 10 UI IV y masaje uterino
⮑ Evolución y reevaluación
Neonato extraído con éxito. La madre permanece en parada, pasando de FV a Actividad Eléctrica Sin Pulso (AESP).
Medios clínicos
Reanimación Neonatal y Continuación del SVA Materno
Extracción de un neonato comprometido y apneico
+1
Reanimación Neonatal y Continuación del SVA Materno
Extracción de un neonato comprometido y apneico
Toma de decisiones clínicas
El neonato está en apnea y bradicárdico (FC < 100 lpm). Necesita estimulación inmediata, aspiración y ventilación con presión positiva (VPP). Los objetivos de SatO2 para un recién nacido aumentan lentamente; una SatO2 en los 60% al primer minuto es fisiológicamente normal, evitando la necesidad de intubación inmediata basándose puramente en la saturación. Mientras tanto, el Soporte Vital Avanzado (SVA) materno debe continuar ininterrumpidamente.
Pruebas diagnósticas y hallazgos
- Puntuación de APGAR neonatal (al minuto y a los 5 minutos)
- Comprobación de ritmo y pulso maternos
Hallazgos:
- Neonato APGAR al minuto: 5 (0 color, 2 FC, 1 reflejos, tono, respiración)
- La FV materna persiste
Intervenciones
- Aspiración neonatal (sonda de DeLee) y oxígeno a flujo libre / Ventilación con bolsa
- Desfibrilación materna
- Se reanudan las compresiones torácicas en la madre
⮑ Evolución y reevaluación
La FC del neonato empieza a subir. La FV materna cambia a un ritmo diferente en la siguiente comprobación de pulso.
Medios clínicos

Comprobación de ritmo y Control de la hemorragia
Comprobación programada del ritmo de SVA; hemorragia uterina masiva activa
+2
Comprobación de ritmo y Control de la hemorragia
Comprobación programada del ritmo de SVA; hemorragia uterina masiva activa
Toma de decisiones clínicas
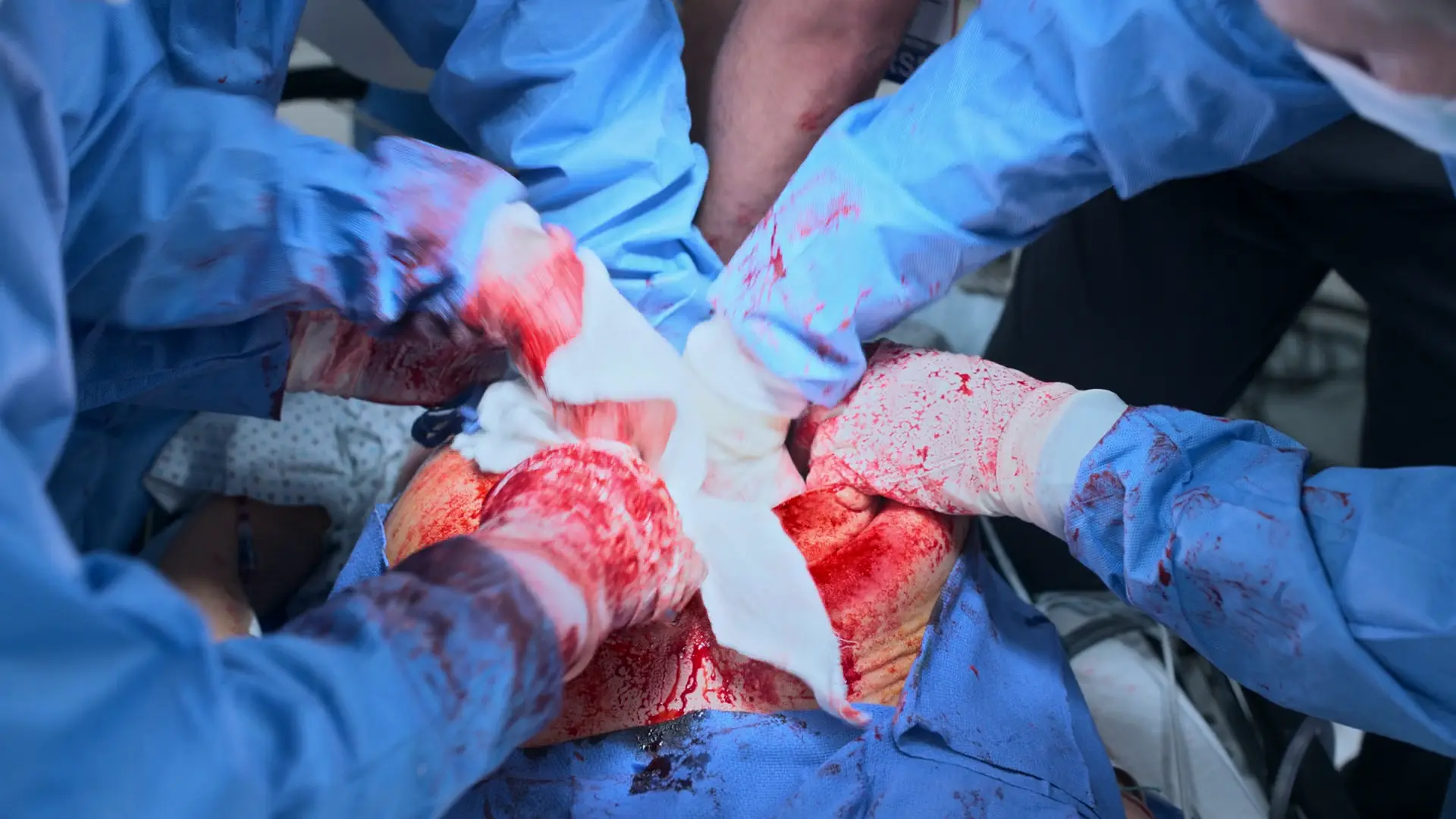
El monitor muestra un ritmo sinusal organizado pero no se palpa pulso carotídeo, indicando Actividad Eléctrica Sin Pulso (AESP). Se debe reanudar la RCP inmediatamente. La causa reversible principal es la hipovolemia profunda secundaria a la coagulopatía del síndrome HELLP y a la incisión quirúrgica. Es necesaria una hemostasia mecánica agresiva inmediata (taponamiento con compresas quirúrgicas) y la continuación del protocolo de transfusión masiva para restaurar el volumen intravascular y conseguir el RCE.
Pruebas diagnósticas y hallazgos
- Comprobación de ritmo y pulso
Hallazgos:
- Ritmo eléctrico organizado (Sinusal)
- Ausencia de pulso carotídeo (AESP)
- Hemorragia uterina profusa y activa
Intervenciones
- Reanudar las compresiones torácicas
- Transfundir 2 unidades adicionales de concentrados de hematíes sin cruzar (O negativo)
- Taponamiento (empaquetamiento) del útero abierto con compresas quirúrgicas para hemostasia por compresión directa
⮑ Evolución y reevaluación
La AESP continúa; la RCP sigue en curso mientras el protocolo de transfusión masiva intenta compensar la pérdida de volumen. El sangrado uterino se maneja con presión directa.
Medios clínicos
RCE Materno y Estabilización Neonatal
Siguiente comprobación de ritmo y evaluación del APGAR neonatal a los 5 minutos
RCE Materno y Estabilización Neonatal
Siguiente comprobación de ritmo y evaluación del APGAR neonatal a los 5 minutos
Toma de decisiones clínicas
Con la reposición agresiva de volumen (6 concentrados en total) y el taponamiento uterino, el sistema cardiovascular materno tiene suficiente precarga para generar un pulso que perfunda, logrando el Retorno a la Circulación Espontánea (RCE). El neonato ha respondido bien a la aspiración y la VPP. Ambos pacientes están lo suficientemente estabilizados para su traslado definitivo.
Pruebas diagnósticas y hallazgos
- Comprobación de pulso y ritmo maternos
- Reevaluación de la hemoglobina materna
- Puntuación del APGAR neonatal a los 5 minutos
Hallazgos:
- Madre: Pulso carotídeo débil palpable, Ritmo sinusal
- Madre: La hemoglobina ha subido a 9 g/dL
- Madre: El EEG no muestra actividad convulsiva
- Neonato: APGAR a los 5 minutos de 8 (la SatO2 normal a los 5 min es del 80%)
Intervenciones
- Detener la RCP
- Toma de presión arterial con esfigmomanómetro automático
- Se inician los protocolos de traslado a Quirófano (Madre) y a la UCIN (Neonato)
⮑ Evolución y reevaluación
RCE materno mantenido; el sangrado se ha ralentizado a un rezume. La FC neonatal se normaliza a 132 lpm. Éxito masivo de la reanimación.
Diagnósticos y disposición
Diagnósticos evolutivos
- [Extrahospitalario]Preeclampsia grave
- [Box de Reanimación]Eclampsia
- [Box de Reanimación]Síndrome HELLP (Hemólisis, Enzimas hepáticas elevadas, Plaquetas bajas)
- [Box de Reanimación]Estatus epiléptico no convulsivo refractario
- [Box de Reanimación]Parada cardíaca materna (FV / AESP)
Disposición actual
RCE materno conseguido; paciente trasladada a Quirófano con el servicio de Obstetricia. Neonato reanimado con éxito y trasladado a la UCIN.
Análisis del casebook
Contexto del episodio
El caso subraya los peligros extremos de los 'embarazos salvajes' (sin ningún control médico). La trama obliga al equipo de Urgencias, que ya está sobrecargado y lidiando con dramas interpersonales internos, a ejecutar a la perfección uno de los procedimientos de mayor riesgo y más dependientes del tiempo en la medicina de urgencias: la cesárea perimortem (histerotomía de reanimación). Sirve como un momento unificador y triunfal para el equipo.
Revisión del médico adjunto
Precisión médica
El episodio muestra una precisión médica increíble. La lógica de elegir succinilcolina en lugar de rocuronio durante la ISR para un paciente en estatus epiléptico es una perla clínica fantástica, de nivel muy avanzado y representada con precisión. El desplazamiento uterino a la izquierda durante la RCP se instaura correctamente. La utilización de ketamina para el estatus epiléptico refractario refleja las directrices modernas de cuidados críticos. El debate sobre el APGAR identifica correctamente que la SatO2 neonatal tarda normalmente hasta 10 minutos en alcanzar >90%.
Complicaciones y errores
- Tiempo en televisión: Se afirma que la histerotomía de reanimación tomó '36 segundos'. Si bien la incisión inicial y la extracción pueden ser increíblemente rápidas (por lo general, con el objetivo de tardar menos de 1 minuto), lograr la hemostasia y sobrevivir a este procedimiento con un recuento plaquetario de 40.000 sin una exanguinación catastrófica inmediata es una dramatización evidente.
- Línea de tiempo del RCE materno: Obtener un RCE materno mantenido casi inmediatamente después de la extracción del feto, mientras hay una hemorragia activa por una laparotomía masiva en el contexto de un síndrome HELLP grave, representa el mejor escenario posible pero es increíblemente improbable.
Perlas clínicas
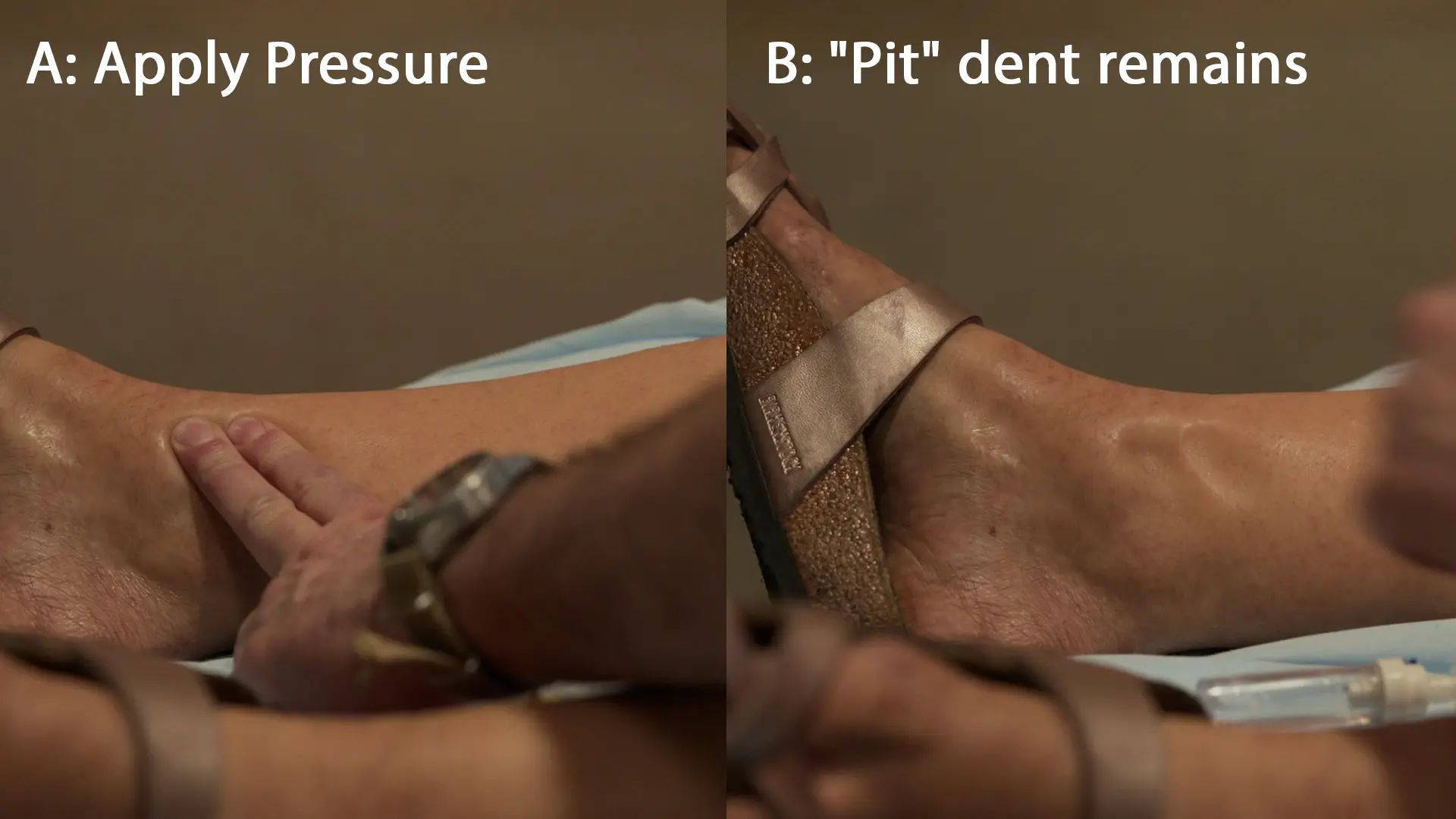
Fisiopatología del edema en la preeclampsia: La preeclampsia induce una disfunción endotelial materna generalizada, provocando un aumento de la permeabilidad capilar. Combinado con la pérdida de proteínas en la orina (que reduce la presión oncótica sérica), el líquido pasa al tercer espacio (compartimento intersticial). Al aplicar presión durante el examen físico, el líquido intersticial se desplaza mecánicamente, dejando una 'fóvea' clásica que se rellena lentamente a medida que vuelve el líquido.
La cardiotocografía (CTG) utiliza dos transductores: un tocodinamómetro colocado sobre el fondo uterino para medir la frecuencia de las contracciones, y un transductor de ultrasonido colocado más abajo sobre el dorso fetal para vigilar continuamente la frecuencia cardíaca fetal. Se coloca a la madre con una ligera inclinación lateral para evitar la compresión de la vena cava inferior.
Los peligros de los 'embarazos salvajes': El deseo de un parto sin asistencia ni intervención médica ignora el cribado crítico de patologías como la preeclampsia. Las gestantes que no reciben hoy en día ningún control prenatal se enfrentan a un riesgo de 3 a 4 veces mayor de muerte materna y a un aumento significativo del riesgo de muerte fetal, muerte neonatal y morbilidades graves (eclampsia y síndrome HELLP).
Síndrome HELLP: Hemólisis, Enzimas hepáticas elevadas y Plaquetas bajas caracterizan esta grave complicación de la preeclampsia que pone en peligro la vida. Impulsado por el daño endotelial microangiopático, da como resultado un rápido consumo plaquetario e isquemia hepática. La extracción del feto es la única cura definitiva.
Transición de Preeclampsia a Eclampsia: El evento definitorio que eleva la preeclampsia grave a eclampsia es la aparición de crisis convulsivas tónico-clónicas generalizadas de nueva aparición. Las cefaleas intensas y los trastornos visuales son signos clásicos de alarma. El sulfato de magnesio intravenoso es el fármaco de primera línea para prevenirla.
Farmacología de la ISR en el Estatus Epiléptico: El Dr. Abbot elige correctamente propofol y succinilcolina. El propofol proporciona propiedades anticonvulsivas mediante el agonismo del receptor GABA. El uso de succinilcolina (relajante de acción corta) en lugar de un agente de acción prolongada como el rocuronio evita el enmascaramiento prolongado de la actividad convulsiva motora, permitiendo identificar un estatus epiléptico no convulsivo tras la intubación.
Estatus epiléptico refractario en la eclampsia: En el EEG, se presenta clásicamente como descargas continuas de 'punta-onda' de alta amplitud. Es una emergencia obstétrica vital que indica isquemia y edema cerebral graves, obligando a una escalada inmediata con anestésicos agresivos (Ketamina, Propofol) y la extracción urgente del feto.
La Regla de los 4 Minutos: En la parada cardíaca materna con feto viable (>24 semanas), si no se logra el RCE en 4 minutos, se debe iniciar una histerotomía de reanimación para extraer al feto en el minuto 5. Se trata principalmente de un procedimiento de reanimación dirigido a la madre para aliviar la compresión aortocava.
Histerotomía de Reanimación vs. Cesárea Perimortem: La medicina de urgencias moderna prefiere el término 'histerotomía de reanimación'. El término antiguo implicaba falsamente que el procedimiento era solo un esfuerzo desesperado para salvar al feto. La nueva terminología lo enmarca correctamente como una intervención de reanimación activa para la madre. Vaciar el útero mejora el retorno venoso y la eficacia de la RCP.
Desplazamiento uterino a la izquierda: Durante la RCP materna, el desplazamiento manual del útero hacia la izquierda es crítico para aliviar la presión sobre la vena cava inferior y optimizar el retorno venoso.
Oxigenación neonatal orientada: Los recién nacidos tienen saturaciones de oxígeno naturalmente bajas inmediatamente después del nacimiento. Una SatO2 en torno al 60% al minuto 1 de vida se considera fisiológicamente normal.
Algoritmo de Reanimación Neonatal (FC < 100 lpm): Según las directrices, si el recién nacido está en apnea, con boqueos o tiene una FC <100 lpm, requiere intervención inmediata (calentar, secar y estimular, posicionando la vía aérea). La regla crucial es aspirar la boca antes que la nariz para evitar que el neonato aspire las secreciones. Si la FC sigue por debajo de 100, se debe iniciar de inmediato la Ventilación con Presión Positiva (VPP) con bolsa autoinflable (ambú) y mascarilla.


