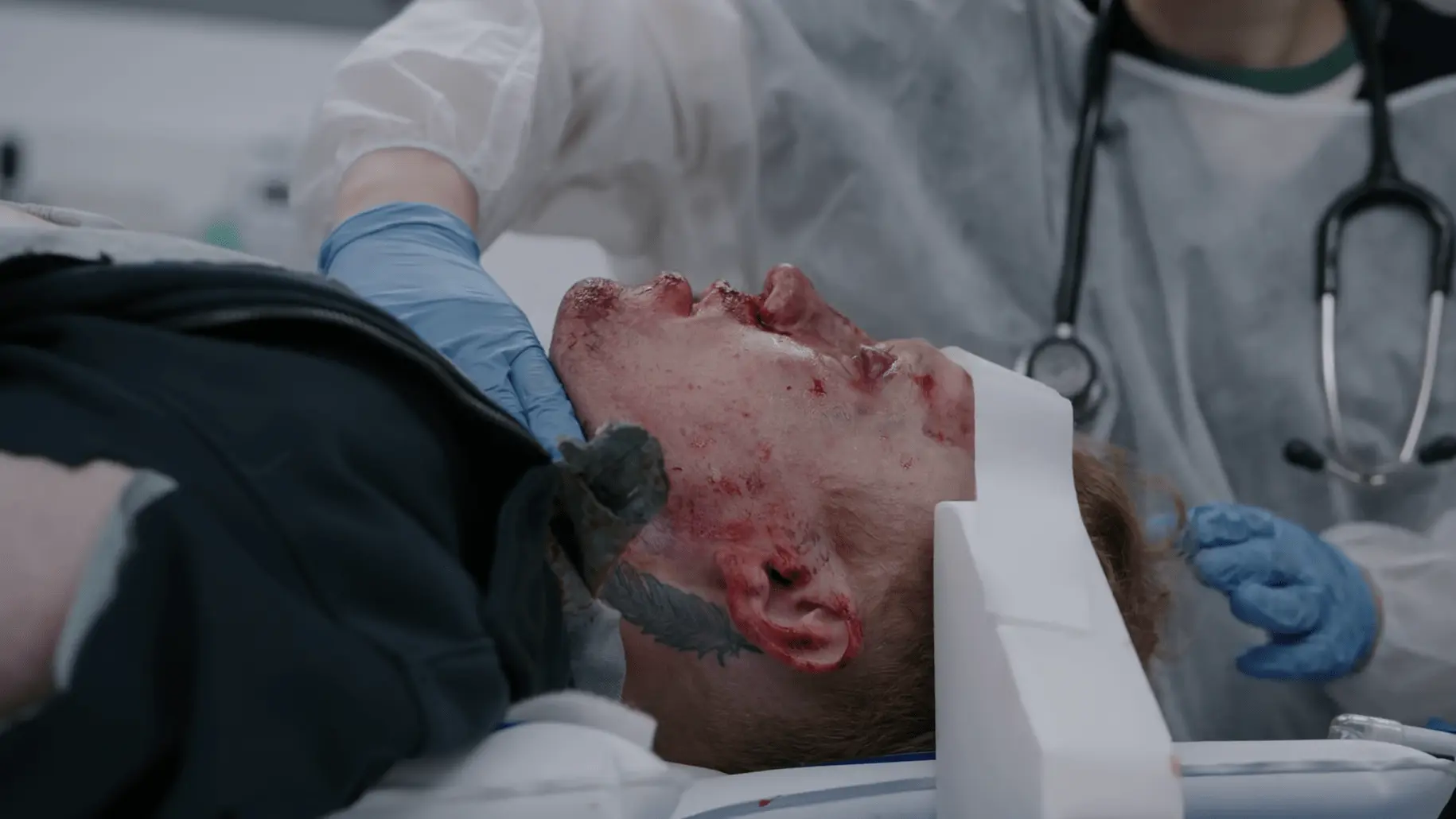
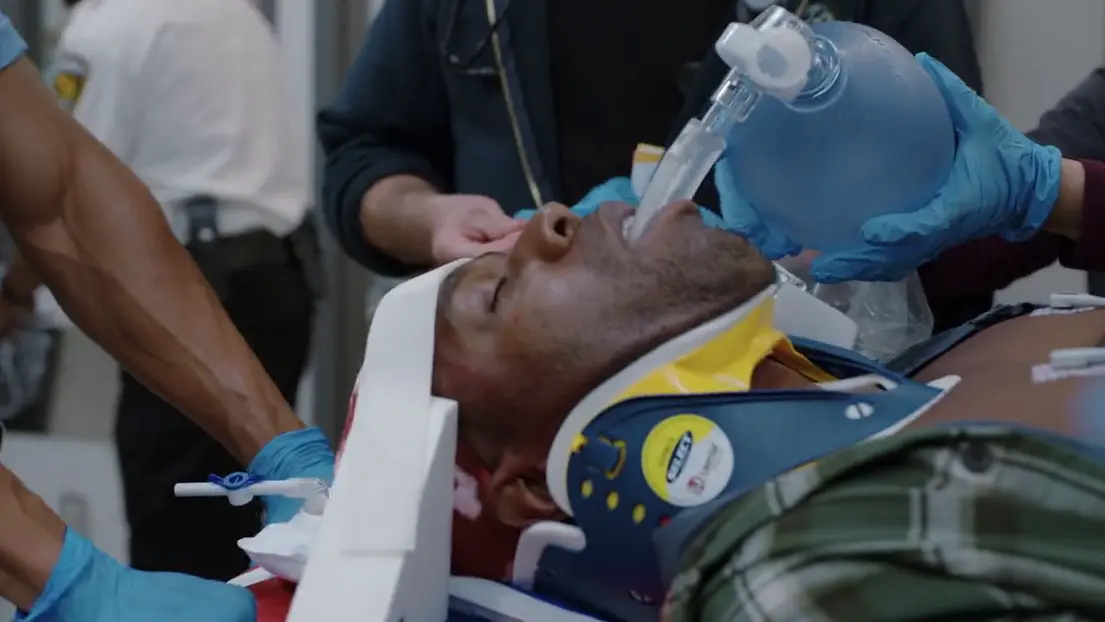
Historia de la enfermedad actual
Orlando Diaz es un paciente que había ingresado previamente por Cetoacidosis Diabética (CAD). Se fugó del hospital en contra de consejo médico (alta voluntaria) porque no podía permitirse perder el sueldo de su segundo empleo. Poco después de marcharse, se precipitó desde una altura de aproximadamente 6 metros en su lugar de trabajo. Sus compañeros lo encontraron inconsciente tras no responder por radio, y fue trasladado de vuelta a Urgencias por los servicios de emergencias extrahospitalarias (SAMUR/061).
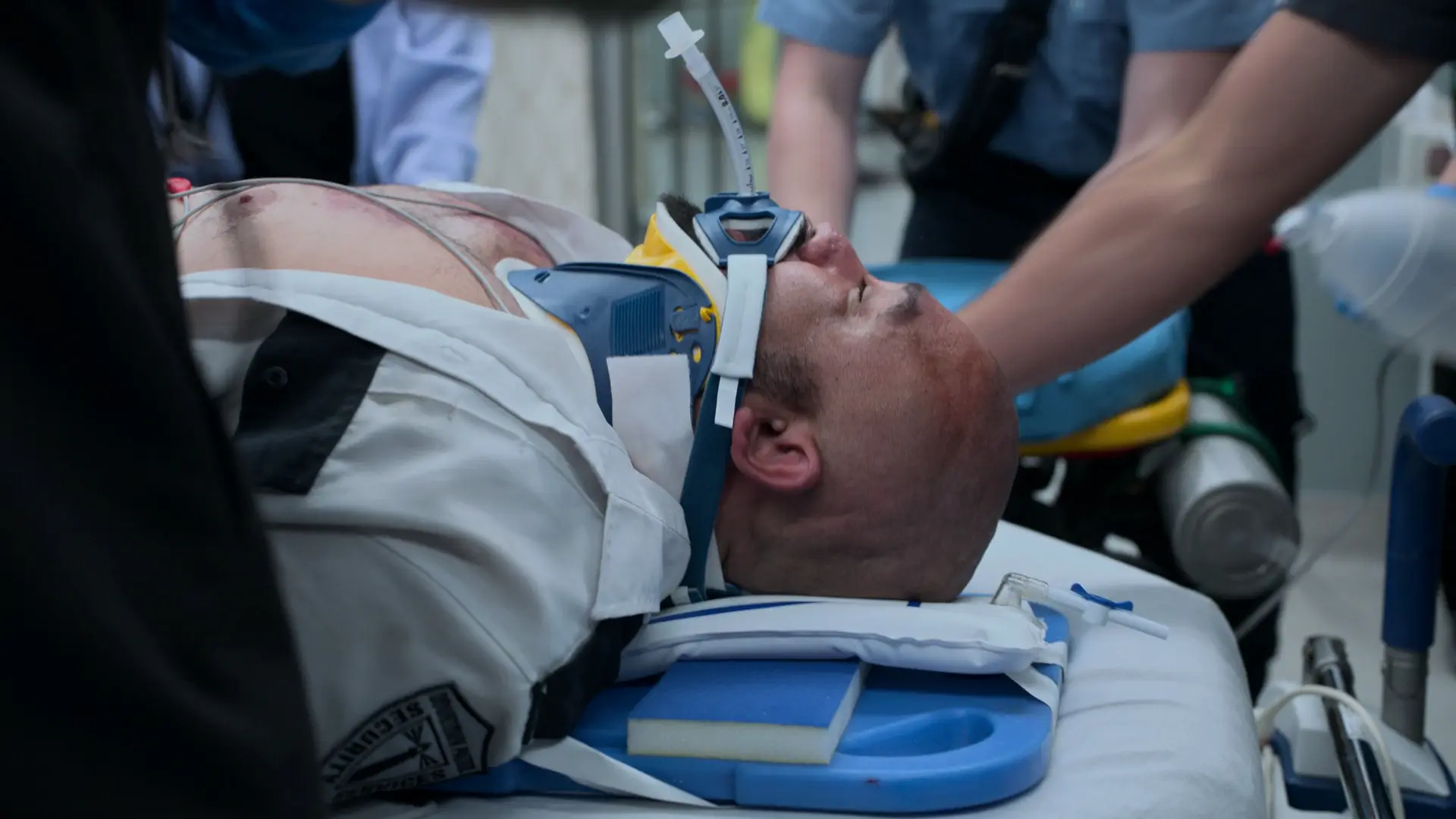
Curso en urgencias
Evaluación Inicial de Trauma
Llegada del paciente vía emergencias extrahospitalarias tras una caída de 6 metros.
+1
Evaluación Inicial de Trauma
Llegada del paciente vía emergencias extrahospitalarias tras una caída de 6 metros.
Toma de decisiones clínicas
El paciente presenta un claro reflejo de Cushing (hipertensión y bradicardia), indicativo de una Hipertensión Intracraneal (HTIC) peligrosamente elevada y riesgo de enclavamiento. La rotura de la membrana timpánica con otorrea serohemática sugiere fuertemente una fractura de la base del cráneo. La CAD se está resolviendo, basándose en la mejoría del anión gap de 24 a 14, lo que implica que la caída se debió probablemente a un síncope por deshidratación/golpe de calor, un IAMSEST o un ACV de fosa posterior, más que a un coma diabético. La prioridad es asegurar la vía aérea y solicitar una TC craneal sin contraste urgente (preferente).
Pruebas diagnósticas y hallazgos
- Evaluación Primaria (ABCDE)
- Analítica sanguínea (Anión gap 14, Glucosa 284 mg/dL [15,7 mmol/L], K+ normal)
- Pan-TC (TC Craneal/Cervical/Tórax/Abdomen/Pelvis) urgente
Hallazgos:
- Buena ventilación bilateral (murmullo vesicular conservado)
- Pelvis mecánicamente estable
- Hematoma en tibia y peroné derechos
- Deformidad en antebrazo derecho
- Rotura de la membrana timpánica izquierda con líquido serohemático
Intervenciones
- Inmovilización de la columna cervical
- Intubación orotraqueal (realizada a nivel prehospitalario)
⮑ Evolución y reevaluación
El paciente permanece arreactivo (Glasgow 3) pero hemodinámicamente lo bastante estable para su traslado a la sala de TC.
Medios clínicos

Manejo Médico Post-TC
Revisión de los resultados de la TC, que requieren manejo neurocrítico inmediato.
+1
Manejo Médico Post-TC
Revisión de los resultados de la TC, que requieren manejo neurocrítico inmediato.
Toma de decisiones clínicas
La TC no muestra sangrados quirúrgicos (ni hematoma subdural ni epidural), pero revela un edema cerebral difuso con borramiento de surcos y colapso de los ventrículos. Se requiere manejo médico de la HTIC. Se prefiere el uso de suero salino hipertónico al 23% frente al manitol para evitar la hipovolemia/hipotensión (por diuresis osmótica) en un paciente politraumatizado. La profilaxis anticomicial es el estándar de tratamiento para el TCE grave.
Pruebas diagnósticas y hallazgos
- Revisión de imágenes del Pan-TC
Hallazgos:
- Ausencia de hematoma subdural o epidural
- Edema cerebral difuso con ventrículos colapsados
- Contusión pulmonar izquierda
- Ausencia de hemorragia intraabdominal
Intervenciones
- Colocación de Vía Venosa Central (VVC)
- Colocación de catéter arterial (línea arterial)
- Keppra (Levetiracetam) 20 mg/kg IV para profilaxis anticomicial
- Suero salino hipertónico al 23% (50 cc vía central) para reducir la PIC
- Ringer Lactato (RL) de mantenimiento
⮑ Evolución y reevaluación
A pesar del suero salino hipertónico, el manejo médico por sí solo no es suficiente.
Medios clínicos

Procedimiento Neuroquirúrgico a Pie de Cama
Fracaso del manejo médico para reducir suficientemente la PIC; se solicita interconsulta a Neurocirugía.
+2
Procedimiento Neuroquirúrgico a Pie de Cama
Fracaso del manejo médico para reducir suficientemente la PIC; se solicita interconsulta a Neurocirugía.
Toma de decisiones clínicas
Para optimizar la Presión de Perfusión Cerebral (PPC = PAM - PIC), se debe drenar físicamente el LCR para bajar la PIC. El objetivo de PIC es <22 mmHg para mejorar la supervivencia, con un objetivo de PPC de 60-70 mmHg para reducir la morbilidad. Puesto que el paciente está demasiado inestable para el traslado, se colocará un Drenaje Ventricular Externo (DVE) a pie de cama en lugar de esperar a quirófano. Se titulará una perfusión de nicardipino para mantener una Presión Arterial Media (PAM) de 85.
Pruebas diagnósticas y hallazgos
- Monitorización continua de la presión arterial invasiva (catéter arterial)
Hallazgos:
- PIC significativamente elevada tras la punción ventricular
Intervenciones
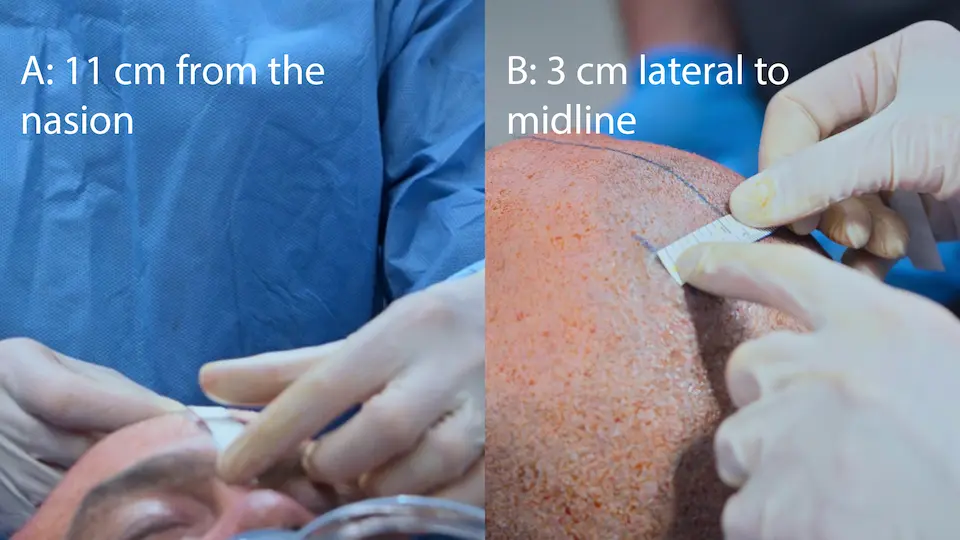
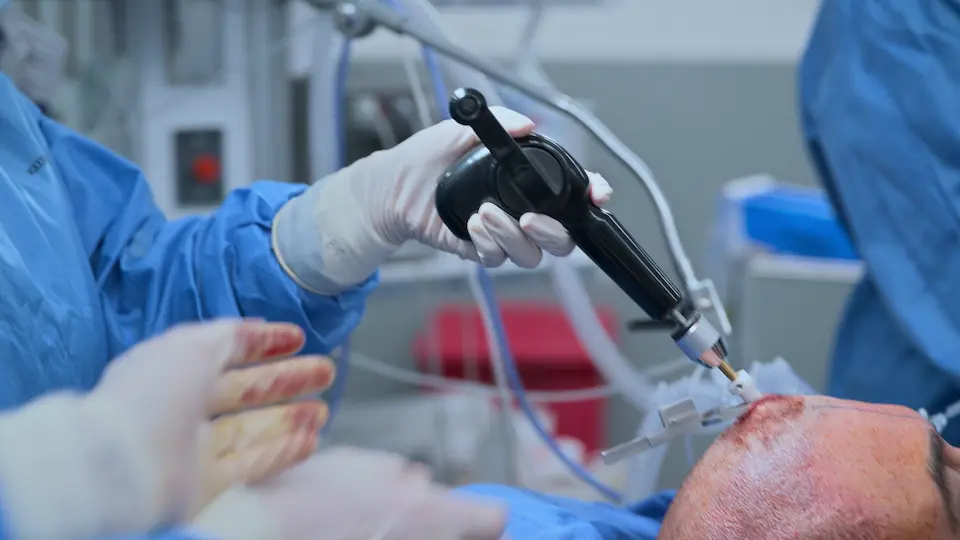
- Colocación de Drenaje Ventricular Externo (DVE) a pie de cama vía punto de Kocher (11 cm posterior al nasión, 3 cm lateral, dirigido hacia el canto interno del ojo)
- Perfusión continua de nicardipino titulada para PAM de 85
⮑ Evolución y reevaluación
DVE colocado con éxito. Se drena LCR. La presión arterial mejoró inmediatamente a 190/88, FC 67. El transductor de PIC se calibra a cero a nivel del trago (agujero de Monro).
Medios clínicos
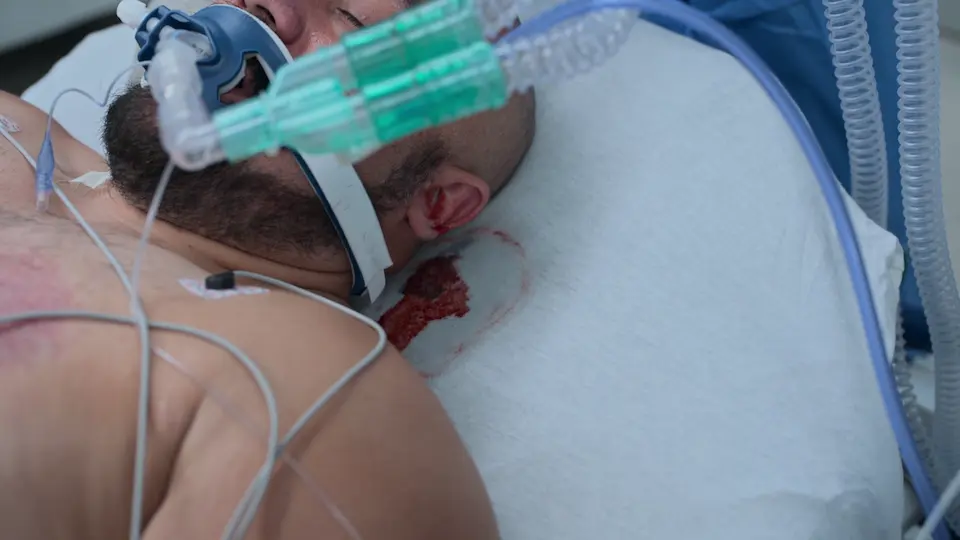
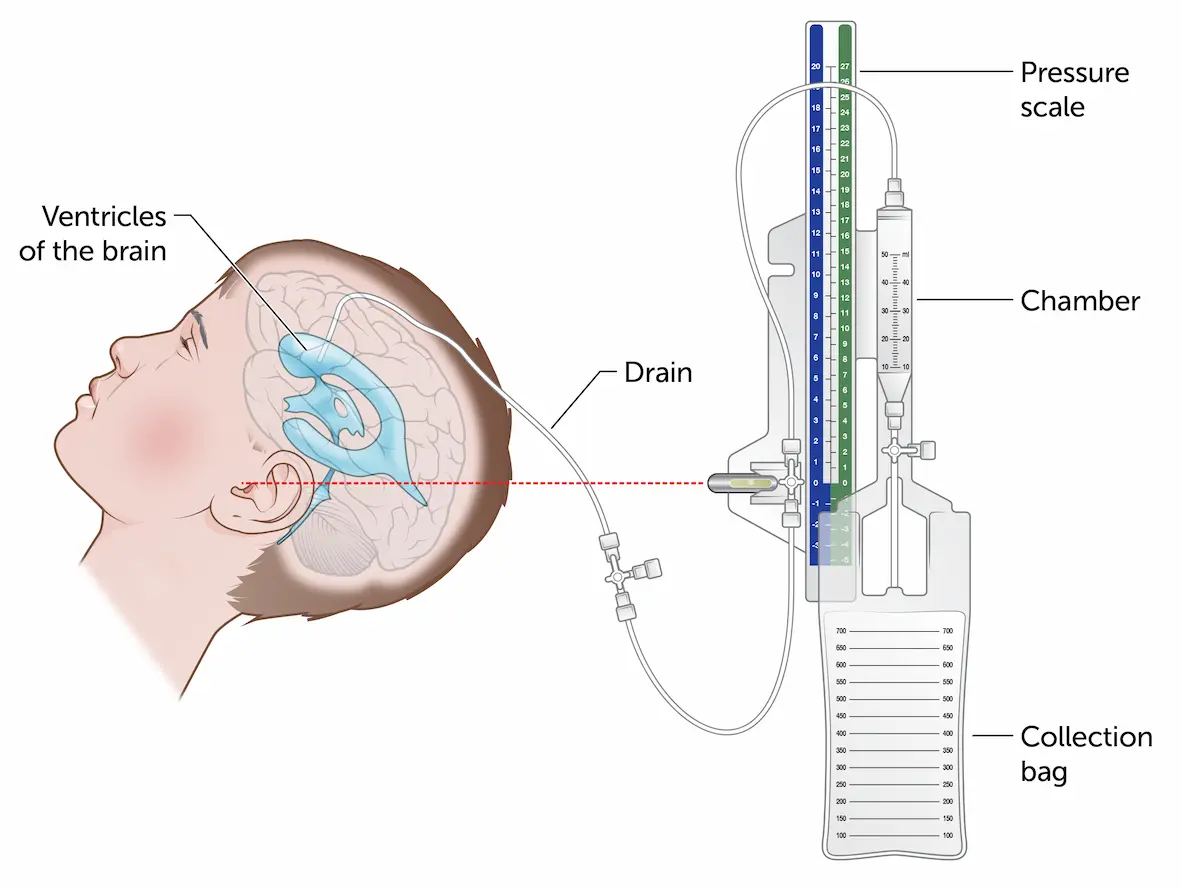
Colocación de Drenaje Ventricular Externo (DVE) a Pie de Cama
Ejecución de la colocación de la DVE a pie de cama para aliviar la hipertensión intracraneal de urgencia.
+7
Colocación de Drenaje Ventricular Externo (DVE) a Pie de Cama
Ejecución de la colocación de la DVE a pie de cama para aliviar la hipertensión intracraneal de urgencia.
Toma de decisiones clínicas
El uso de referencias anatómicas de superficie (punto de Kocher: 11 cm posterior al nasión, 3 cm lateral a la línea media) permite una trayectoria directa hacia el ventrículo lateral sin necesidad de guía por imagen en tiempo real. El trépano manual incluye un tope de seguridad para evitar hundimientos bruscos. La sensación de un 'pop' o 'chasquido' indica que se ha perforado el revestimiento ependimario, confirmando el acceso ventricular. Tunelizar el catéter bajo el cuero cabelludo durante 5 cm reduce el riesgo de infección retrógrada del sistema nervioso central.
Pruebas diagnósticas y hallazgos
- Calibración (hacer el cero) de la línea arterial previo a la incisión
- Medición de referencias anatómicas (punto de Kocher)
Hallazgos:
- Se palpó el 'pop' al atravesar el epéndimo
- Drenaje exitoso de LCR al retirar el fiador/mandril
Intervenciones
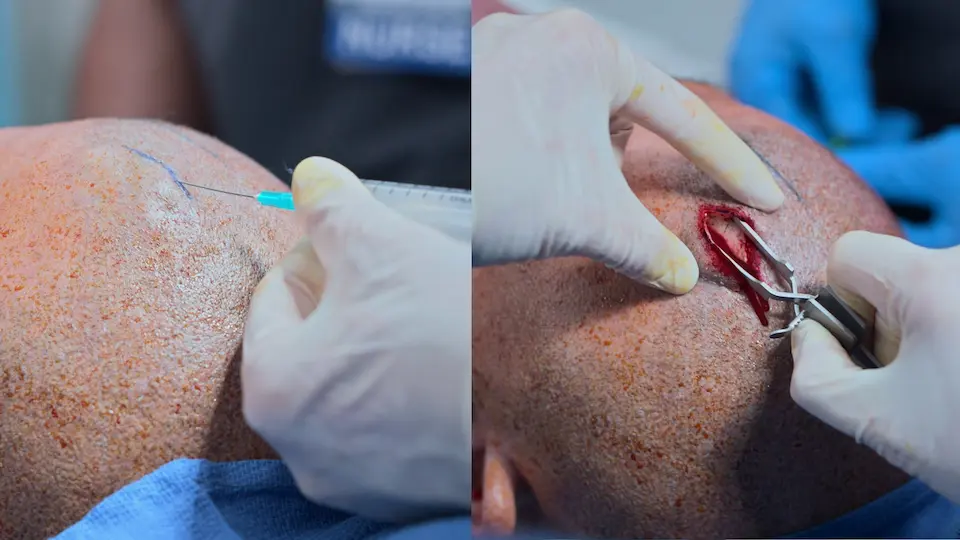
- Incisión realizada en el punto de Kocher
- Perforación de la tabla externa del cráneo con trépano manual (4 vueltas completas, seguidas de medias vueltas)
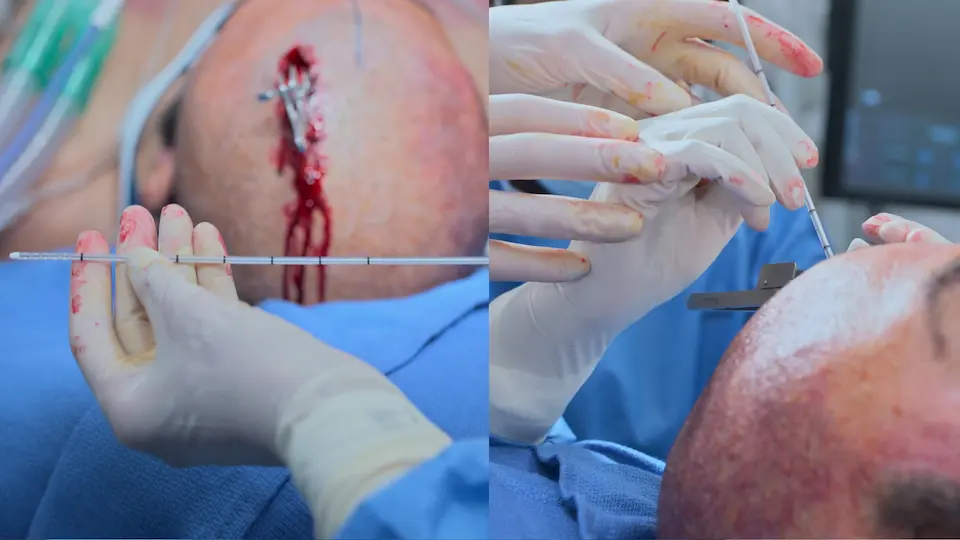
- Catéter introducido de 5 a 6 cm desde la tabla interna hacia el ventrículo lateral
- Tunelización del catéter 5 cm en tejido subcutáneo para prevenir infecciones
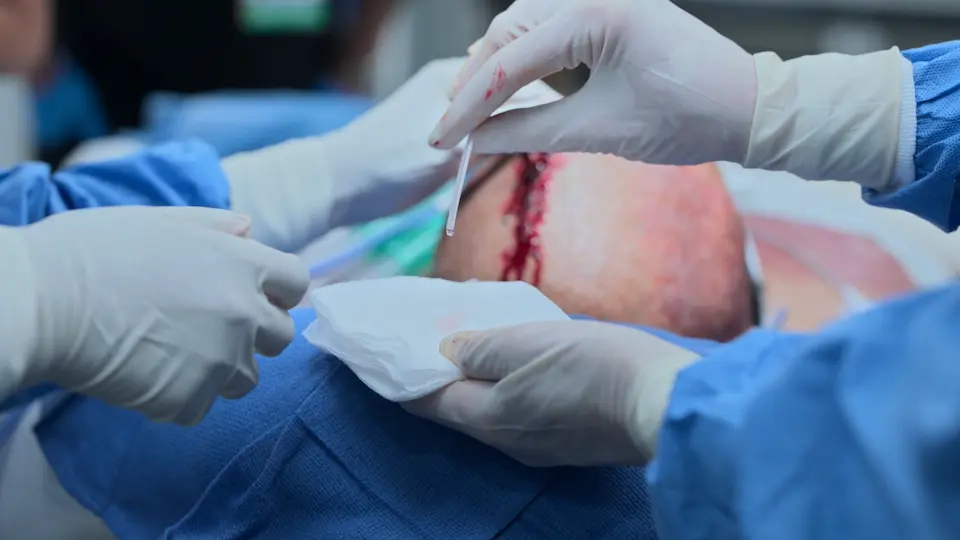
- Cierre de la herida con grapas
- Cero del transductor de la DVE a la altura del trago
⮑ Evolución y reevaluación
DVE colocado con éxito con drenaje inmediato de LCR. Las constantes vitales mejoraron de forma aguda: la PA bajó de 204/98 a 190/88, la FC aumentó ligeramente a 67.
Medios clínicos


Actualización Clínica y Charla con la Familia
La esposa del paciente llega a Urgencias; los médicos informan sobre el pronóstico.
Actualización Clínica y Charla con la Familia
La esposa del paciente llega a Urgencias; los médicos informan sobre el pronóstico.
Toma de decisiones clínicas
El paciente está estabilizado pero comatoso. En un TCE grave que requiere DVE y osmoterapia, el pronóstico es muy reservado. Estadísticamente, alrededor de 1/3 de estos pacientes mueren, y un 50% sufre una discapacidad grave a largo plazo que requerirá cuidados las 24 horas. El pronóstico neurológico definitivo no estará totalmente claro hasta pasadas unas dos semanas.
Pruebas diagnósticas y hallazgos
- Monitorización continua de la PIC y la PAM
Hallazgos:
- PAM 85, PIC 22, PPC 63 'La mejor oportunidad de supervivencia'
Intervenciones
- Entrevista sobre pronóstico y posibles cuidados al final de la vida con la familia
⮑ Evolución y reevaluación
El paciente permanece estable con la DVE y las perfusiones continuas. Queda pendiente su traslado a una cama de UCI Neurocrítica (Medicina Intensiva).
Diagnósticos y disposición
Diagnósticos evolutivos
- [Evaluación Inicial de Trauma]Cetoacidosis Diabética (CAD) en resolución
- [Evaluación Inicial de Trauma]Fractura de la base del cráneo
- [Evaluación Inicial de Trauma]Fractura de tibia y peroné derechos y fractura de antebrazo derecho
- [Manejo Médico Post-TC]Traumatismo Craneoencefálico (TCE) grave con edema cerebral difuso
Disposición actual
Ingresado en la Unidad de Cuidados Intensivos (UCI) Neurocrítica, intubado y en coma, con una DVE activa.
Análisis del casebook
Contexto del episodio
El caso de Orlando es un comentario trágico sobre el modelo socioeconómico del sistema sanitario estadounidense. Inicialmente acudió por una CAD, pero se fugó porque tenía 100.000$ en deudas médicas y no podía permitirse perder su sueldo. Esto condujo directamente a su catastrófica caída de 6 metros. En un giro oscuro e irónico, un administrador del hospital señala más tarde que, si sobrevive con una discapacidad grave a largo plazo, por fin cumplirá los requisitos para Medicaid/Medicare, lo que cubriría su deuda y sus cuidados.
Revisión del médico adjunto
Precisión médica
La fisiología de cuidados neurocríticos discutida es muy precisa. La presentación del reflejo de Cushing (bradicardia + hipertensión) es un signo clínico clásico, típico de los exámenes del MIR, que anuncia una inminente herniación cerebral. La decisión de utilizar Suero Salino Hipertónico al 23% frente al Manitol es completamente realista en los boxes de reanimación modernos, ya que el efecto diurético del manitol puede causar hipotensión, lo cual es letal en un paciente politraumatizado. La descripción de las referencias para el punto de Kocher (11 cm posterior al nasión, 3 cm lateral a la línea media) para la colocación de la DVE a pie de cama es anatómicamente exacta.
Complicaciones y errores
- Durante una actualización del estado clínico en el minuto 00:33:05, el enfermero Mateo informa de una 'PPC de 22'. Si la Presión de Perfusión Cerebral (PPC) es de 22, el paciente está sufriendo activamente una isquemia cerebral global severa (el objetivo de PPC es de 60-70). Es muy probable que Mateo (o el equipo de producción de la serie) se equivocara y quisiera decir 'PIC de 22' (lo cual encaja con el objetivo indicado anteriormente de mantener la PIC < 22).
Perlas clínicas
La continuidad asistencial es muy valiosa en Urgencias, especialmente durante los cambios de turno o con pacientes que reingresan ('bounce-backs'). Como demuestran el Dr. Robby y la Dra. Mohan al quedarse después de su turno para tratar a Orlando, conocer los antecedentes inmediatos del paciente (CAD en resolución, fuga reciente en contra de consejo médico y factores de estrés psicosocial) proporciona un contexto clínico crítico que ayuda a realizar un diagnóstico diferencial rápido y evita repetir pruebas redundantes.
El reflejo de Cushing (hipertensión, bradicardia y alteraciones del ritmo respiratorio) es una respuesta fisiológica del sistema nervioso central a un aumento agudo de la presión intracraneal y señala una inminente herniación cerebral (enclavamiento).
El 'Signo del Halo' (el LCR separándose de la sangre para formar un anillo claro en gasas o sábanas) se enseña tradicionalmente como indicador de una fractura de la base del cráneo, pero hay que tener cuidado: no es ni muy sensible ni muy específico. El suero fisiológico o el agua del grifo mezclados con sangre pueden producir exactamente el mismo anillo visual.
La Presión de Perfusión Cerebral (PPC) se calcula como la Presión Arterial Media (PAM) menos la Presión Intracraneal (PIC). Mantener una PPC entre 60 y 70 mmHg es la piedra angular del manejo del TCE grave para prevenir el daño isquémico secundario.
PPC = PAM - PIC; Para prevenir el daño isquémico secundario y salvar la 'penumbra isquémica', los clínicos deben manipular agresivamente ambas variables: manteniendo una presión de perfusión adecuada (PAM) mientras simultáneamente se reduce la resistencia (PIC) mediante osmoterapia o drenaje con DVE. El punto óptimo en un TCE grave es una PPC entre 60 y 70 mmHg; caer por debajo de 50 mmHg provoca isquemia, mientras que forzar por encima de 70 mmHg entraña el riesgo de empeorar el edema cerebral o inducir un SDRA.
Las guías clínicas basadas en la evidencia (como las de la Brain Trauma Foundation) dictan estrictos umbrales hemodinámicos en el TCE grave. Mantener una PIC de forma constante por debajo de 22 mmHg predice fuertemente la supervivencia y un resultado neurológico favorable. Al mismo tiempo, mantener la PPC precisamente entre 60 y 70 mmHg minimiza la mortalidad y morbilidad. Esta estrecha ventana terapéutica asegura que el cerebro reciba suficiente sangre oxigenada para prevenir la lesión hipóxico-isquémica (PPC > 60) sin utilizar dosis excesivas de vasopresores que puedan causar complicaciones sistémicas como el SDRA o empeorar inadvertidamente el edema cerebral (PPC < 70).