Anamnese der jetzigen Erkrankung
Orlando Diaz ist ein Patient, der zuvor wegen einer diabetischen Ketoazidose (DKA) stationär aufgenommen wurde. Er verließ das Krankenhaus gegen ärztlichen Rat, da er es sich nicht leisten konnte, auf das Gehalt seines zweiten Jobs zu verzichten. Kurz nach dem Verlassen der Klinik stürzte er an seinem Arbeitsplatz aus etwa 6 Metern Höhe. Er wurde von Kollegen bewusstlos aufgefunden, nachdem er auf sein Funkgerät nicht geantwortet hatte, und vom Rettungsdienst/Notarzt in die Notaufnahme zurückgebracht.
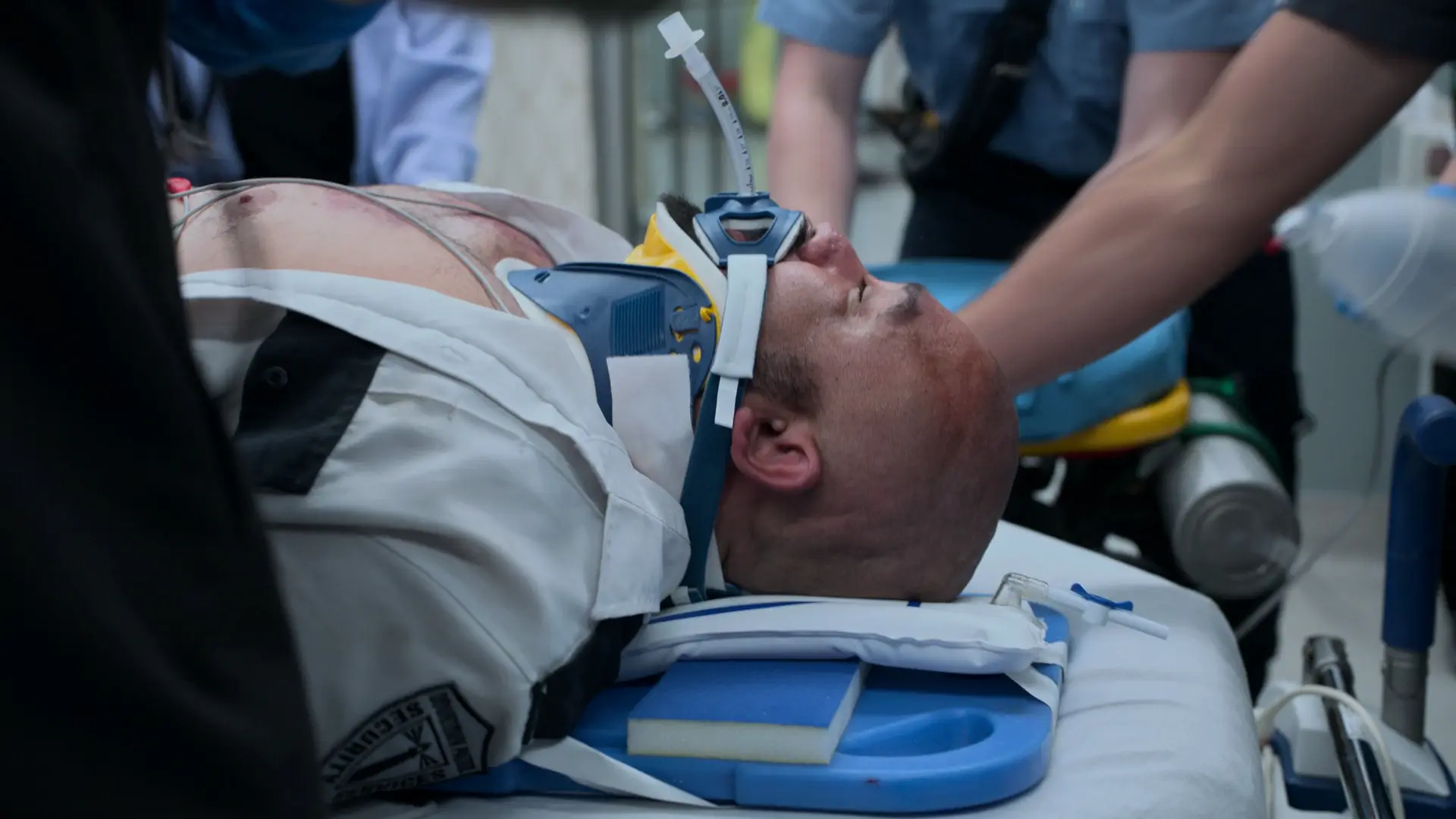
Verlauf in der Notaufnahme
Initiale Trauma-Evaluation
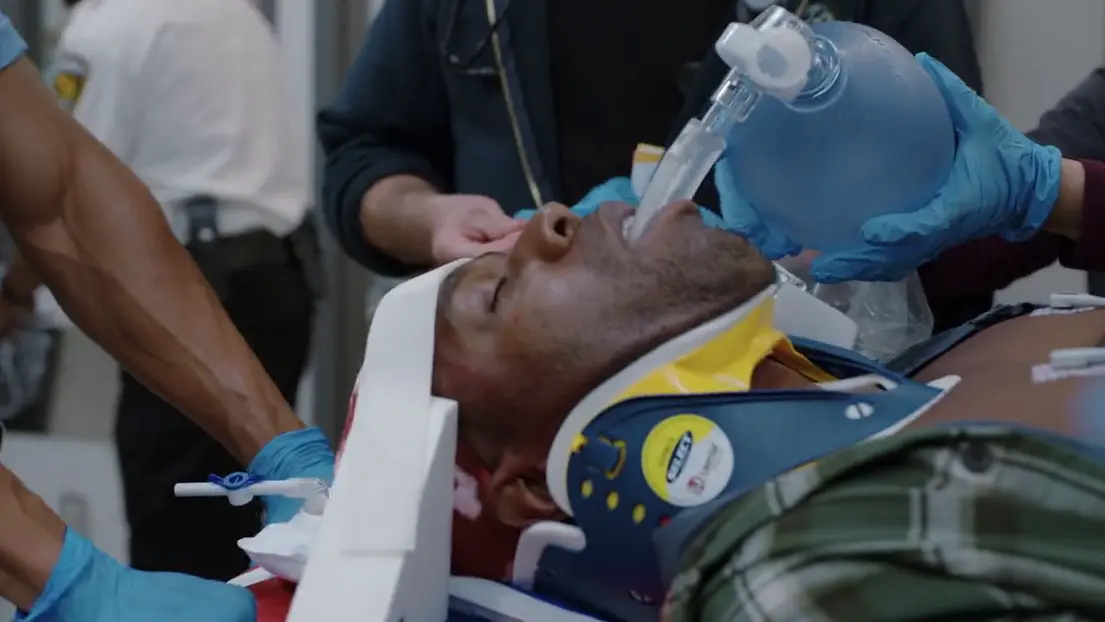
Einlieferung des Patienten durch den Rettungsdienst nach 6-Meter-Sturz.
+1
Initiale Trauma-Evaluation
Einlieferung des Patienten durch den Rettungsdienst nach 6-Meter-Sturz.
Klinische Entscheidungsfindung
Der Patient präsentiert sich mit einem klassischen Cushing-Reflex (Hypertonie und Bradykardie), was auf einen lebensbedrohlich erhöhten intrakraniellen Druck (ICP) und eine drohende Einklemmung hinweist. Ein rupturiertes Trommelfell mit serosanguinöser Flüssigkeit (Otorrhoe) deutet stark auf eine Schädelbasisfraktur hin. Die DKA ist rückläufig (die Anionenlücke ist von 24 auf 14 gesunken), was bedeutet, dass der Sturz wahrscheinlich auf eine Synkope durch Dehydratation/Hitzschlag, einen NSTEMI oder einen Infarkt der hinteren Strombahn zurückzuführen ist, und nicht auf ein diabetisches Koma. Priorität haben die Atemwegssicherung und ein sofortiges natives CCT (Polytrauma-Spirale).
Diagnostik & Befunde
- Primary Survey (ABCDE)
- BGA/Basislabor (Anionenlücke 14, Glukose 284 mg/dl, K+ normwertig)
- Notfall-Pan-CT (CCT/HWS/Thorax/Abdomen/Becken) ohne KM
Befunde:
- Seitengleiches, vesikuläres Atemgeräusch
- Becken mechanisch stabil
- Hämatom am Unterschenkel rechts (Tibia/Fibula)
- Deformierter rechter Unterarm
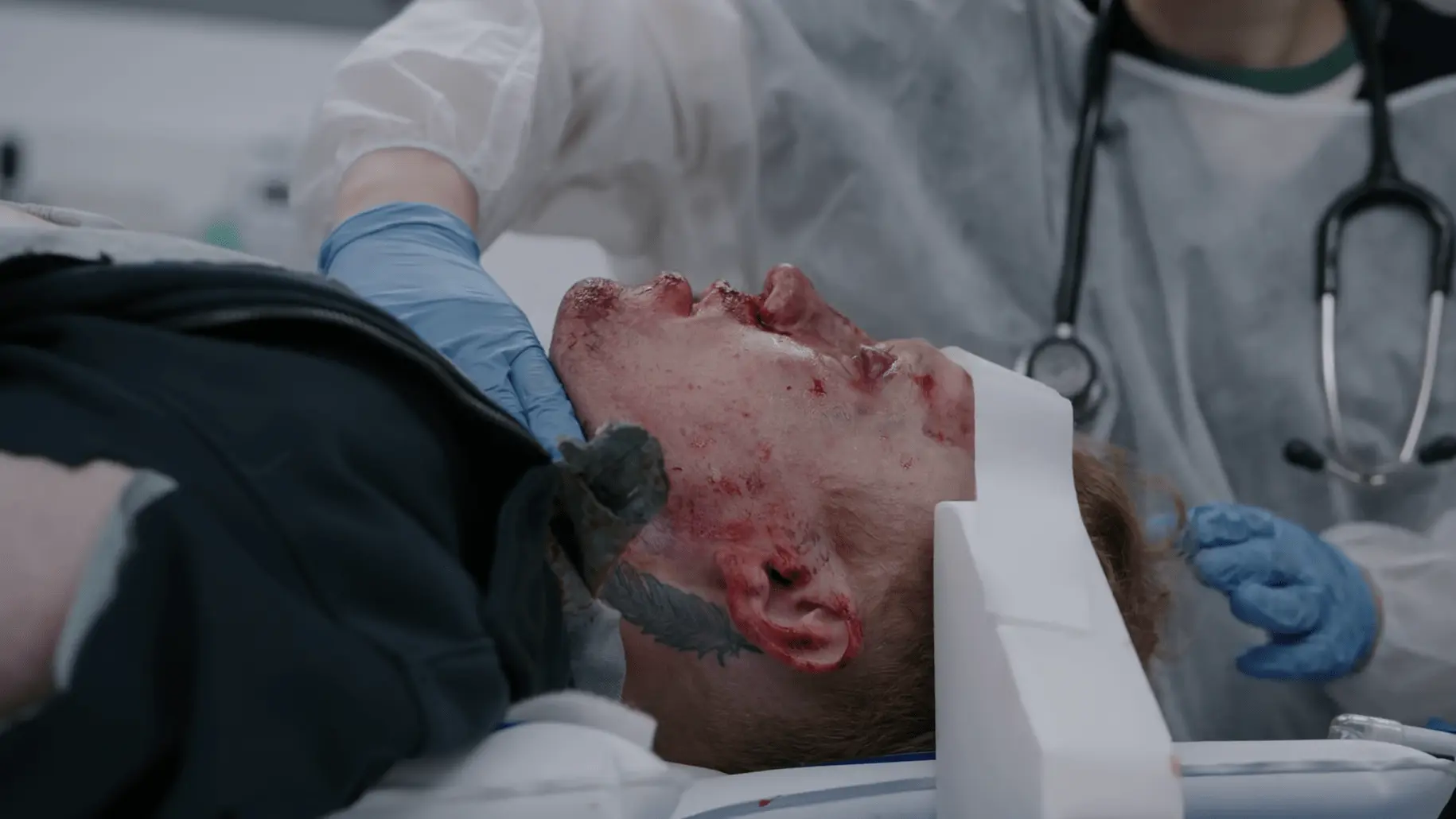
- Rupturiertes linkes Trommelfell mit serosanguinöser Flüssigkeit
Maßnahmen
- Immobilisation der Halswirbelsäule
- Endotracheale Intubation (prähospital durch den Notarzt durchgeführt)
⮑ Verlauf & Reassessment
Der Patient bleibt tief komatös (GCS 3), ist aber hämodynamisch ausreichend stabil für den Transport ins CT.
Klinische Medien

Medizinisches Management Post-CT
Befundung der CT-Bilder erfordert sofortiges neurointensivmedizinisches Management.
+1
Medizinisches Management Post-CT
Befundung der CT-Bilder erfordert sofortiges neurointensivmedizinisches Management.
Klinische Entscheidungsfindung
Das CT zeigt keine operationspflichtigen Blutungen (kein Subdural- oder Epiduralhämatom), aber ein diffuses Hirnödem mit Verstreichen der Sulci und Kompression der Ventrikel. Eine medikamentöse Therapie des erhöhten ICP ist erforderlich. Hypertone Kochsalzlösung (23%) wird gegenüber Mannitol bevorzugt, um beim polytraumatisierten Patienten eine Hypovolämie/Hypotonie (durch osmotische Diurese) zu vermeiden. Eine antikonvulsive Prophylaxe ist bei schwerem SHT Standard.
Diagnostik & Befunde
- Befundung des Pan-Scans (Trauma-CT)
Befunde:
- Kein Subdural- oder Epiduralhämatom
- Diffuses Hirnödem mit komprimierten Ventrikeln
- Linksseitige Lungenkontusion
- Keine intraabdominelle Blutung
Maßnahmen
- Anlage eines Zentralen Venenkatheters (ZVK)
- Anlage einer arteriellen Blutdruckmessung (Art-Line)
- Keppra (Levetiracetam) 20 mg/kg i.v. zur Anfallsprophylaxe
- 23%ige hypertone Kochsalzlösung (50 ml über ZVK) zur ICP-Senkung
- Ringer-Laktat (RL) als Erhaltungsinfusion
⮑ Verlauf & Reassessment
Trotz hypertoner Kochsalzlösung reicht das medikamentöse Management allein nicht aus.
Klinische Medien

Neurochirurgische Bedside-Intervention
Versagen der medikamentösen Therapie zur ausreichenden ICP-Senkung; Hinzuziehen der Neurochirurgie.
+2
Neurochirurgische Bedside-Intervention
Versagen der medikamentösen Therapie zur ausreichenden ICP-Senkung; Hinzuziehen der Neurochirurgie.
Klinische Entscheidungsfindung
Zur Optimierung des zerebralen Perfusionsdrucks (CPP = MAP - ICP) muss Liquor abgeleitet werden, um den ICP physikalisch zu senken. Ein Ziel-ICP von <22 mmHg verbessert die Überlebenswahrscheinlichkeit, mit einem Ziel-CPP von 60-70 mmHg zur Reduktion der Morbidität. Da der Patient für einen Transport in den OP zu instabil ist, wird eine externe Ventrikeldrainage (EVD) direkt im Schockraum (Bedside) angelegt. Ein Nicardipin-Perfusor (Vasodilatator) wird titriert, um einen mittleren arteriellen Druck (MAP) von 85 aufrechtzuerhalten.
Diagnostik & Befunde
- Kontinuierliche invasive Blutdruckmessung (Arterie)
Befunde:
- Signifikant erhöhter ICP bei der Ventrikelpunktion
Maßnahmen
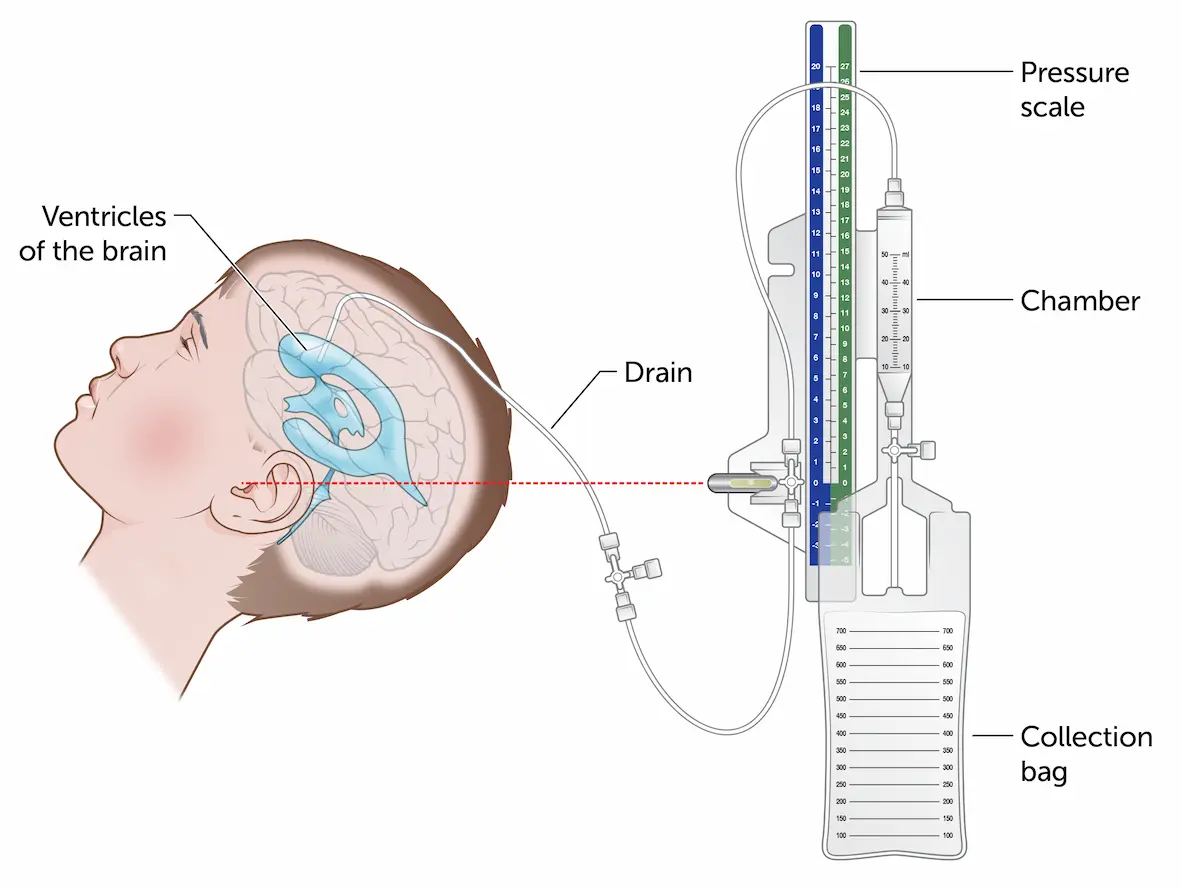
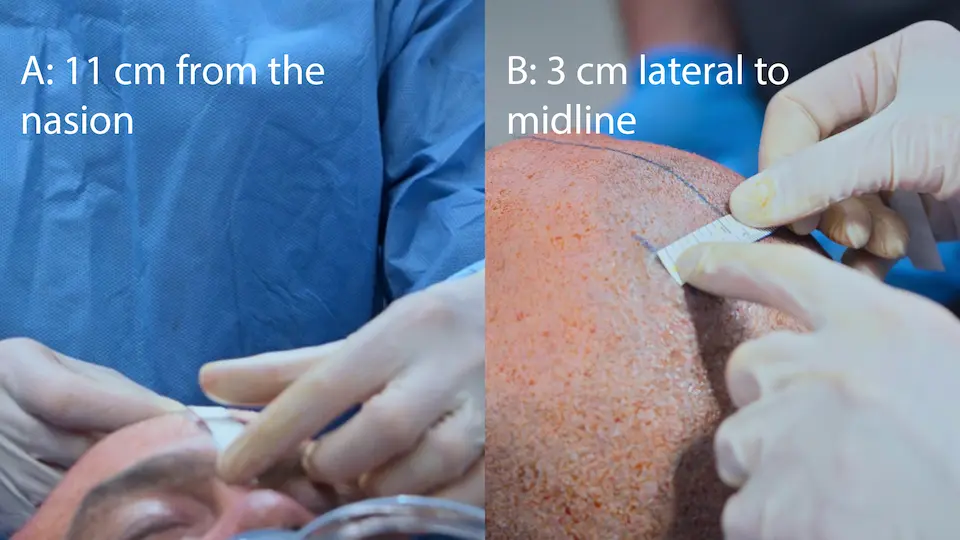
- Anlage einer externen Ventrikeldrainage (EVD) am Bett über den Kocher-Punkt (11 cm dorsal des Nasion, 3 cm lateral der Mittellinie, ausgerichtet auf den medialen Kanthus)
- Nicardipin-Perfusor titriert auf MAP 85
⮑ Verlauf & Reassessment
EVD erfolgreich angelegt. Liquor abgelassen. Der Blutdruck besserte sich sofort auf 190/88, HF 67. Das Drucksystem wird auf Höhe des Tragus (Foramen Monroi) auf Null kalibriert.
Klinische Medien
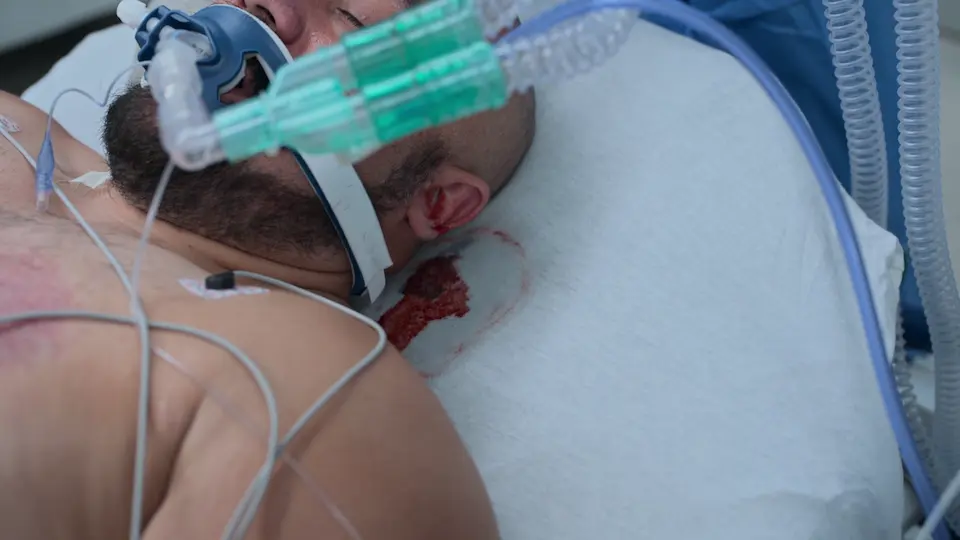
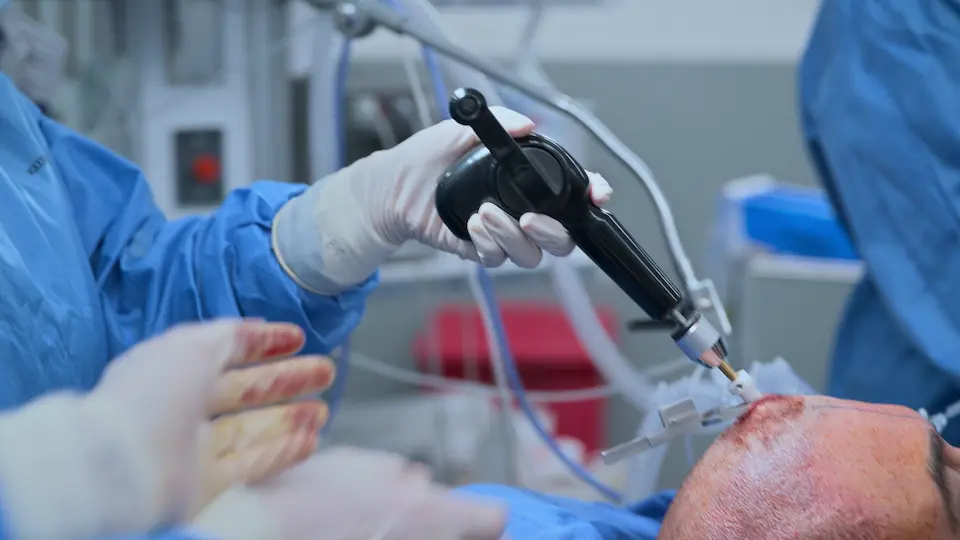
Anlage der externen Ventrikeldrainage (EVD) am Bett
Durchführung der Bedside-EVD zur dringlichen Entlastung des intrakraniellen Drucks.
+7
Anlage der externen Ventrikeldrainage (EVD) am Bett
Durchführung der Bedside-EVD zur dringlichen Entlastung des intrakraniellen Drucks.
Klinische Entscheidungsfindung
Die Nutzung anatomischer Oberflächenmarkierungen (Kocher-Punkt: 11 cm posterior des Nasion, 3 cm lateral der Mittellinie) ermöglicht einen geraden Zugangsweg in den Seitenventrikel ohne bildgebende Steuerung. Der Handbohrer verfügt über einen Tiefenstopp (Schutz), um ein zu tiefes Eindringen zu verhindern. Ein spürbarer 'Widerstandsverlust' ('Pop') signalisiert das Durchdringen des Ependyms und bestätigt die korrekte ventrikuläre Lage. Die subkutane Tunnelung des Katheters über 5 cm reduziert das Risiko einer retrograden ZNS-Infektion.
Diagnostik & Befunde
- Nullabgleich der arteriellen Blutdruckmessung vor dem Schnitt
- Ausmessen der anatomischen Landmarken (Kocher-Punkt)
Befunde:
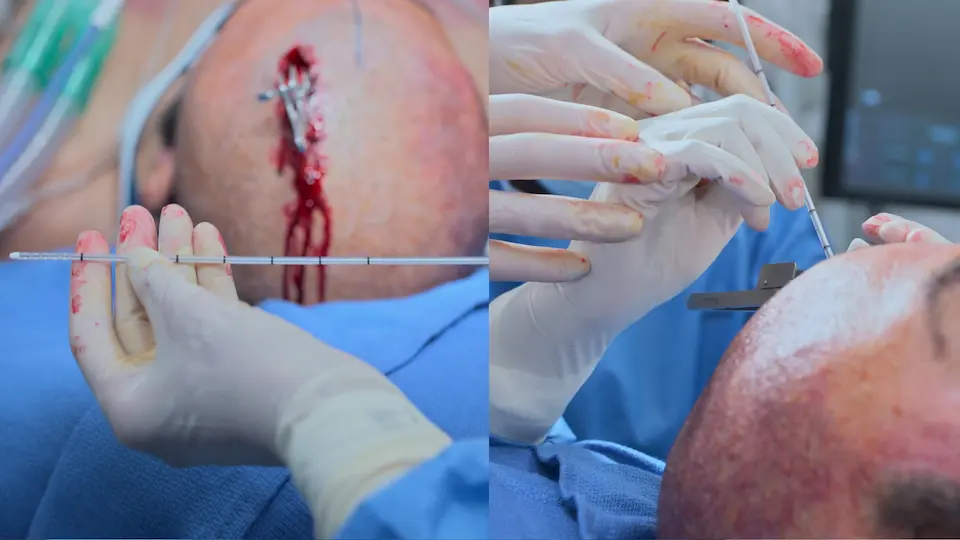
- Spürbarer Widerstandsverlust ('Pop') beim Durchstoßen des Ependyms
- Erfolgreiche Liquordrainage nach Entfernen des Mandrins
Maßnahmen
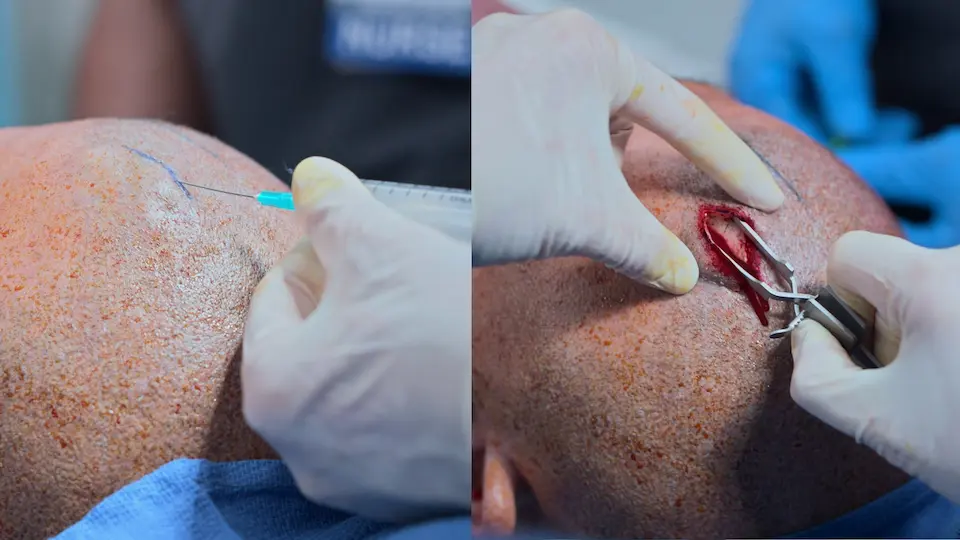
- Inzision am Kocher-Punkt
- Trepanation der Tabula externa mit dem Handbohrer (4 ganze Umdrehungen, dann halbe Umdrehungen)
- Katheter 5-6 cm von der Tabula interna in den Seitenventrikel vorgeschoben
- Katheter 5 cm subkutan getunnelt, um Infektionen vorzubeugen
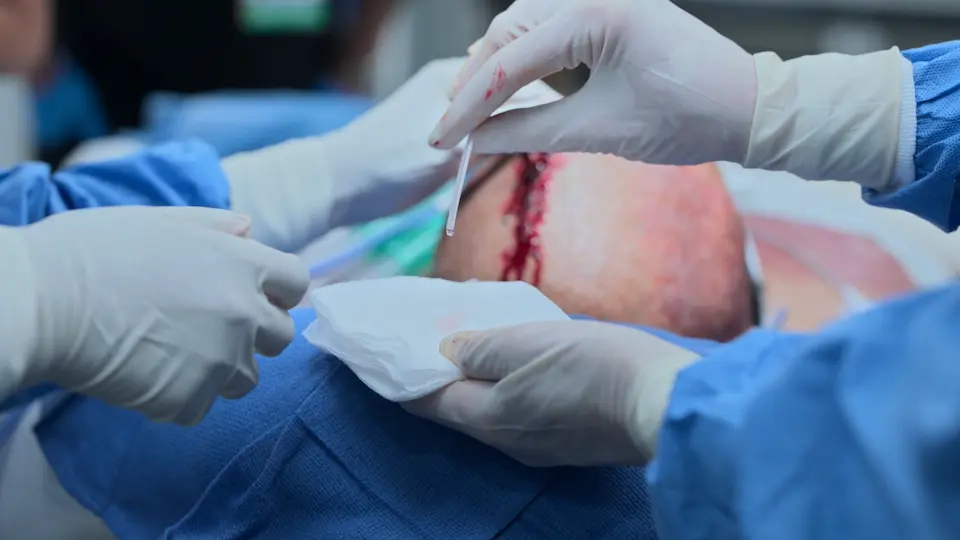
- Wundverschluss mit Hautklammern
- Nullpunkt der EVD-Druckabnehmers auf Höhe des Tragus kalibriert
⮑ Verlauf & Reassessment
EVD erfolgreich angelegt mit sofortigem Liquorabfluss. Die Vitalparameter verbesserten sich akut: RR fiel von 204/98 auf 190/88, HF stieg leicht auf 67.
Klinische Medien


Status-Update & Familiengespräch
Die Ehefrau trifft in der Notaufnahme ein; die Ärzte geben ein prognostisches Update.
Status-Update & Familiengespräch
Die Ehefrau trifft in der Notaufnahme ein; die Ärzte geben ein prognostisches Update.
Klinische Entscheidungsfindung
Der Patient ist stabilisiert, jedoch im Koma. Bei einem schweren SHT, das eine EVD und Osmotherapie erfordert, ist die Prognose äußerst kritisch. Statistisch gesehen stirbt ca. 1/3 solcher Patienten, 50 % erleiden langfristig schwerste Behinderungen, die eine Pflege rund um die Uhr erfordern. Das endgültige neurologische Outcome wird erst nach etwa zwei Wochen abschätzbar sein.
Diagnostik & Befunde
- Kontinuierliches ICP- und MAP-Monitoring
Befunde:
- MAP 85, ICP 22, CPP 63 'Die beste Überlebenschance'
Maßnahmen
- Prognostisches Aufklärungsgespräch / Diskussion über Therapiezieländerung mit der Familie
⮑ Verlauf & Reassessment
Der Patient bleibt unter EVD und Katecholaminen/Sedierung stabil. Eine Verlegung auf die neurochirurgische Intensivstation ist vorgesehen, sobald ein Bett verfügbar ist.
Diagnosen & Disposition
Diagnosen im Verlauf
- [Initiale Trauma-Evaluation]Rückläufige Diabetische Ketoazidose (DKA)
- [Initiale Trauma-Evaluation]Schädelbasisfraktur
- [Initiale Trauma-Evaluation]Unterschenkelfraktur rechts (Tibia/Fibula) & Unterarmfraktur rechts
- [Medizinisches Management Post-CT]Schweres Schädel-Hirn-Trauma (SHT) mit diffusem Hirnödem
Aktuelle Disposition
Aufnahme auf die neurologisch-/neurochirurgische Intensivstation (Neuro-ITS), intubiert und komatös, mit laufender EVD.
Fallanalyse
Episodenkontext
Das Schicksal von Orlando ist ein tragischer Kommentar zu den sozioökonomischen Bedingungen des US-amerikanischen Gesundheitssystems. Er stellte sich ursprünglich mit einer DKA vor, verließ das Krankenhaus jedoch gegen ärztlichen Rat, weil er 100.000 Dollar an medizinischen Schulden hatte und es sich nicht leisten konnte, ein Gehalt zu verlieren. Dies führte direkt zu seinem katastrophalen 6-Meter-Sturz. In einer dunklen, ironischen Wendung bemerkt ein Krankenhausverwalter später, dass er, sollte er mit einer schweren, langfristigen Behinderung überleben, endlich Anspruch auf Medicaid/Medicare haben wird, was seine Schulden und seine Pflegekosten abdecken würde.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Die hier diskutierte neurointensivmedizinische Physiologie ist äußerst präzise. Der Cushing-Reflex (Bradykardie + Hypertonie) ist ein klassisches Examens-Zeichen für eine drohende Hirneinklemmung. Die Entscheidung, 23%ige hypertone Kochsalzlösung anstelle von Mannitol zu verwenden, ist in modernen Schockräumen absolut realistisch, da der diuretische Effekt von Mannitol zu einer Hypotonie führen kann, was für einen Polytraumapatienten lebensbedrohlich ist. Die Beschreibung der Landmarken für den Kocher-Punkt (11 cm dorsal des Nasion, 3 cm lateral der Mittellinie) für die Bedside-EVD ist anatomisch exakt.
Komplikationen & Fehler
- Bei einer Statusmeldung bei 00:33:05 berichtet Pfleger Mateo: 'CPP 22'. Wenn der zerebrale Perfusionsdruck (CPP) bei 22 liegt, leidet der Patient akut an einer schweren globalen Hirnischämie (der Ziel-CPP liegt bei 60-70). Mateo (oder die Serienproduktion) hat sich wahrscheinlich versprochen und meinte mit ziemlicher Sicherheit 'ICP 22' (was mit dem zuvor genannten Ziel übereinstimmt, den ICP < 22 zu halten).
Klinische Pearls
Kontinuität in der Patientenversorgung ist in der Notaufnahme äußerst wertvoll, insbesondere bei Schichtwechseln oder bei Patienten, die kurzfristig wiederkehren (Bounce-backs). Wie gezeigt, als Dr. Robby und Dr. Mohan nach Schichtende bleiben, um Orlando zu behandeln: Die Kenntnis der unmittelbaren Vorgeschichte des Patienten (rückläufige DKA, kürzliches Entlassen gegen ärztlichen Rat und psychosoziale Belastungen) liefert einen entscheidenden klinischen Kontext, der eine schnelle Differenzialdiagnostik ermöglicht und die Wiederholung überflüssiger Untersuchungen vermeidet.
Der Cushing-Reflex (Hypertonie, Bradykardie und unregelmäßige Atmung) ist eine physiologische Antwort des Nervensystems auf einen akut erhöhten intrakraniellen Druck und warnt vor einer drohenden Einklemmung des Hirnstamms.
Das 'Halo-Zeichen' (Liquor, der sich vom Blut trennt und einen klaren Ring auf einer Kompresse oder dem Laken bildet) wird traditionell als Indikator für eine Schädelbasisfraktur gelehrt. Es ist jedoch Vorsicht geboten: Das Zeichen ist weder sehr sensitiv noch spezifisch. Mit Blut vermischte Kochsalzlösung oder Leitungswasser können genau denselben optischen Ring erzeugen.
Der zerebrale Perfusionsdruck (CPP) berechnet sich aus dem mittleren arteriellen Druck (MAP) abzüglich des intrakraniellen Drucks (ICP). Die Aufrechterhaltung eines CPP zwischen 60 und 70 mmHg ist der Eckpfeiler der Behandlung eines schweren SHT, um sekundäre ischämische Hirnschäden zu verhindern.
CPP = MAP - ICP. Um einen sekundären ischämischen Schaden zu verhindern und die 'Penumbra' zu retten, müssen Kliniker beide Variablen aggressiv steuern: Aufrechterhaltung eines adäquaten Perfusionsdrucks (MAP) bei gleichzeitiger Verringerung des Widerstands (ICP) durch Osmotherapie oder EVD-Drainage. Der Zielbereich bei einem schweren SHT ist ein CPP zwischen 60 und 70 mmHg. Ein Abfall unter 50 mmHg führt zu einer Ischämie, während Werte über 70 mmHg das Risiko bergen, das Hirnödem zu verschlimmern oder ein ARDS zu induzieren.
Evidenzbasierte Leitlinien (wie die der Brain Trauma Foundation) schreiben beim schweren SHT strenge hämodynamische Grenzwerte vor. Ein konstant unter 22 mmHg gehaltener ICP ist ein starker Prädiktor für das Überleben und ein günstiges neurologisches Outcome. Gleichzeitig minimiert ein präzise zwischen 60 und 70 mmHg gehaltener CPP Mortalität und Morbidität. Dieses enge therapeutische Fenster stellt sicher, dass das Gehirn ausreichend mit sauerstoffreichem Blut versorgt wird, um hypoxisch-ischämische Schäden zu vermeiden (CPP > 60), ohne exzessive Vasopressoren einzusetzen, die systemische Komplikationen wie ein ARDS verursachen oder das Hirnödem unbeabsichtigt verschlimmern könnten (CPP < 70).