História da Doença Atual (HDA)
Orlando Diaz é um paciente previamente internado por Cetoacidose Diabética (CAD). Ele evadiu do hospital (alta contra indicação médica) porque não podia se dar ao luxo de perder o pagamento de seu segundo emprego. Pouco depois de sair, sofreu uma queda de aproximadamente 6 metros de altura em seu local de trabalho. Foi encontrado irresponsivo por colegas após não responder ao rádio e trazido de volta ao Pronto-Socorro pelo serviço de atendimento pré-hospitalar (SAMU/Resgate).
Evolução no Pronto-Socorro
Avaliação Inicial do Trauma
Chegada do paciente via resgate após queda de 6 metros.
+1
Avaliação Inicial do Trauma
Chegada do paciente via resgate após queda de 6 metros.
Raciocínio Clínico
O paciente apresenta o clássico reflexo de Cushing (hipertensão e bradicardia), indicando uma Hipertensão Intracraniana (HIC) perigosamente elevada. A ruptura da membrana timpânica com saída de líquido serossanguíneo (otorreia) sugere fortemente uma fratura de base de crânio. A CAD está em resolução, baseando-se na melhora do ânion gap (hiato aniônico) de 24 para 14, o que significa que a queda provavelmente ocorreu devido a uma síncope por desidratação/calor, um IAMSSST ou um AVC de fossa posterior, e não um coma diabético. A prioridade é garantir a via aérea e solicitar uma TC de crânio sem contraste de urgência (Protocolo Politrauma).
Exames e Achados
- Avaliação Primária (ABCDE do trauma)
- Laboratório inicial (Ânion gap 14, Glicemia 284 mg/dL, K+ normal)
- Pan-TC de Urgência (TC Crânio/Coluna Cervical/Tórax/Abdome/Pelve)
Achados:
- Murmúrio vesicular presente bilateralmente
- Pelve estável
- Hematoma em perna direita (tíbia/fíbula)
- Deformidade em antebraço direito
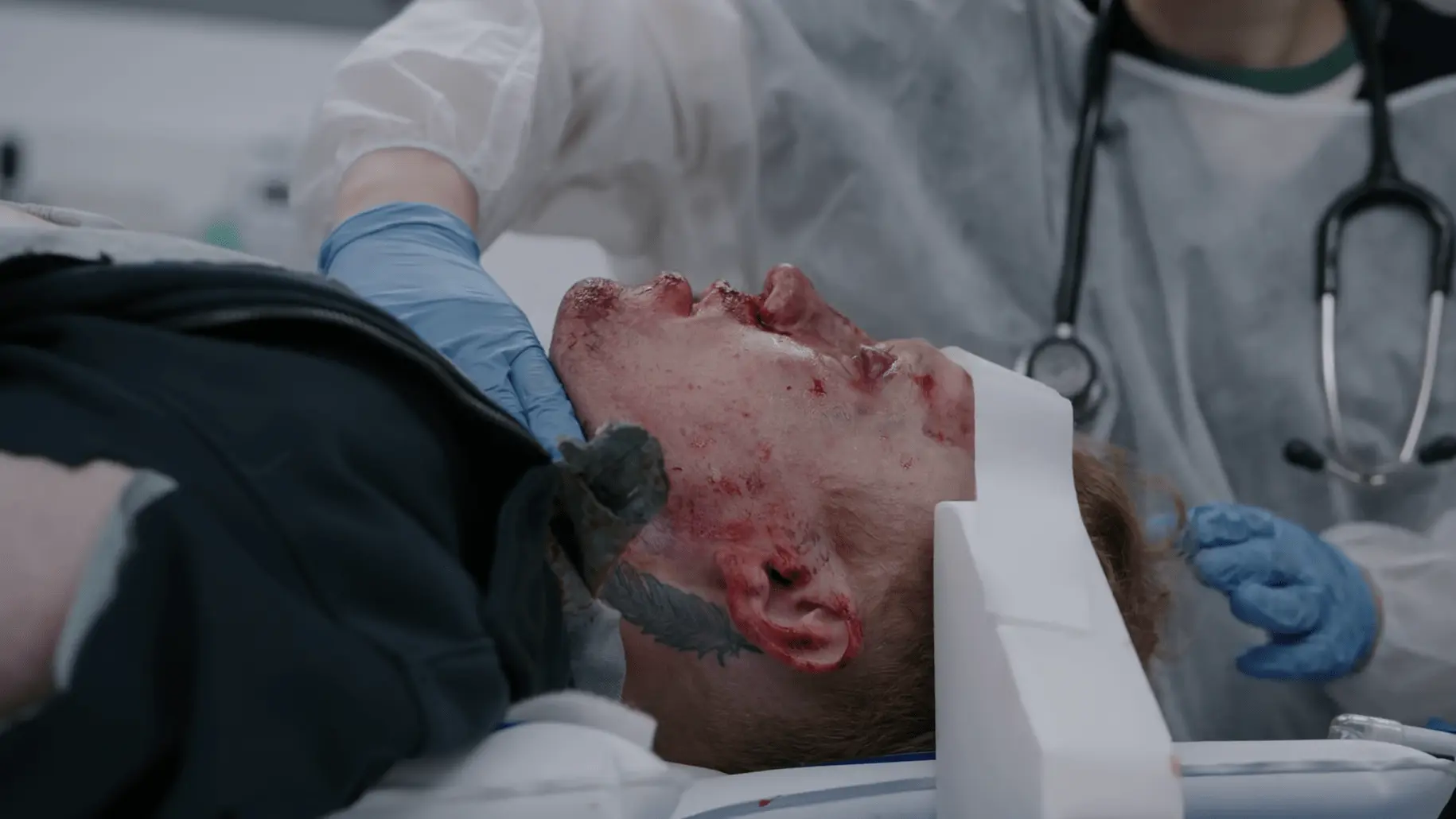
- Ruptura de membrana timpânica esquerda com líquido serossanguíneo
Condutas
- Imobilização da coluna cervical
- Intubação orotraqueal (realizada pelo pré-hospitalar antes da chegada)
⮑ Desfecho e Reavaliação
Paciente permanece irresponsivo (Glasgow 3), mas hemodinamicamente estável o suficiente para o transporte até a sala de tomografia.
Imagens Clínicas

Manejo Clínico Pós-TC
Revisão das imagens da TC exigindo manejo neurocrítico imediato.
+1
Manejo Clínico Pós-TC
Revisão das imagens da TC exigindo manejo neurocrítico imediato.
Raciocínio Clínico
A TC não mostra sangramentos com indicação cirúrgica (sem hematoma subdural ou epidural), mas revela edema cerebral difuso com apagamento de sulcos e colapso dos ventrículos. O manejo clínico da Hipertensão Intracraniana (HIC) é obrigatório. A solução salina hipertônica a 23% é escolhida em vez do Manitol para evitar hipovolemia/hipotensão (causada pela diurese osmótica) em um paciente politraumatizado. A profilaxia anticonvulsivante é padrão para TCE grave.
Exames e Achados
- Revisão da Pan-TC
Achados:
- Ausência de hematoma subdural ou epidural
- Edema cerebral difuso com ventrículos colapsados
- Contusão pulmonar esquerda
- Ausência de hemorragia intra-abdominal
Condutas
- Passagem de Cateter Venoso Central (CVC)
- Passagem de Linha Arterial (PAI - Pressão Arterial Invasiva)
- Keppra (Levetiracetam) 20 mg/kg IV para profilaxia anticonvulsivante
- Solução Salina Hipertônica a 23% (50 mL via CVC) para reduzir a PIC
- Ringer Lactato (RL) de manutenção
⮑ Desfecho e Reavaliação
Apesar da salina hipertônica, apenas o manejo clínico não é suficiente.
Imagens Clínicas

Procedimento Neurocirúrgico à Beira do Leito
Falha do manejo clínico em reduzir suficientemente a PIC; neurocirurgia acionada.
+2
Procedimento Neurocirúrgico à Beira do Leito
Falha do manejo clínico em reduzir suficientemente a PIC; neurocirurgia acionada.
Raciocínio Clínico
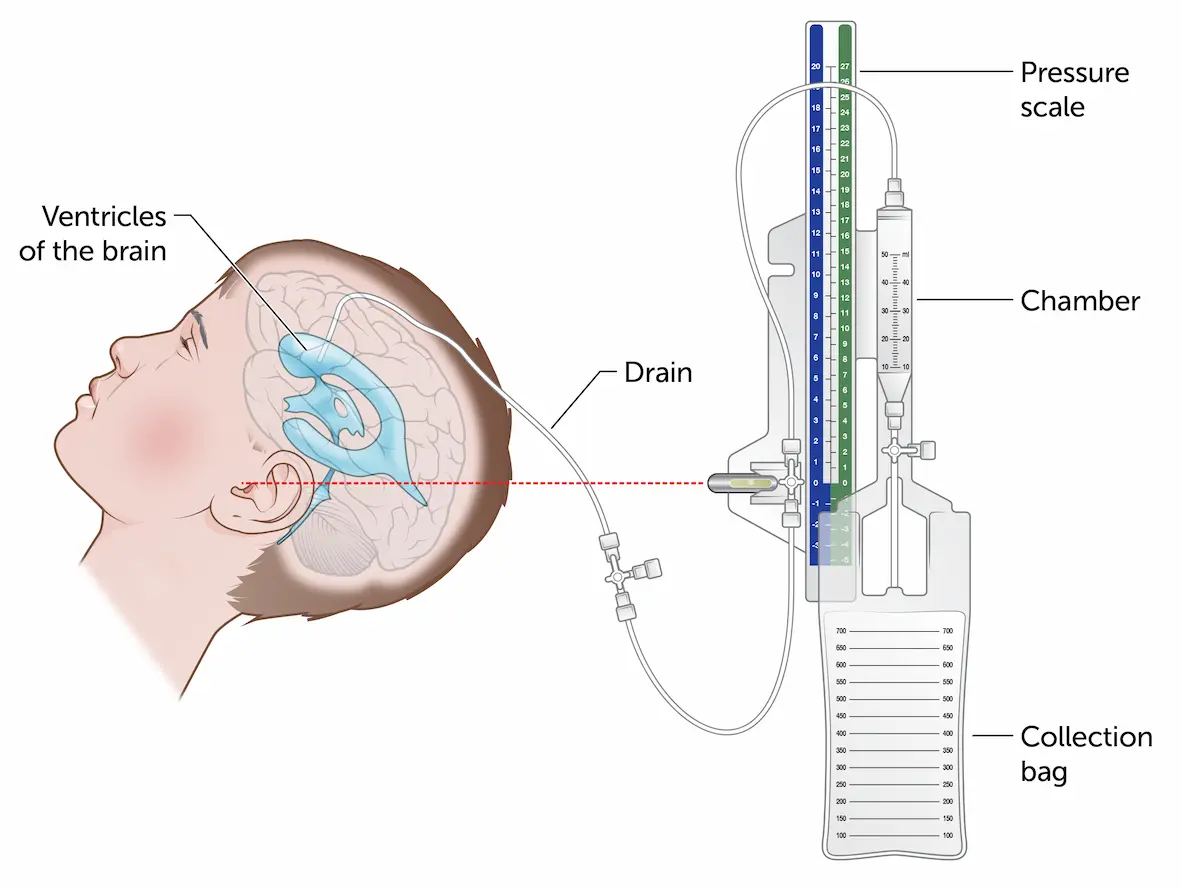
Para otimizar a Pressão de Perfusão Cerebral (PPC = PAM - PIC), o líquor (LCR) deve ser drenado fisicamente. A PIC alvo é <22 mmHg para prever a sobrevivência, com uma PPC alvo de 60-70 mmHg para reduzir a morbidade. Como o paciente está muito instável para ser transportado, uma Derivação Ventricular Externa (DVE) será passada à beira do leito em vez de ir ao centro cirúrgico. Uma infusão contínua de Nicardipina será titulada para manter uma Pressão Arterial Média (PAM) de 85.
Exames e Achados
- Monitorização invasiva contínua da pressão arterial (Linha arterial)
Achados:
- PIC significativamente elevada evidenciada após punção ventricular
Condutas
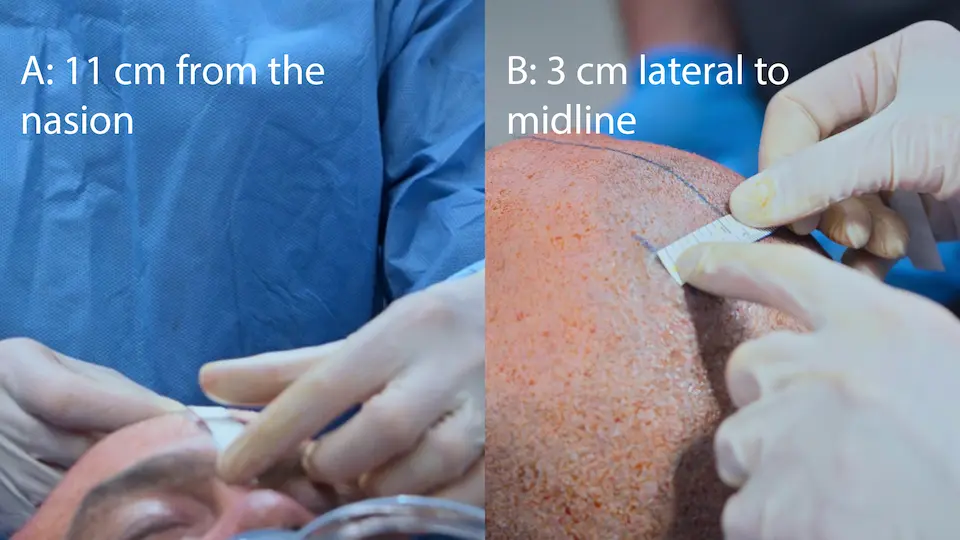
- Passagem de Derivação Ventricular Externa (DVE) à beira do leito através do Ponto de Kocher (11 cm posterior ao násio, 3 cm lateral, direcionado ao canto medial do olho ipsilateral)
- Bomba de infusão de Nicardipina titulada para PAM 85
⮑ Desfecho e Reavaliação
DVE inserida com sucesso. Líquor drenado. A pressão arterial melhorou imediatamente para 190/88, FC 67. A coluna da PIC é zerada no nível do trago (forame de Monro).
Imagens Clínicas
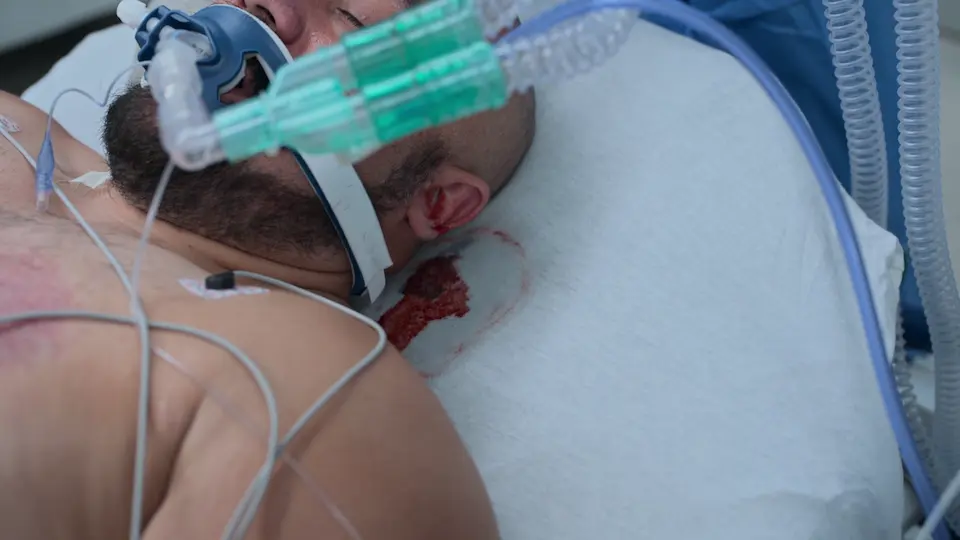
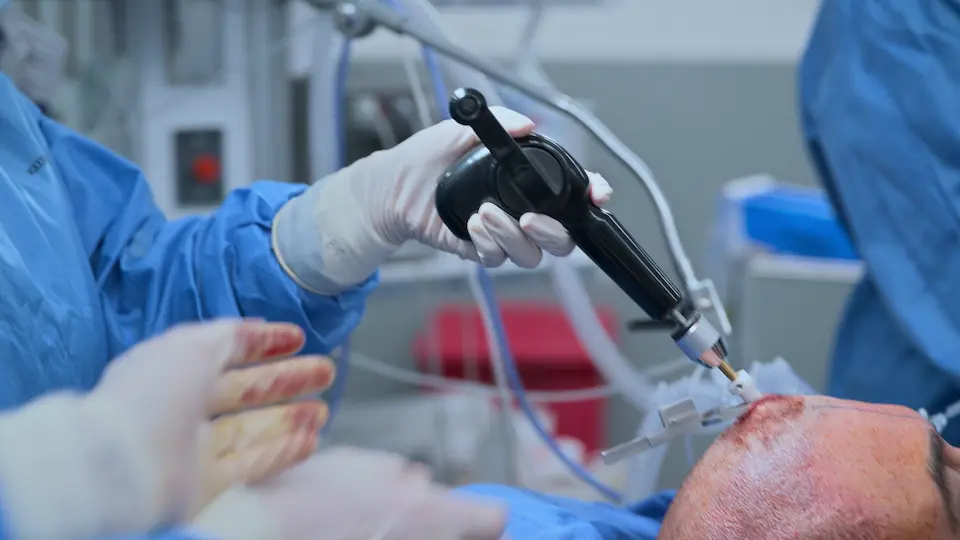
Execução da Derivação Ventricular Externa (DVE) à Beira do Leito
Execução da DVE à beira do leito para aliviar urgentemente a hipertensão intracraniana.
+7
Execução da Derivação Ventricular Externa (DVE) à Beira do Leito
Execução da DVE à beira do leito para aliviar urgentemente a hipertensão intracraniana.
Raciocínio Clínico
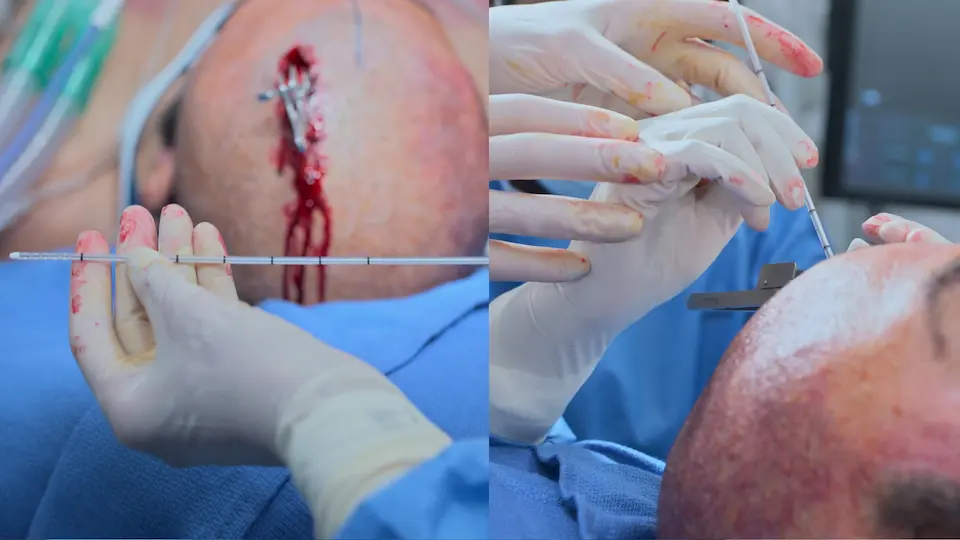
O uso de marcos anatômicos de superfície (Ponto de Kocher: 11 cm posterior ao násio, 3 cm lateral à linha média) permite uma trajetória direta para o ventrículo lateral sem orientação por imagem. O trépano manual inclui uma trava de segurança para evitar um afundamento acidental no cérebro. A sensação tátil de um 'pop' (perda de resistência) indica a perfuração do revestimento ependimário, confirmando o acesso ventricular. Tunelizar o cateter sob o couro cabeludo por 5 cm reduz o risco de infecção retrógrada do sistema nervoso central.
Exames e Achados
- Zeramento da linha arterial prévio à incisão
- Medição dos marcos anatômicos (Ponto de Kocher)
Achados:
- Sensação de 'pop' ao ultrapassar o revestimento ependimário
- Drenagem de LCR bem-sucedida após remoção do mandril
Condutas
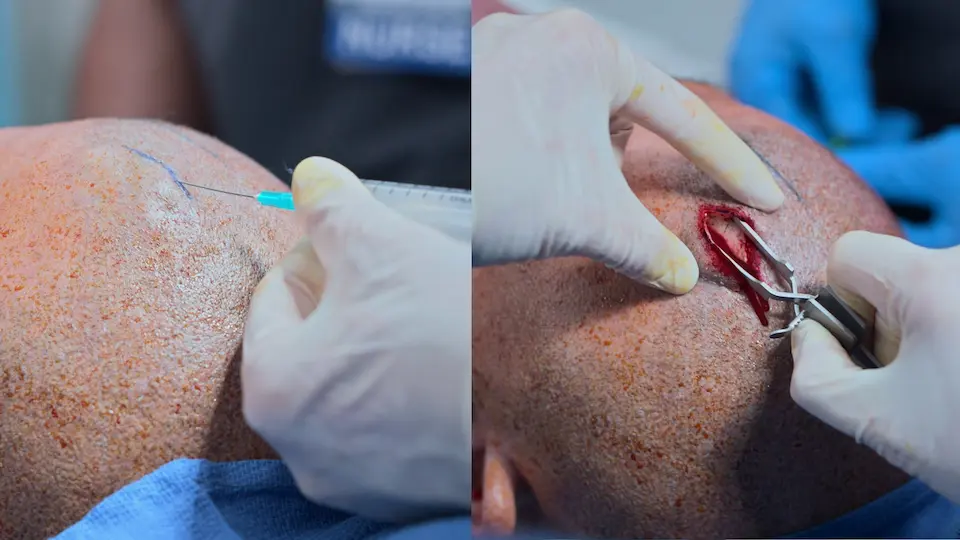
- Incisão realizada no ponto de Kocher
- Tábua externa do crânio perfurada utilizando trépano manual (4 voltas completas, depois meias voltas)
- Cateter inserido 5-6 cm a partir da tábua interna em direção ao ventrículo lateral
- Cateter tunelizado 5 cm no subcutâneo para prevenir infecções
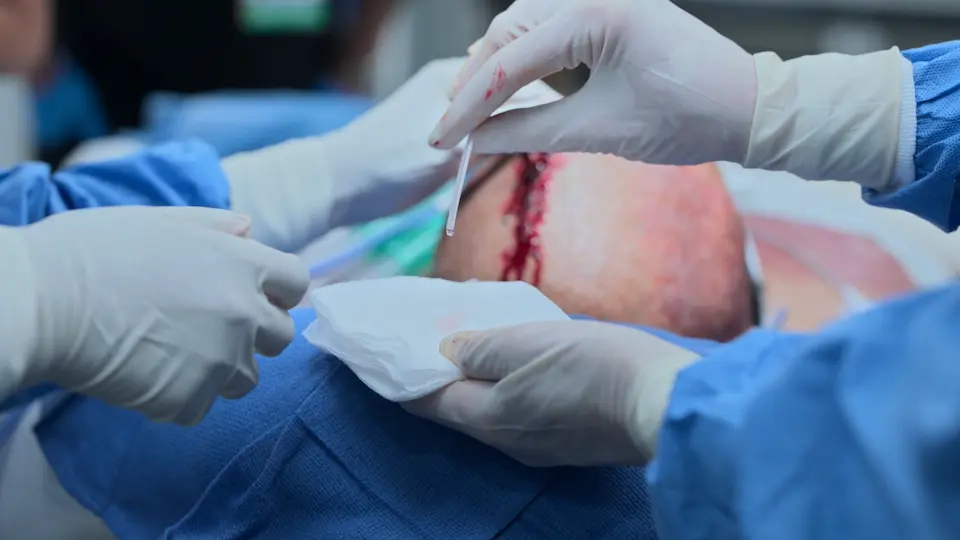
- Ferida fechada com grampeador de pele
- Transdutor da DVE zerado ao nível do trago
⮑ Desfecho e Reavaliação
DVE inserida com sucesso com drenagem imediata de LCR. Os sinais vitais melhoraram agudamente: a PA caiu de 204/98 para 190/88, a FC aumentou ligeiramente para 67.
Imagens Clínicas


Atualização do Estado Clínico & Reunião Familiar
A esposa chega ao PS; os médicos fornecem uma atualização prognóstica.
Atualização do Estado Clínico & Reunião Familiar
A esposa chega ao PS; os médicos fornecem uma atualização prognóstica.
Raciocínio Clínico
O paciente está estabilizado, mas comatoso. Para um TCE grave que necessita de DVE e terapia hiperosmolar, o prognóstico é muito reservado. Estatisticamente, cerca de 1/3 desses pacientes vão a óbito, e 50% enfrentam incapacidade grave a longo prazo, exigindo cuidados 24 horas por dia. O desfecho prognóstico final não será totalmente claro por cerca de duas semanas.
Exames e Achados
- Monitorização contínua de PIC e PAM
Achados:
- PAM 85, PIC 22, PPC 63 'Melhor chance de sobrevivência'
Condutas
- Discussão de prognóstico e possíveis cuidados de fim de vida com a família
⮑ Desfecho e Reavaliação
Paciente permanece estável com a DVE e drogas vasoativas. O destino planejado é um leito de UTI Neurocrítica assim que disponível.
Diagnósticos e Destino
Evolução Diagnóstica
- [Avaliação Inicial do Trauma]Cetoacidose Diabética (CAD) em resolução
- [Avaliação Inicial do Trauma]Fratura de Base de Crânio
- [Avaliação Inicial do Trauma]Fratura de Tíbia e Fíbula direita & Fratura de Antebraço direito
- [Manejo Clínico Pós-TC]Traumatismo Cranioencefálico (TCE) Grave com Edema Cerebral Difuso
Destino Atual
Internado na Unidade de Terapia Intensiva (UTI) Neurocrítica, intubado e em coma, com uma DVE ativa.
Análise do Casebook
Contexto do Episódio
O caso de Orlando é um comentário trágico sobre a socioeconomia da saúde americana. Ele se apresentou inicialmente com CAD, mas evadiu (alta a pedido) porque tinha US$ 100.000 em dívidas médicas e não podia perder um dia de trabalho. Isso levou diretamente à sua queda catastrófica de 6 metros. Em uma reviravolta sombria e irônica, um administrador do hospital observa mais tarde que, se ele sobreviver com uma incapacidade grave e prolongada, finalmente se qualificará para o Medicaid/Medicare, o que cobrirá sua dívida e seus cuidados.
Avaliação do Médico Assistente
Precisão Médica
A fisiologia neurocrítica discutida é altamente precisa. A apresentação do reflexo de Cushing (bradicardia + hipertensão) é um sinal clássico, sempre cobrado em provas, de herniação cerebral iminente. A decisão de usar Salina Hipertônica a 23% em vez de Manitol é completamente realista para modernas salas de trauma, já que o efeito diurético do Manitol pode causar hipotensão, o que é fatal em um paciente politraumatizado. A descrição dos marcos anatômicos do Ponto de Kocher (11 cm posterior ao násio, 3 cm lateral à linha média) para a passagem da DVE à beira do leito é anatomicamente precisa.
Complicações e Erros
- Durante uma checagem de status em 00:33:05, o enfermeiro Mateo relata 'PPC 22'. Se a Pressão de Perfusão Cerebral (PPC) é 22, o paciente está passando ativamente por uma isquemia cerebral global grave (a meta da PPC é de 60 a 70). Mateo/A produção provavelmente cometeu um erro e quase certamente quis dizer 'PIC 22' (o que se alinha com a meta afirmada anteriormente de manter a PIC < 22).
Pérolas Clínicas
A continuidade do cuidado é altamente valiosa no Pronto-Socorro, especialmente durante as trocas de turno ou para pacientes com retornos precoces ('bounce-backs'). Como demonstrado quando o Dr. Robby e a Dra. Mohan ficam além do horário de seus turnos para tratar Orlando, conhecer o histórico imediato do paciente (CAD em resolução, evasão hospitalar recente e estressores psicossociais) fornece um contexto clínico crítico que ajuda no diagnóstico diferencial rápido e evita a repetição de propedêutica redundante.
O Reflexo de Cushing (hipertensão, bradicardia e alterações do ritmo respiratório) é uma resposta fisiológica do sistema nervoso a uma pressão intracraniana agudamente elevada e sinaliza uma herniação cerebral iminente.
O 'Sinal do Halo' (o LCR se separando do sangue para formar um anel claro em uma gaze ou lençol) é tradicionalmente ensinado como um indicador de fratura de base de crânio, mas é preciso ter cautela: ele não é altamente sensível nem específico. Soro fisiológico ou água da torneira misturados com sangue podem produzir exatamente o mesmo anel visual.
A Pressão de Perfusão Cerebral (PPC) é calculada como a Pressão Arterial Média (PAM) menos a Pressão Intracraniana (PIC). Manter uma PPC entre 60 e 70 mmHg é a pedra angular no manejo do TCE grave para prevenir a lesão isquêmica secundária.
PPC = PAM - PIC; Para evitar a lesão isquêmica secundária e salvar a 'penumbra' isquêmica, os médicos devem manipular agressivamente as duas variáveis: manter uma pressão de propulsão adequada (PAM) e, simultaneamente, reduzir a resistência (PIC) por meio de terapia hiperosmolar ou drenagem via DVE. O 'ponto ideal' para TCE grave é uma PPC entre 60 e 70 mmHg; uma queda abaixo de 50 mmHg causa isquemia, enquanto valores acima de 70 mmHg correm o risco de piorar o edema cerebral ou induzir SDRA (Síndrome do Desconforto Respiratório Agudo).
Diretrizes baseadas em evidências (como as da Brain Trauma Foundation) ditam limiares hemodinâmicos estritos no TCE grave. Uma PIC consistentemente mantida abaixo de 22 mmHg prediz fortemente a sobrevivência e um desfecho neurológico favorável. Ao mesmo tempo, manter a PPC precisamente entre 60 e 70 mmHg minimiza a mortalidade e a morbidade. Essa janela terapêutica estreita garante que o cérebro receba sangue oxigenado suficiente para evitar a lesão hipóxico-isquêmica (PPC > 60) sem o uso excessivo de drogas vasoativas (vasopressores) que possam causar complicações sistêmicas como a SDRA ou agravar inadvertidamente o edema cerebral (PPC < 70).