現病歴 (HPI)
Judith Lastradeは、妊娠約36〜37週の初妊初産婦(G1P0)である。2日前から悪化する頭痛(現在は10/10と評価)と霧視、および著明な圧痕浮腫を主訴に救急搬送された。医療介入なしの「フリーバース(無介助分娩)」を希望し、米国医療制度下において妊婦健診を一切受けない「ワイルド・プレグナンシー」の状態であった。症状は病院前でのフェンタニル投与に全く反応しなかった(難治性)。

救急外来の経過
トリアージおよび救急隊からの引き継ぎ
重症患者受け入れ要請(クリティカル・アラート)
+1
トリアージおよび救急隊からの引き継ぎ
重症患者受け入れ要請(クリティカル・アラート)
医学的意志決定 (MDM)
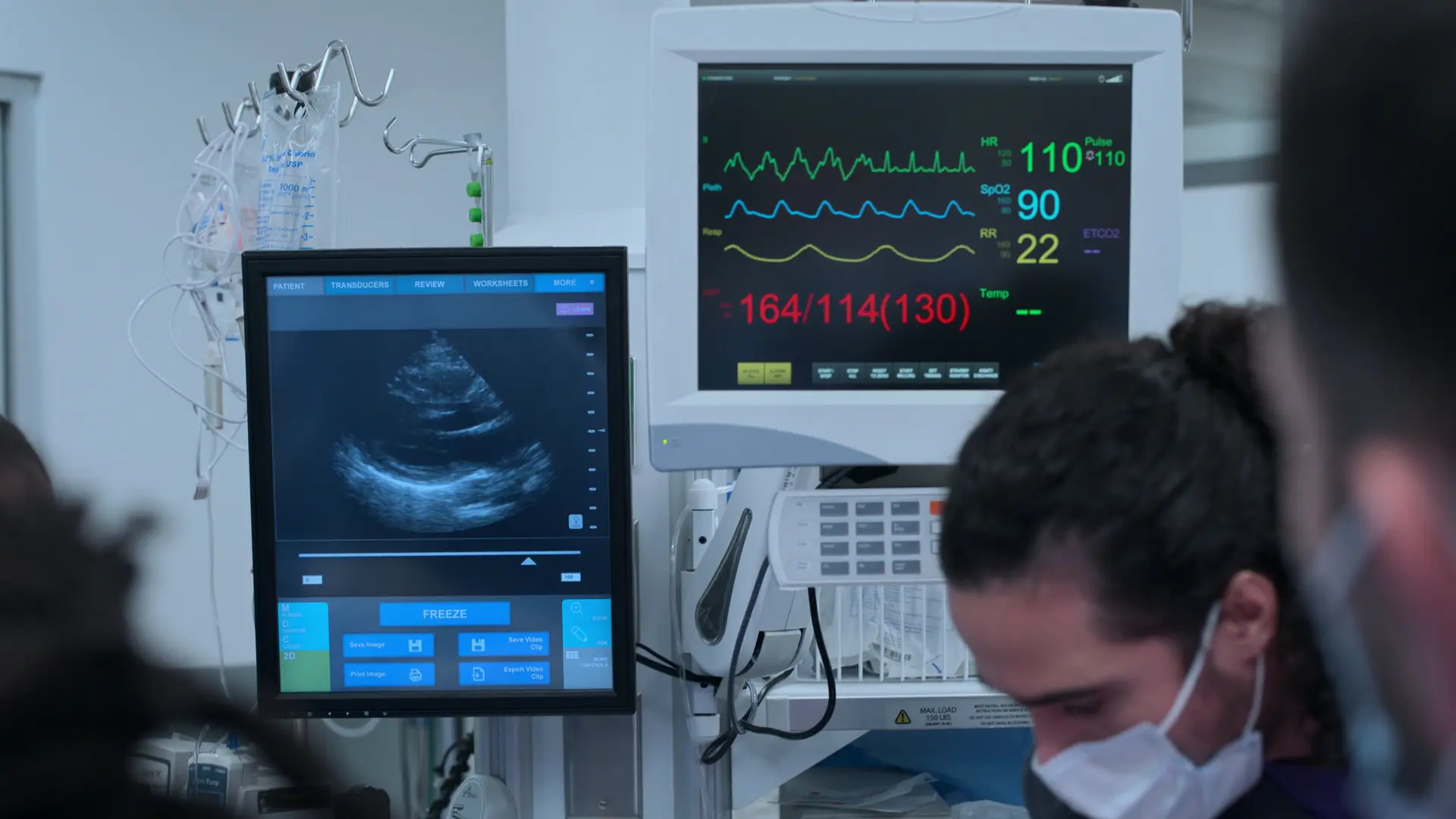
重症妊娠高血圧腎症(妊娠後期の重症高血圧、頭痛、視覚異常、圧痕浮腫)の典型的なプレゼンテーションである。子癇発作や脳卒中のリスクが極めて高い。
診断学および所見
- 病院前バイタルサイン評価
所見:
- 10/10の頭痛、霧視、著明な圧痕浮腫、著明な高血圧
介入
- 病院前でのフェンタニル投与(頭痛の緩和に無効)
⮑ 転帰および再評価
症状はフェンタニルに不応である。重症妊娠高血圧腎症の即時管理に向けてEDに警告を発した。
臨床画像
初期評価および安定化
患者のED到着
+2
初期評価および安定化
患者のED到着
医学的意志決定 (MDM)
最優先事項は、脳卒中予防のための血圧コントロールと、痙攣予防のための硫酸マグネシウム投与である。母体の状態に対する胎児の忍容性を確認するため、胎児モニタリングが不可欠である。
診断学および所見
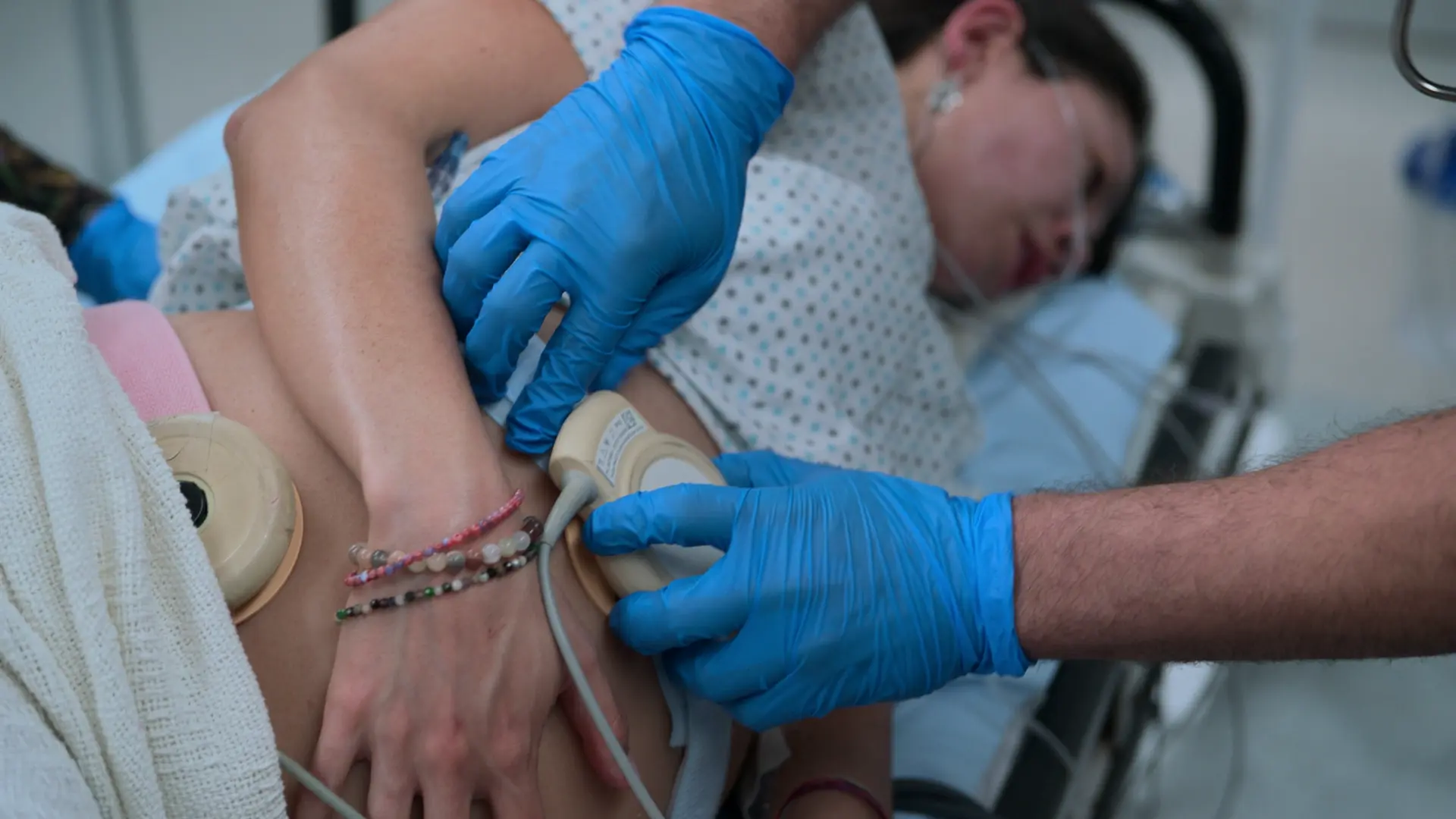
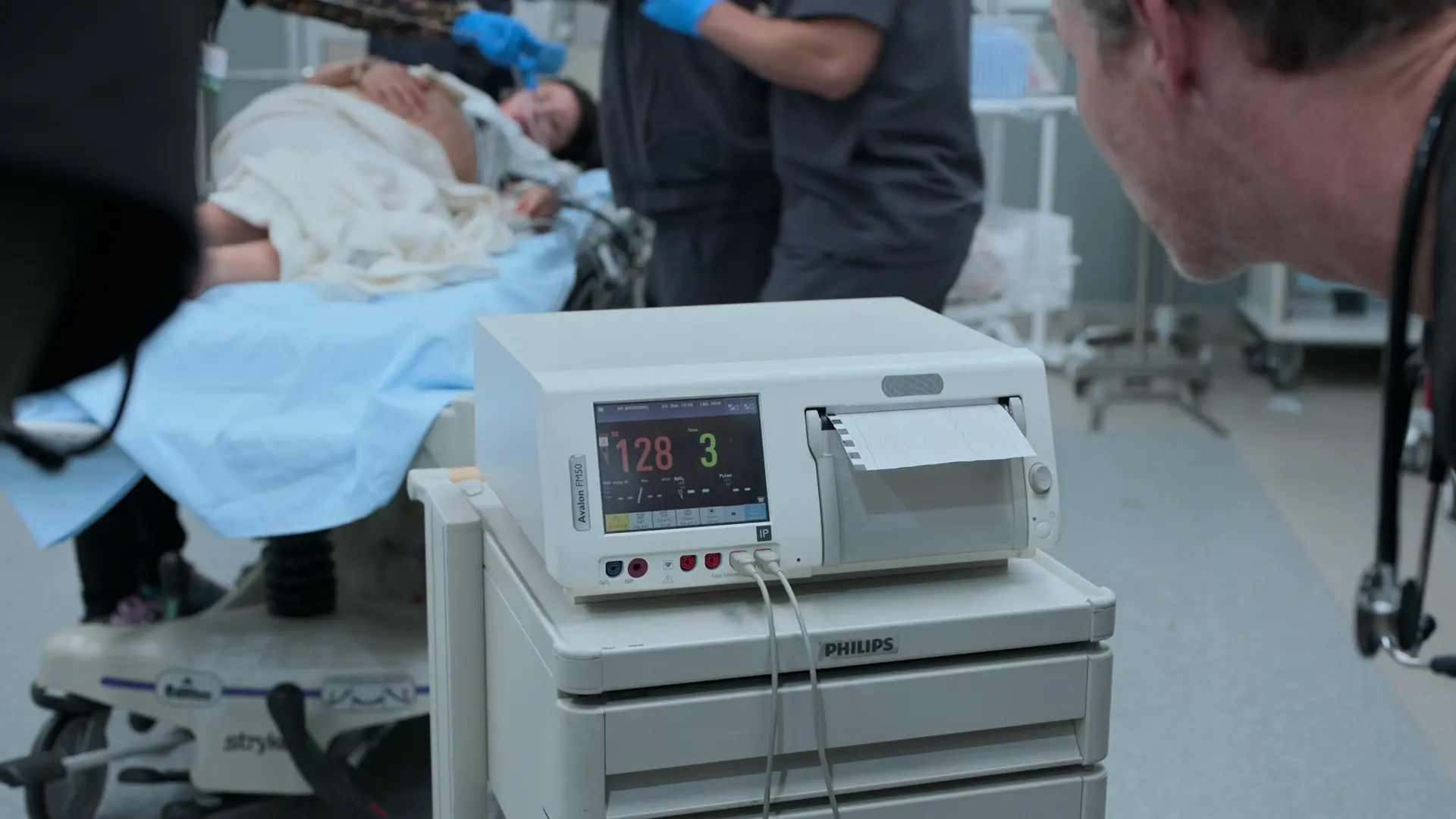
- 胎児心拍数陣痛図(CTG)
所見:
- 胎児HR 128(安心できる所見、正常範囲110〜160)
介入
- 硫酸マグネシウム 6g 静注ボラス
- ラベタロール 20mg 2分間かけて静注
⮑ 転帰および再評価
患者は医学的説明を拒絶し、頭痛の緩和のみを要求している。血圧が依然として危険な水準にあるため、再評価が必要である。
臨床画像
再評価およびベッドサイド超音波検査
持続する10/10の頭痛
+1
再評価およびベッドサイド超音波検査
持続する10/10の頭痛
医学的意志決定 (MDM)
妊婦健診の歴がないため、正確な在胎週数が不明である。重症妊娠高血圧腎症の根治的治療は即時分娩であるため、ベッドサイド超音波検査により妊娠週数を評価し、即時分娩の適応(胎児の生存可能性)を確認する必要がある。
診断学および所見
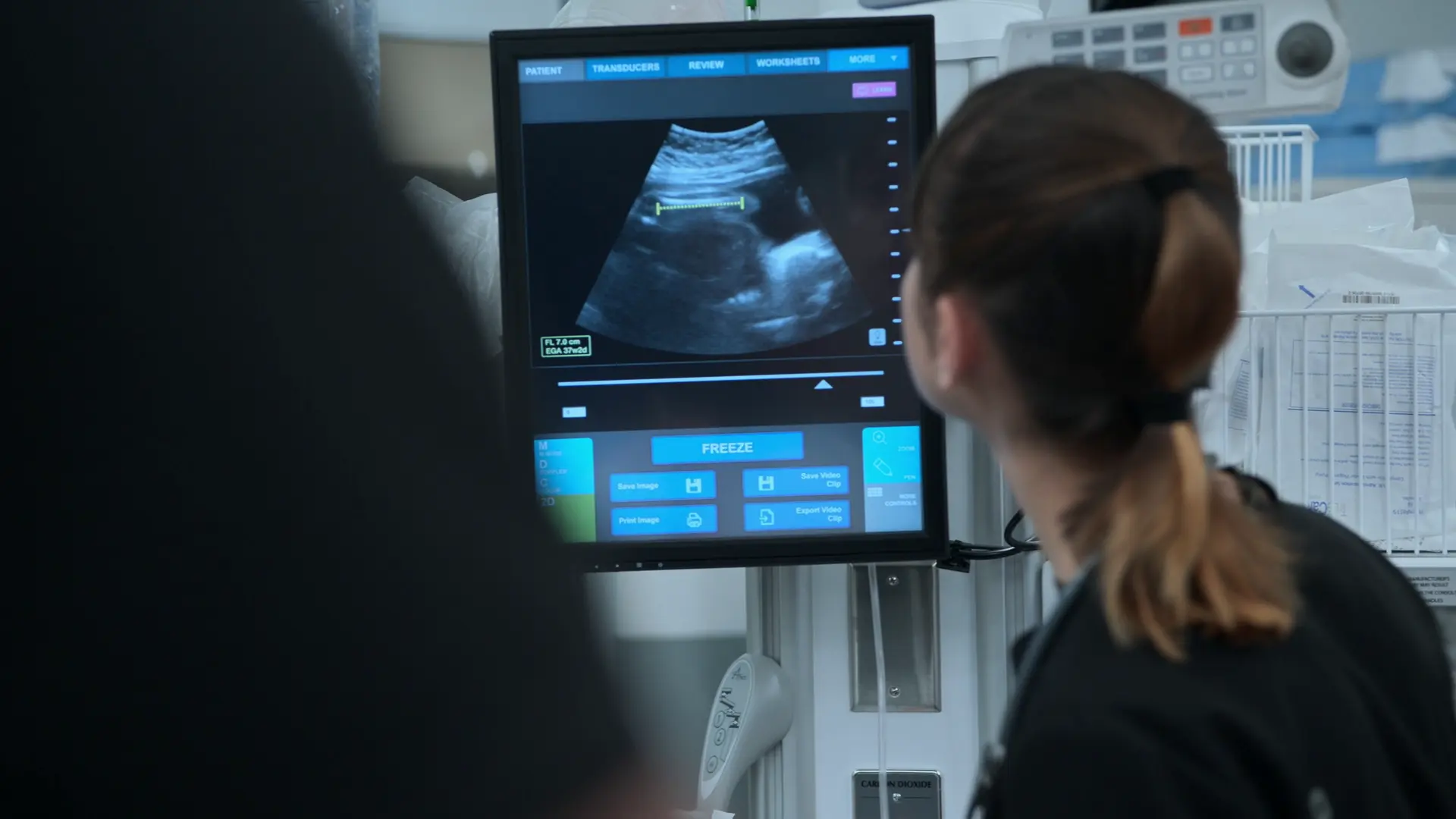
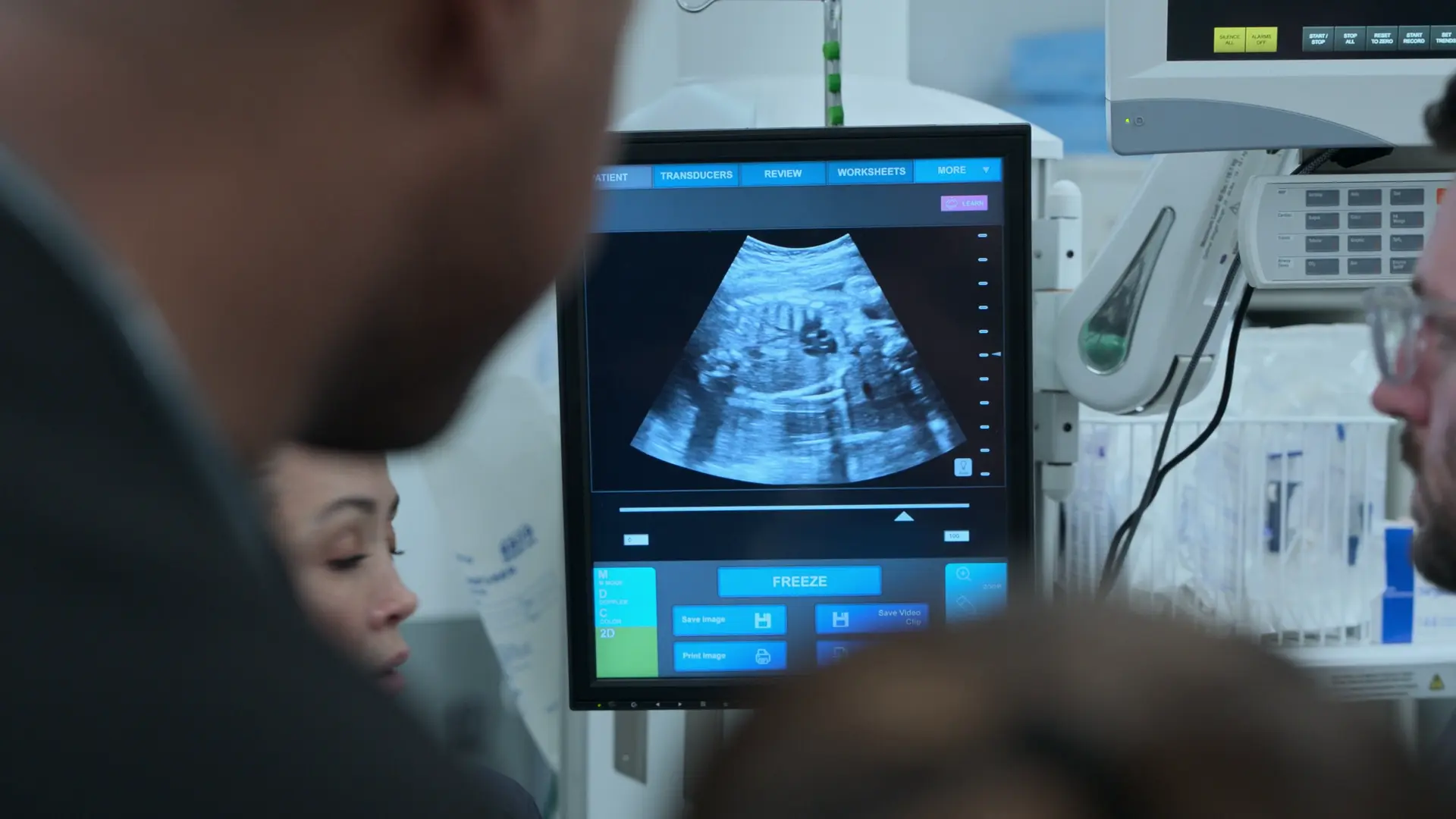
- ベッドサイド産科超音波検査
所見:
- 大腿骨長(FL)7cm、妊娠約37週に相当
介入
- フェンタニル 50mcg 静注
- 追加のラベタロール 40mg 静注
⮑ 転帰および再評価
リスク(痙攣、出血、母体・胎児死亡)を説明したにもかかわらず、患者は陣痛誘発を拒否している。
臨床画像
臨床的悪化および痙攣発作
検査結果の判明。患者が強直間代発�作を発症
+2
臨床的悪化および痙攣発作
検査結果の判明。患者が強直間代発�作を発症
医学的意志決定 (MDM)
診断が妊娠高血圧腎症から子癇に格上げされた。採血結果からHELLP症候群が確定した。痙攣発作により、母体の低酸素血症および胎児徐脈が引き起こされている。ベンゾジアゼピン系薬剤および二次抗てんかん薬を使用して、痙攣を即座に停止させる必要がある。
診断学および所見
- STAT採血(CBC, CMP)
所見:
- ヘモグロビン 7.5 g/dL
- 血小板 40,000 /mcL
- 肝酵素上昇(HELLP症候群)
介入
- ジアゼパム 10mg 静注(x2)
- ケプラ(レベチラセタム)4g 静注
- 硫酸マグネシウム 2g/hrで持続静注
- 非再呼吸式マスクによる酸素15L投与
⮑ 転帰および再評価
痙攣活動が持続している。胎児心拍数は危険なレベル(約90bpm)まで低下している。母体のSpO2は88%に低下している。気管挿管の適応である。
臨床画像

気道管理および難治性痙攣発作
低酸素血症および持続するてんかん重積状態
+3
気道管理および難治性痙攣発作
低酸素血症および持続するてんかん重積状態
医学的意志決定 (MDM)
気道保護のため迅速導入気管挿管(RSI)が必要である。GABA作動性の抗てんかん作用を持つプロポフォールが選択された。ロクロニウムではなくスキサメトニウム(サクシニルコリン)が選択された理由は、運動機能の急速な回復を可能にし、チームがEEGを通じて持続する非痙攣性発作を特定できるようにするためである。大動脈下大静脈圧迫を防ぎ、母体と胎児の血行動態を最適化するため、左方子宮転位(LUD)が実施された。
診断学および所見
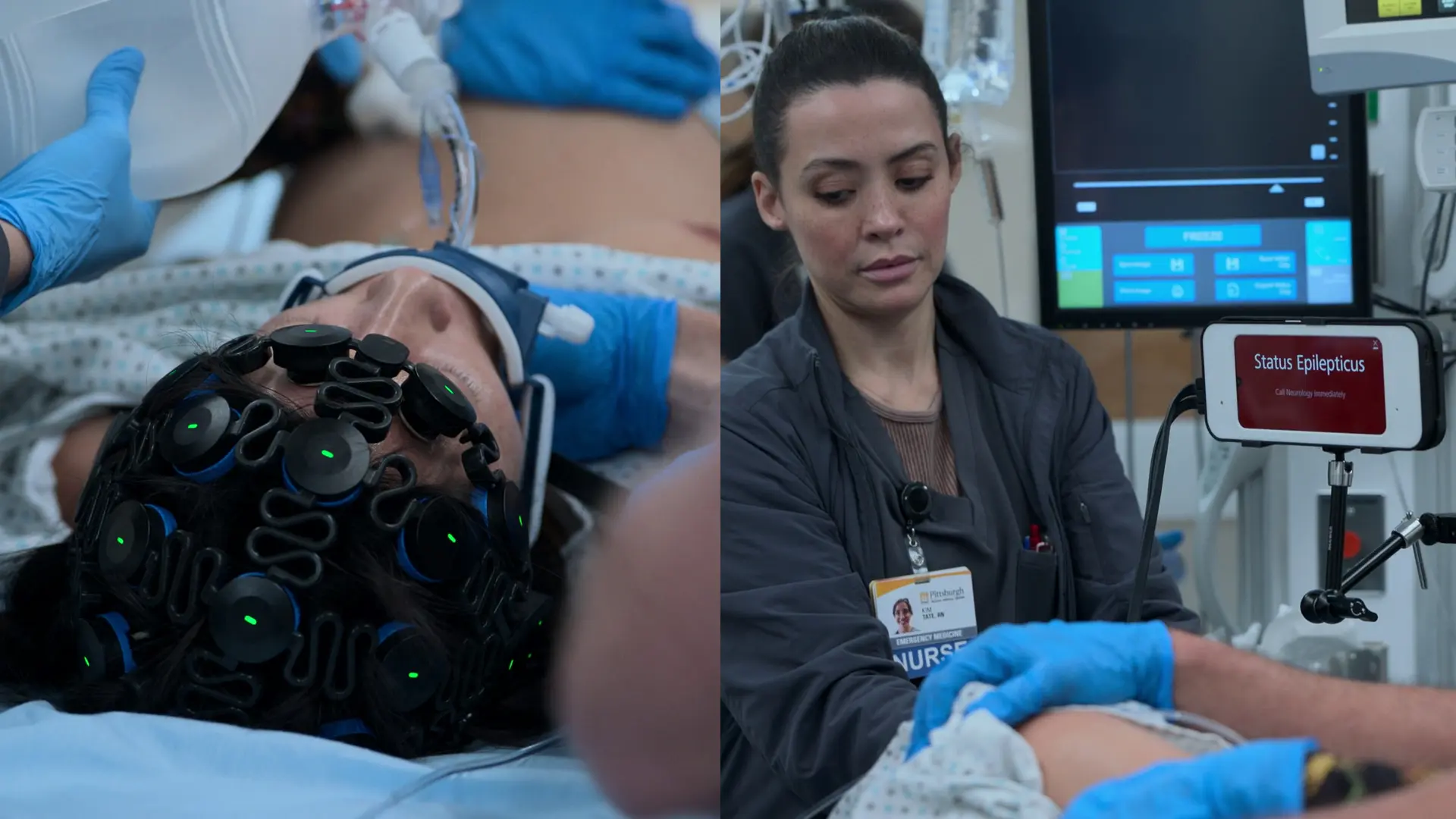
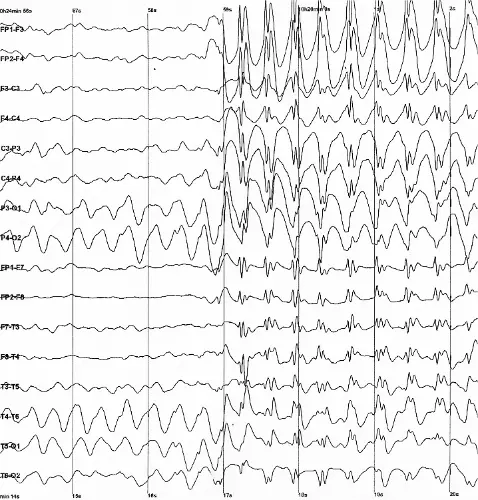
- 持続脳波(EEG)モニタリング
所見:
- 筋弛緩にもかかわらず、持続する非痙攣性てんかん重積状態をEEGが確認
介入
- プロポフォール 120mg 静注
- スキサメトニウム 60mg 静注
- 気管挿管
- 左方子宮転位(用手)
- 難治性重積状態に対するケタミン 100mg 静注
- O型Rhマイナス赤血球輸血(急速輸液装置使用)
- デカドロン(デキサメタゾ��ン)10mg 静注
⮑ 転帰および再評価
気管挿管は成功した。EEG上で痙攣は持続している。HELLP症候群による貧血のため輸血が開始された。胎児心拍数は一時的に104bpmまで改善した。
臨床画像
母体の心停止および蘇生的子宮切開
心室細動(V-Fib)のモニターアラーム
+4
母体の心停止および蘇生的子宮切開
心室細動(V-Fib)のモニターアラーム
医学的意志決定 (MDM)
妊娠後期の母体心停止は、死戦期帝王切開(蘇生的子宮切開)の「4分間ルール」のトリガーとなる。大動脈下大静脈の圧迫を解除し、心臓への静脈還流を最大30%増加させるため、胎児の娩出は母体にとって究極の蘇生手技である。重度の血小板減少症であっても、迅速に切開しなければならない。
診断学および所見
- 心拍律チェック(V-Fib)
所見:
- 心室細動
- 胎児の骨盤位(逆子)
介入
- 質の高いCPR
- 200Jでの除細動(x2)
- アドレナリン 1mg 静注
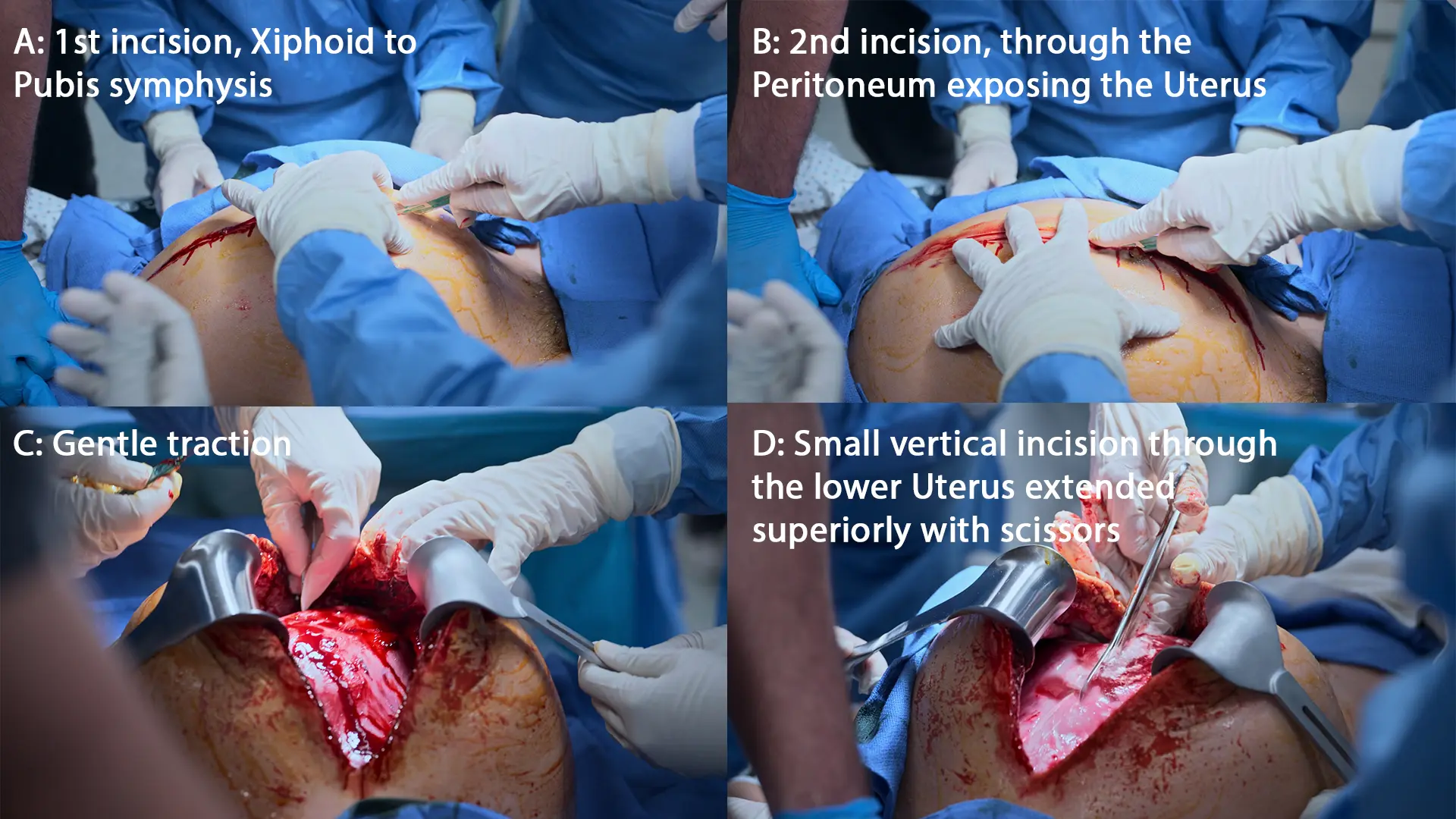
- 蘇生的子宮切開(剣状突起から恥骨までの正中縦切開)
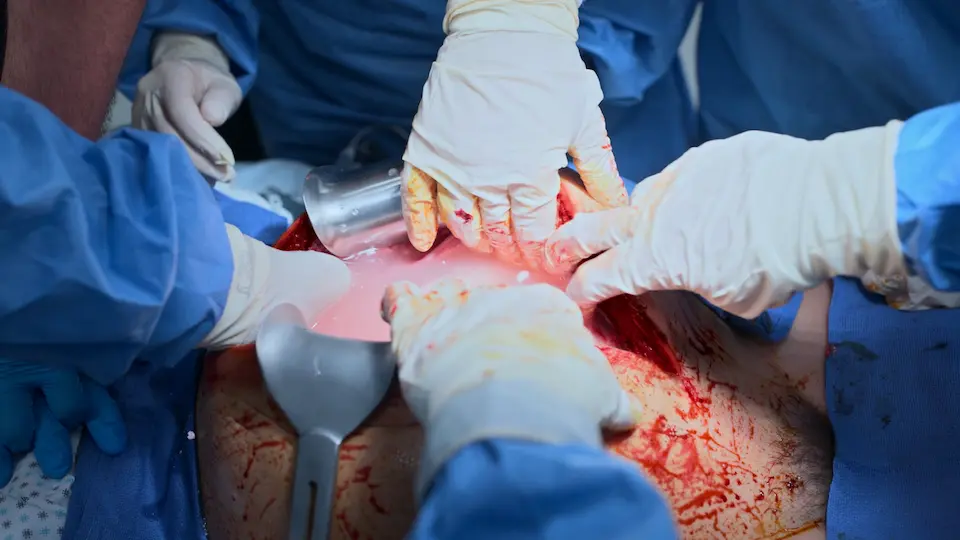
- 胎児娩出
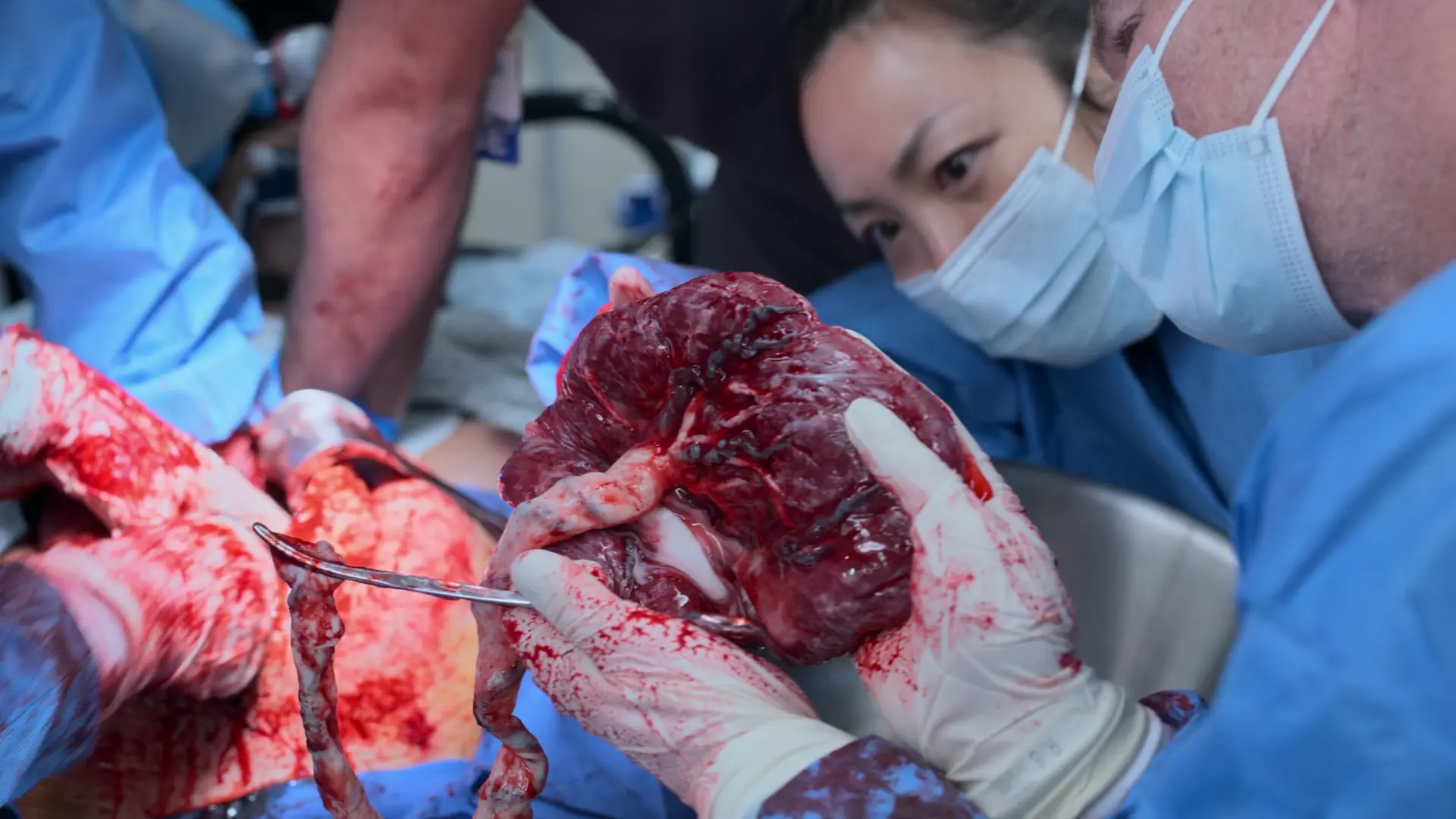
- 胎盤娩出
- ピトシン(オキシトシン)10単位 静注および子宮輪状マッサージ
⮑ 転帰および再評価
乳児の娩出は成功した。母体は心停止状態が続いており、V-FibからPEA(無脈性電気活動)に移行している。
臨床画像
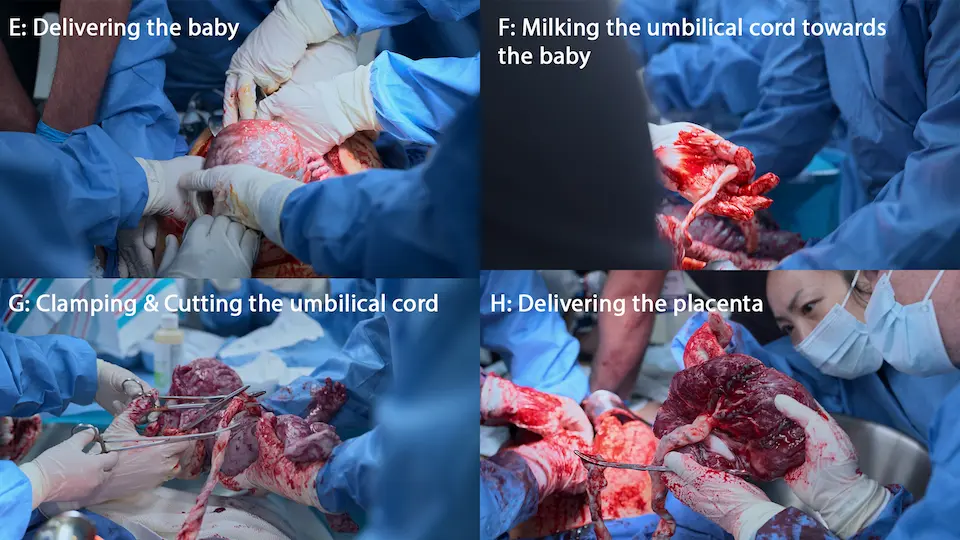
新生児蘇生および進行中の母体ACLS
状態の悪い無呼吸の新生児の娩出
+1
新生児蘇生および進行中の母体ACLS
状態の悪い無呼吸の新生児の娩出
医学的意志決定 (MDM)
新生児は無呼吸かつ徐脈(HR < 100 bpm)である。直ちなる刺激、吸引、および陽圧換気(PPV)が必要である。新生児のパルスオキシメーターの目標値は徐々に上昇するものであり、生後1分でSpO2が60%台であることは生理学的に正常であり、SpO2のみに基づいて即時挿管を行う必要は回避される。一方、母体のACLSは中断することなく継続しなければならない。
診断学および所見
- 新生児アプガースコア評価(1分および5分)
- 母体の心拍律および脈拍チェック
所見:
- 新生児1分アプガースコア:5(皮膚色0、心拍数2、反射・筋緊張・呼吸 各1)
- 母体V-Fibの持続
介入
- 新生児吸引(デリー・トラップ)および吹き流し酸素 / バッグバルブマスク換気
- 母体除細動
- 母体胸骨圧迫の再開
⮑ 転帰および再評価
新生児のHRは上昇し始める。母体のV-Fibは次の脈拍チェックで別のリズムに移行した。
臨床画像

心拍律チェックおよび出血制御
スケジュールされたACLSの心拍律チェック;持続する大量の子宮出血
+2
心拍律チェックおよび出血制御
スケジュールされたACLSの心拍律チェック;持続する大量の子宮出血
医学的意志決定 (MDM)
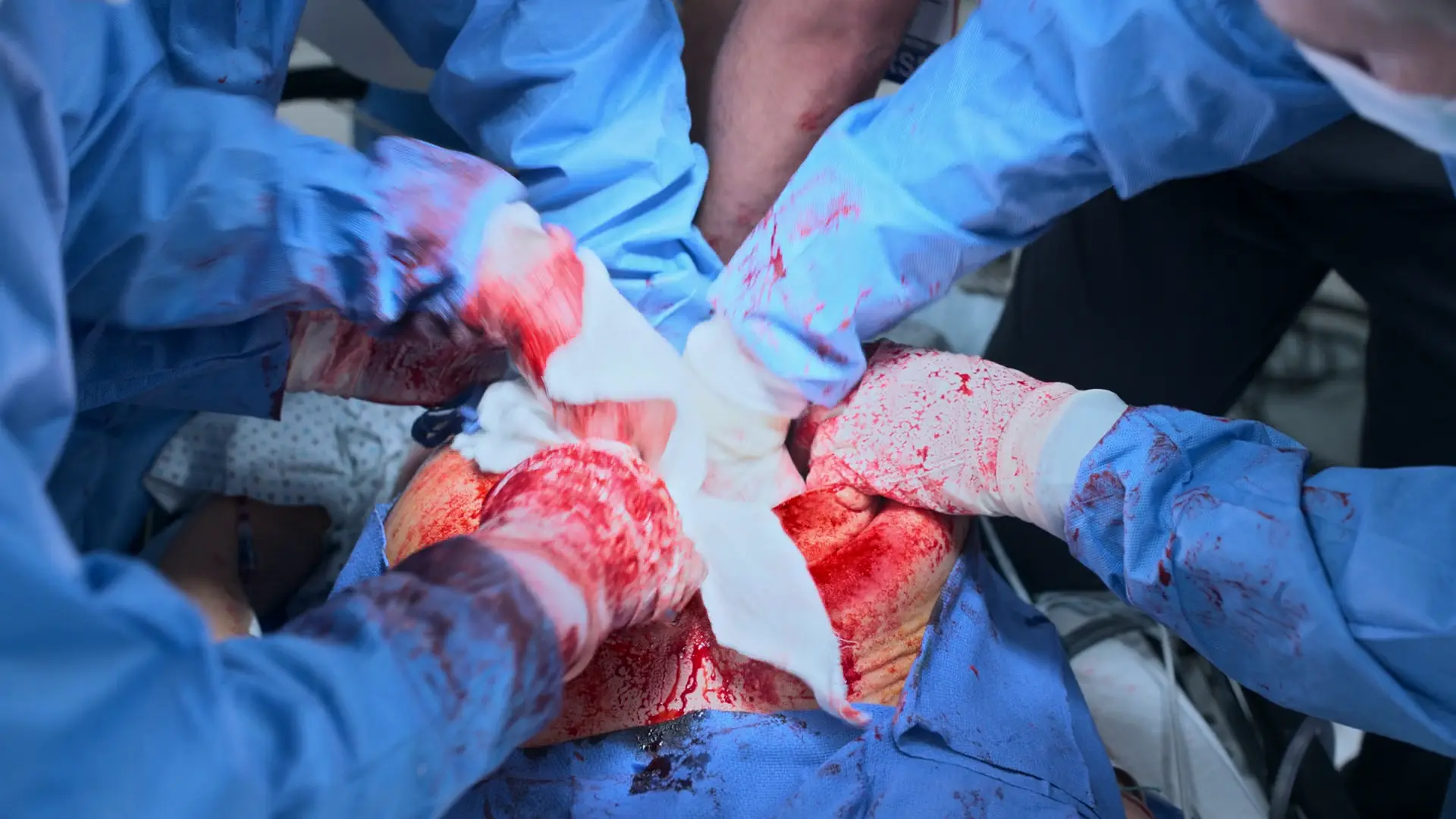
モニターには整った洞調律が表示されているが、頸動脈の脈拍は触知できず、無脈性電気活動(PEA)が示唆される。CPRを直ちに再開しなければならない。主要な可逆的原因(H's and T'sの「H」)は、HELLP症候群の凝固異常および外科的切開に続発する深刻な循環血液量減少である。自己心拍再開(ROSC)を達成するためには、血管内血液量を回復させるための即時かつ積極的な物理的止血(開腹術用パッドのパッキング)と大量輸血の継��続が必要である。
診断学および所見
- 心拍律および脈拍チェック
所見:
- 整った電気的リズム(洞調律)
- 頸動脈の脈拍消失(PEA)
- 大量の持続する子宮出血
介入
- 胸骨圧迫の再開
- 未交差血2単位の追加輸血
- 直接圧迫止血のため開いた子宮に開腹術用パッド(lap pads)をパッキング
⮑ 転帰および再評価
PEAが持続している。大量輸血プロトコルによる体液喪失の補填が追いつくまでCPRが継続される。子宮出血は直接圧迫により管理されている。
臨床画像
母体のROSCおよび新生児の安定化
その後の脈拍チェックおよび5分後の新生児アプガースコア評価
母体のROSCおよび新生児の安定化
その後の脈拍チェックおよび5分後の新生児アプガースコア評価
医学的意志決定 (MDM)
積極的な輸液・輸血による容量負荷(合計6単位)と子宮パッキングにより、母体の心血管系は灌流可能な脈拍を生み出すのに十分な前負荷を得ており、ROSCが達成された。新生児は吸引とPPVに良好に反応し、心拍数と筋緊張が改善しているため、現在のところこれ以上の侵襲的な気道管理は不要である。母子ともに、確定的な転棟が可能な程度に安定している。
診断学および所見
- 母体の脈拍および心拍律チェック
- 母体のヘモグロビン再評価
- 新生児の5分アプガースコア評価
所見:
- 母体:微弱だが触知可能な頸動脈拍動、洞調律
- 母体:ヘモグロビンが9 g/dLまで上昇
- 母体:EEGにて痙攣活動なし
- 新生児:5分アプガースコア 8(5分時点での正常SpO2は80%)
介入
- CPRの中止
- 血圧計カフのサイクル測定
- 手術室(母体)およびNICU(新生児)への転送プロトコル開始
⮑ 転帰および再評価
母体のROSCは維持されている。出血はじわじわと滲む程度(ooze)まで遅くなっている。新生児のHRは132bpmまで正常化している。大成功である。
診断および転帰
診断の推移
- [病院前]重症妊娠高血圧腎症
- [ED外傷室]子癇
- [ED外傷室]HELLP症候群(溶血、肝酵素上昇、血小板減少)
- [ED外傷室]難治性非痙攣性てんかん重積状態
- [ED外傷室]母体心停止(V-Fib / PEA)
現在の転帰
母体の自己心拍再開(ROSC)を達成。患者は産科とともに手術室へ転室した。新生児は無事に蘇生され、NICUへ転室した。
症例分析 (Casebook Analysis)
エピソードの背景
本症例は、医学的管理を全く受けていない「ワイルド・プレグナンシー(自然妊娠・無介助分娩希望)」の極度の危険性を浮き彫りにしている。救急医療において最もハイリスクかつ一刻を争う手技の一つである死戦期帝王切開(蘇生的子宮切開)を、人員不足や内部の人間関係の摩擦に悩まされるEDチームが完璧に遂行しなければならない状況へと追い込む。これはEDチームにとって、勝利と団結の瞬間となっている。
指導医のレビュー
医学的正確性
このエピソードは驚異的な医学的正確性を示している。てんかん重積状態の患者に対するRSIにおいて、ロクロニウムではなくスキサメトニウムを選択する論理は、ここでは非常に高度で実践的なクリニカル・パールとして正確に描かれている。CPR中の左方子宮転位(LUD)の実施も正しい。難治性てんかん重積状態に対するケタミンの使用は、現代の進歩的な集中治療ガイドラインを反映している。アプガースコアに関する議論では、新生児のSpO2が90%以上に達するまでに通常最大10分�かかることが正確に指摘されている。
合併症とヒューマンエラー
- TV的演出と時間経過:劇中では蘇生的子宮切開に「36秒」かかったとされている。最初の切開と娩出は非常に迅速(通常は1分以内を目標とする)に行われる可能性があるものの、血小板数40,000の状態で止血を達成し、即座の破滅的な失血死を免れてこの処置を乗り切るという描写は、多分にドラマ化されたものである。
- 母体ROSCのタイムライン:重症HELLP症候群を背景とした大規模な開腹手術により活動性出血を起こしている最中、娩出直後に持続的な母体ROSCをほぼ即座に得ることは、現実には極めてまれな最良のシナリオである。
クリニカルパール (教育的要点)
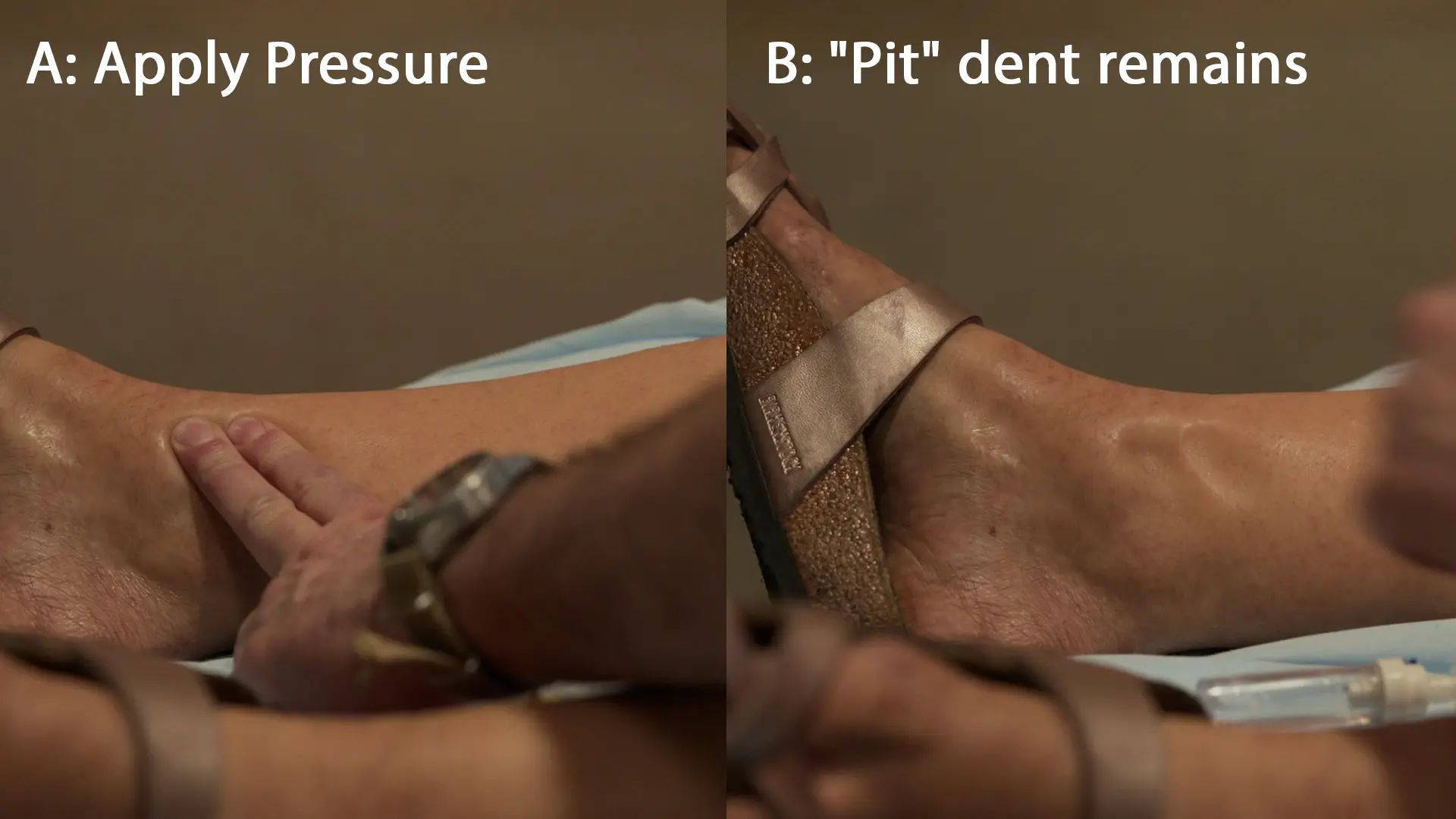
妊娠高血圧腎症における浮腫の病態生理:妊娠高血圧腎症は、母体の広範な内皮機能障害を誘発し、毛細血管透過性の亢進につながる。尿中へのタンパク質漏出(血清浸透圧の低下を招く)と相まって、体液が間質コンパートメントへサードスペース移行する。身体診察時に圧をかけると、間質液が物理的に排除され、典型的な「圧痕(pit)」が残り、体液が戻るにつれてゆっくりと元に戻る。
胎児心拍数陣痛図(CTG)は2つのトランスデューサーを使用する。1つは子宮底に配置して陣痛の頻度を測定する陣痛計であり、もう1つは胎児の背中付近の下部に配置して胎児心拍数を連続的にモニタリングする超音波トランスデューサーである。妊娠子宮による下大静脈の圧迫を防ぎ、心臓への静脈還流と最適な胎盤血流を確保するため、母体はわずかに側臥位(左方子宮転位)をとらせる。
「ワイルド・プレグナンシー」の危険性:医学的介入のない「フリーバース(無介助分娩)」を望む患者の要求は、妊娠高血圧腎症などの状態に対する重要なスクリーニングを無視するものである。Abbot医師は、歴史的に未介助での出産による乳児死亡率が約30%であったと正確に言及している。現代の衛生状態と栄養状態はベースラインの生存率を向上させたが、今日でも妊婦健診を受けない妊婦は、妊娠に関連する母体死亡リスクが3〜4倍高く、死産、新生児死亡、および子癇やHELLP症候群などの重篤な罹患リスクが著しく高い。
HELLP症候群:溶血(Hemolysis)、肝酵素上昇(Elevated Liver enzymes)、および血小板減少(Low Platelets)は、妊娠高血圧腎症の重篤で生命を脅かす合併症を特徴づける。微小血管障害性内皮損傷および微小血管血栓症によって引き起こされ、急速な血小板消費および肝虚血をもたらす。胎児の娩出が唯一の根治的治療である。EDでは、自然出血に対する極度の警戒、痙攣予防(硫酸マグネシウム)、厳密な血圧コントロール、および外科的介入が必要な場合の大量輸血プロトコルの準備が求められる。
妊娠高血圧腎症から子癇への移行:重症妊娠高血圧腎症を子癇に格上げする決定的なイベントは、新規の全般性強直間代発作の発生である。この移行は、重度の脳血管攣縮、内皮機能障害、および脳浮腫をもたらす血液脳関門の破綻によって促進される。重度で執拗な頭痛および視覚障害(本患者に見られるような)は、切迫子癇の典型的な警告サインである。静脈内硫酸マグネシウムは痙攣閾値を上げ、この移行を防ぐための第一選択薬であるが、ブレイクスルー発作には、直ちなる気道確保、二次抗てんかん薬の投与、および根治的治療としての迅速な胎児娩出が必要である。
てんかん重積状態におけるRSIの薬理学:痙攣している患者に対して迅速導入気管挿管(RSI)を行う場合、薬剤の選択は極めて重要である。Abbot医師は、エトミデートとロクロニウムではなく、プロポフォールとスキサメトニウム(サクシニルコリン)を正確に選択している。プロポフォールはGABA受容体アゴニスト作用を介して内因性の抗痙攣特性を提供し、脳内の電気的��嵐を終息させるのに役立つ。スキサメトニウムは短時間作用型の筋弛緩薬(約5〜10分)である。ロクロニウムのような長時間作用型薬剤ではなくこれを使用することで、運動性痙攣活動の長期的なマスキングを防ぎ、ブロックが切れた後に非痙攣性てんかん重積状態を確認するための臨床的神経学的診察をチームが迅速に行うことが可能になる。
子癇における難治性てんかん重積状態:てんかん重積状態(SE)は、5分以上持続する痙攣活動、またはベースラインへの回復を伴わない反復する発作と定義される。EEG上では、典型的には持続性で高振幅の「棘徐波」放電として現れる。棘波は同期的な神経細胞の脱分極を表し、徐波はその後の抑制を表す。典型的な子癇発作は通常短時間で自己限定的であるが、本患者は非痙攣性てんかん重積状態に進行した(筋弛緩後のEEGで確認)。これは重度の脳浮腫および虚血を示す生命を脅かす産科的緊急事態である。胎盤を取り除くことが根本的なカスケードを止める唯一の確実な方法であるため、標準的なマグネシウム療法から強力な麻酔薬(ケタミンやプロポフォールなど)への即時エスカレーションと、緊急の胎児娩出が義務付けられる。
4分間ルール:生存可能な胎児(妊娠24週以降)を伴う母体心停止において、4分以内にROSCが達成されない場合、5分目までに胎児を娩出するために蘇生的子宮切開を開始しなければならない。これは主に、大動脈下大静脈の圧迫を解除するための母体に対する蘇生処置である。
蘇生的子宮切開と死戦期帝王切開の比較:現代の救急医療と産科学では、「��死戦期帝王切開(perimortem C-section)」という用語から「蘇生的子宮切開(resuscitative hysterotomy)」へと移行しつつある。古い用語は、母体の死亡が確実になった後の胎児救命のみを目的とした最後の手段であるかのように誤って暗示していた。新しい用語は、この手技が母体に対する重要かつ積極的な蘇生介入であることを正確に位置づけている。妊娠子宮を空にすることで、直ちに大動脈下大静脈の圧迫が解除され、心臓への静脈還流が劇的に増加し、CPRの有効性が向上して、母体の自己心拍再開(ROSC)の可能性が最大化される。
左方子宮転位(LUD):母体のCPR中、子宮の用手的な左方移動(または患者を左側へ15〜30度傾けること)は、下大静脈への圧迫を和らげ、静脈還流を最適化するために極めて重要である。
新生児の目標酸素化:新生児は出生直後、生来的に酸素飽和度が低い。生後1分でSpO2が60%台であることは生理学的に正常とみなされており、過剰な酸素投与は避けるべきである。
新生児蘇生アルゴリズム(HR < 100 bpm):NRP(新生児蘇生法)ガイドラインによれば、新たに出生した乳児が無呼吸、あえぎ呼吸、または心拍数100bpm未満の場合、即時介入が必要である。最初のステップは、気道の位置(「スニッフィング」ポジション)を整えながら、乳児を保温、乾燥、刺激することである。分泌物が存在する場合は、バルブシリンジや吸引カテーテルを用いて気道をクリアにしなければならない。重要なルールは「鼻より先に口(M before N)」を吸引することである。先に鼻を吸引すると反射的なあえぎ(gasp)を誘発し、��新生児が口腔内分泌物を誤嚥する原因となる。初期の刺激と気道確保後も心拍数が100bpm未満にとどまる場合、医療者は直ちにバッグバルブマスクによる陽圧換気(PPV)を40〜60回/分の速度で開始しなければならない。これは新生児蘇生において最も重要かつ効果的なステップである。


