現病歴 (HPI)
オーランド・ディアスは糖尿病性ケトアシドーシス(DKA)で入院していた患者である。副業の給与を失う経済的余裕がないため、医学的勧告に反して無断離院(AMA)した。退院直後、作業現場で約6メートル(20フィート)の高さから転落した。無線に応答しなかったため同僚によって意識不明の状態で発見され、救急隊(EMS)によりED(救急部門)へ搬送された。
救急外来の経過
外傷初期評価
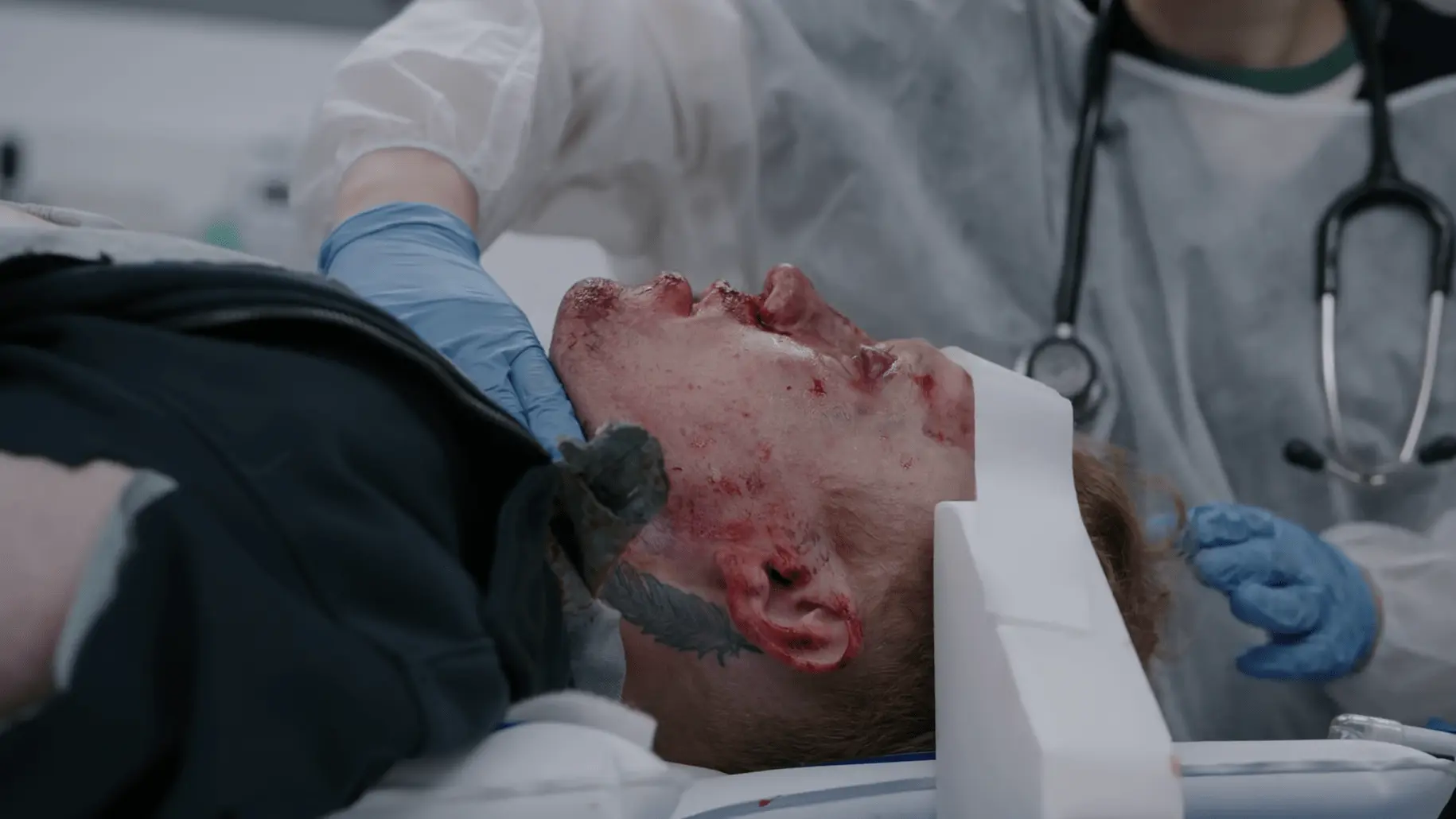
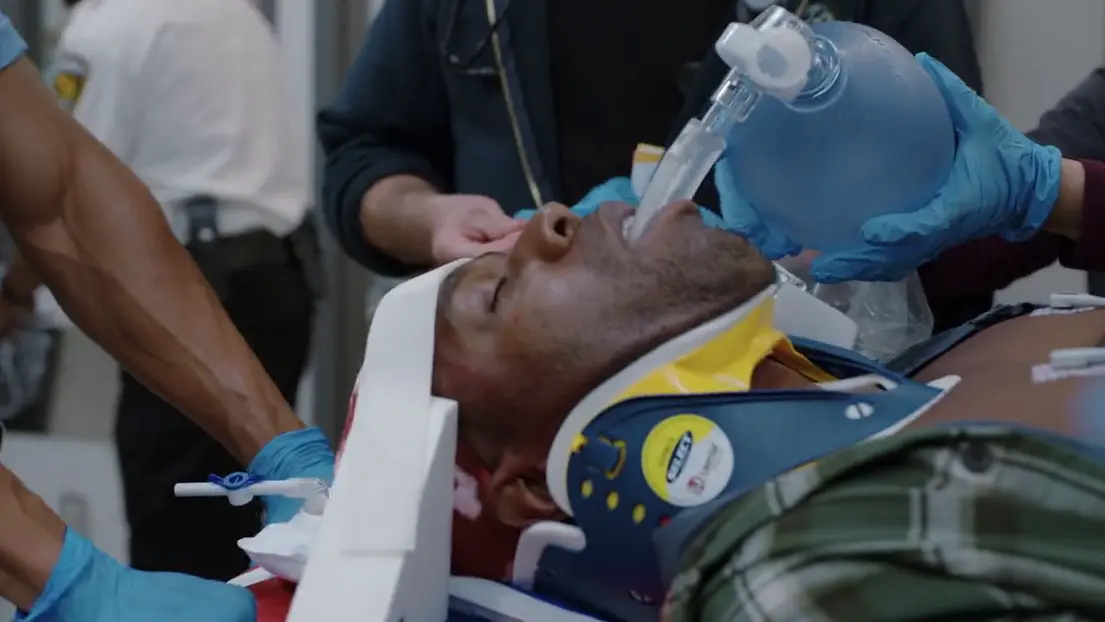
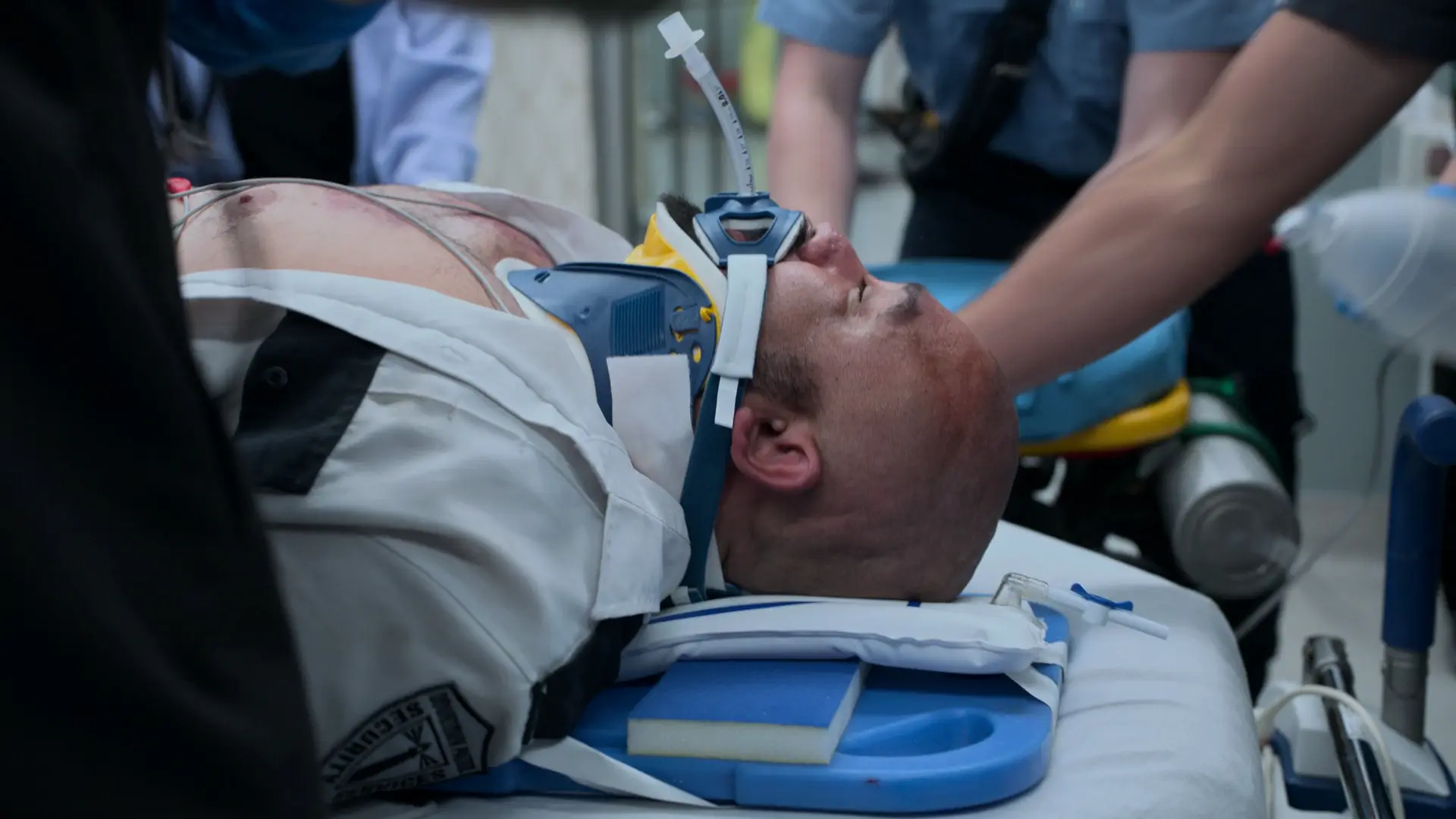
約6メートルの転落後のEMSによる患者搬送。
+1
外傷初期評価
約6メートルの転落後のEMSによる患者搬送。
医学的意志決定 (MDM)
患者は古典的なクッシング反射(高血圧および徐脈)を呈しており、危険な頭蓋内圧(ICP)亢進を示唆している。血性漿液が漏出する鼓膜破裂は、頭蓋底骨折を強く疑わせる。アニオンギャップが24から14に改善していることからDKAは軽快しつつあり、転落の原因��は糖尿病性昏睡ではなく、脱水や熱中症による失神、NSTEMI、または後方循環系脳梗塞である可能性が高い。最優先事項は気道確保と、非造影頭部CTの至急施行である。
診断学および所見
- 初期評価(プライマリーサーベイ)
- Chem-8(アニオンギャップ14、血糖値284、K+正常)
- 至急の頭部・頸椎・胸部・腹部・骨盤CT(パンスキャン)
所見:
- 両側呼吸音正常
- 骨盤安定
- 右脛腓骨の血腫
- 右前腕変形
- 左鼓膜破裂および血性漿液
介入
- 頸椎固定
- 気管挿管(到着前にEMSが施行)
⮑ 転帰および再評価
患者は依然として意識不明(GCS 3)であるが、CT室への搬送に耐えうる血行動態の安定性を保っている。
臨床画像

CT施行後の内科的管理
即時の神経集中治療的な内科的管理を要するCT画像結果の確認。
+1
CT施行後の内科的管理
即時の神経集中治療的な内科的管理を要するCT画像結果の確認。
医学的意志決定 (MDM)
CTでは外科的介入を要する出血(硬膜下または硬膜外血腫)は認められないが、脳室の消失・圧迫を伴うびまん性の脳浮腫が認められる。ICP亢進に対する内科的管理が必要である。外傷患者において、利尿作用による循環血液量減少および低血圧を回避するため、マンニトールではなく23%高張食塩水が選択された。重症頭部外傷に対する抗てんかん薬の予防投与は標準的治療である。
診断学および所見
- 全身CT(パンスキャン)の評価
所見:
- 硬膜下・硬膜外血腫なし
- 脳室圧迫を伴うびまん性脳浮腫
- 左肺挫傷
- 腹腔内出血なし
介入
- 中心静脈圧(CVP)ライン確保
- 動脈ライン確保
- けいれん予防としてケプラ(レベ��チラセタム)20 mg/kg 静注
- ICP低下のため23%高張食塩水(中心静脈ラインより50cc静注)
- 維持輸液としての乳酸リンゲル(LR)液
⮑ 転帰および再評価
高張食塩水の投与にもかかわらず、内科的管理のみでは不十分である。
臨床画像

ベッドサイドでの脳神経外科的処置
内科的管理によるICP低下が不十分であり、脳神経外科へコンサルトされた。
+2
ベッドサイドでの脳神経外科的処置
内科的管理によるICP低下が不十分であり、脳神経外科へコンサルトされた。
医学的意志決定 (MDM)
脳灌流圧(CPP = MAP - ICP)を最適化するため、ICPを物理的にドレナージしなければならない。生存予測の目標ICPは22 mmHg未満、罹患率低下のための目標CPPは60〜70 mmHgである。患者は著しく不安定であるため、手術室を待たずにベッドサイドで脳室ドレナージ(EVD)を留置する方針となった。平均動脈圧(MAP)を85に維持するため、ニカルジピンを持続静注でタイトレーションする。
診断学および所見
- 持続的観血的動脈圧測定(動脈ライン)
所見:
- 脳室穿刺時に著明なICPの上昇を確認
介入
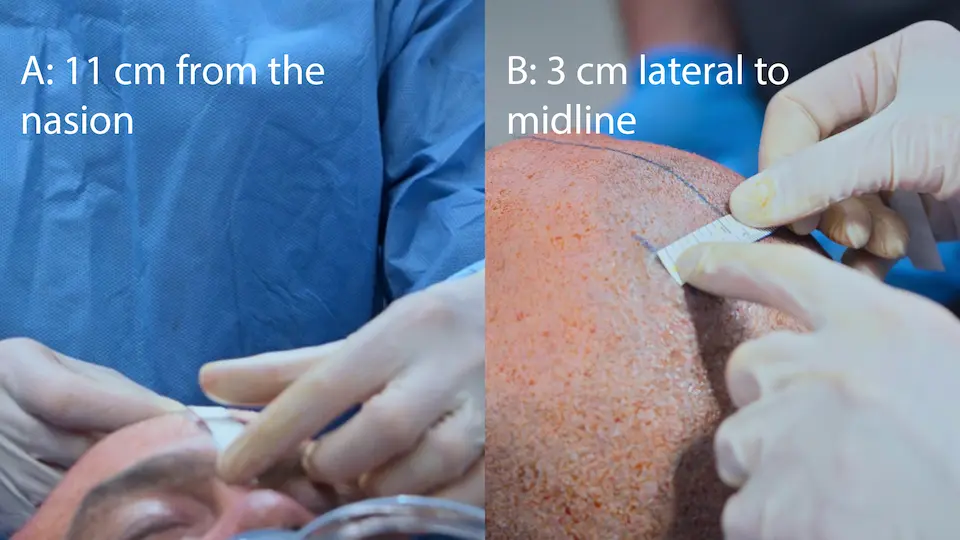
- コッヘル点(鼻根部から後方へ11cm、正中から外側へ3cm、内眼角を目標とする)からのベッドサイド脳室ドレナージ(EVD)留置
- MAP 85を目標としたニカルジピン持続静注
⮑ 転帰および再評価
EVDの留置に成功。髄液(CSF)がドレナージされた。血圧は直ちに190/88に改善し、心拍数は67となった。ICPモニターは耳珠の高さをゼロ点として較正された。
臨床画像
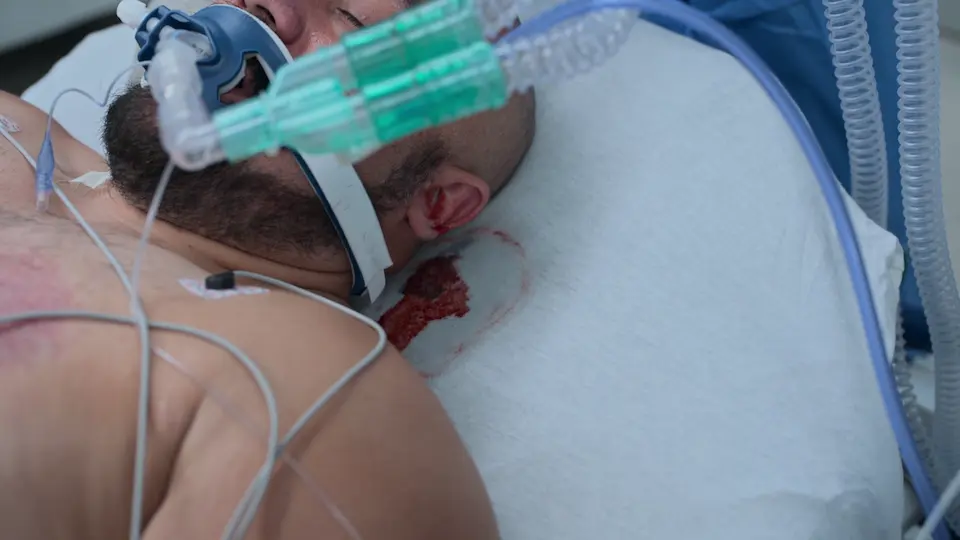
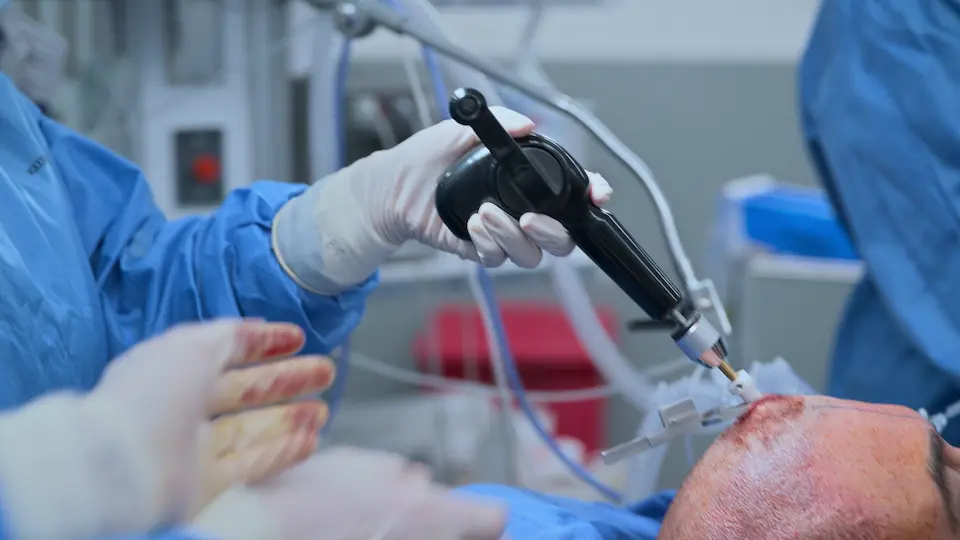
ベッドサイド脳室ドレナージ(EVD)留置術
頭蓋内圧を緊急に低下させるためのベッドサイドEVDの実施。
+7
ベッドサイド脳室ドレナージ(EVD)留置術
頭蓋内圧を緊急に低下させるためのベッドサイドEVDの実施。
医学的意志決定 (MDM)
体表の解剖学的ランドマーク(コッヘル点:鼻根部から後方へ11 cm、正中から外側へ3 cm)を用いることで、直接的な画像ガイドなしでも側脳室への直線的なアプローチが可能となる。ドリルには穿入を防ぐための安全ストッパーが備わっている。上衣細胞層を突破する際の「ポン」という抵抗の消失(ポップ感)が脳室への到達を示す。頭皮下を5 cm皮下トンネル化することで、逆行性の中枢神経系感染リスクを軽減する。
診断学および所見
- 切開前の動脈ラインのゼロ点較正
- 解剖学的ランドマーク(コッヘル点)の測定
所見:
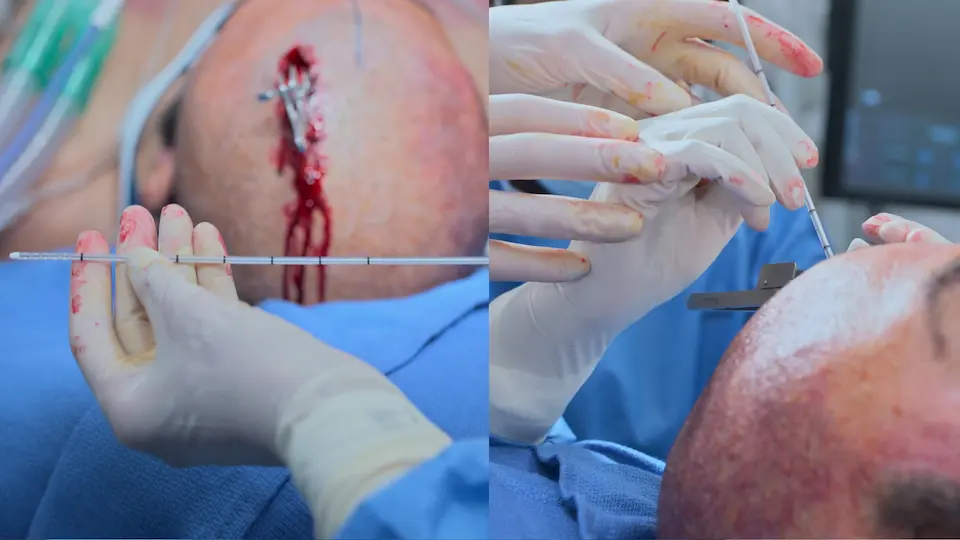
- 上衣細胞層を通過する際の「ポップ感」を確認
- 内筒(スタイレット)抜去時にCSFのドレナージ成功を確認
介入
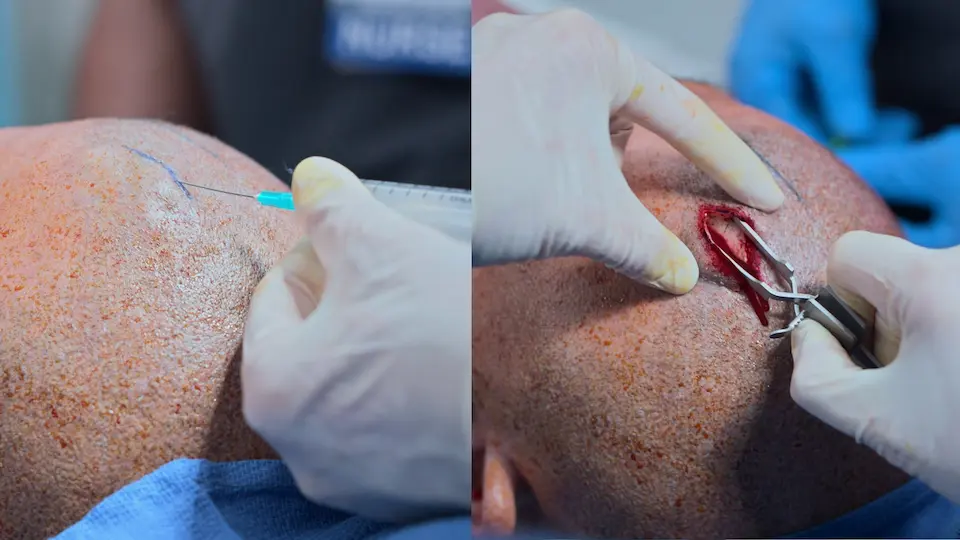
- コッヘル点での切開
- ハンドドリルによる頭蓋骨外板の貫通(4回転後、半回転ずつ)
- 頭蓋骨内板から5〜6cm脳室カテーテルを進め、側脳室へ挿入
- 感染予防のため、カテーテルを皮下に5cmトンネル化
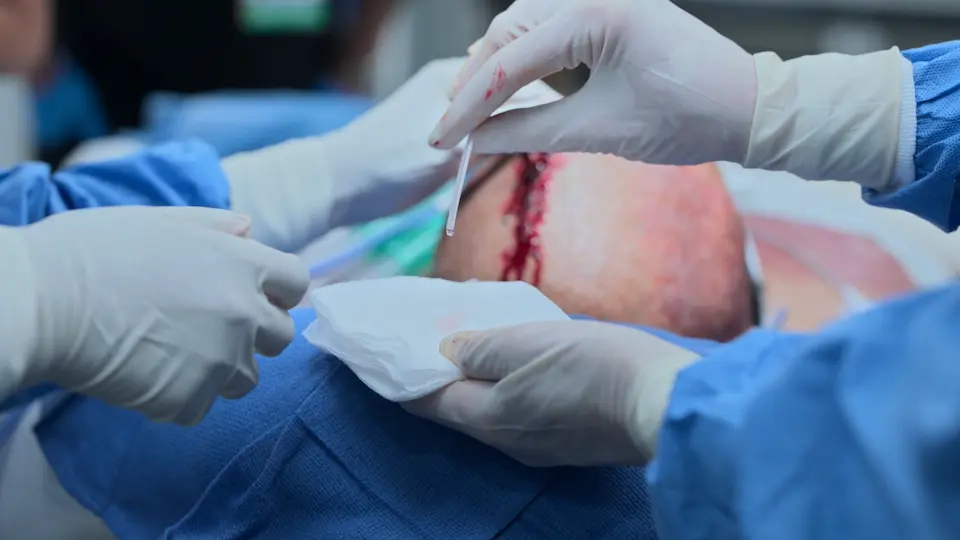
- 創部のステイプラー閉鎖
- EVDトランスデューサーを耳珠の高さでゼロ点較正
⮑ 転帰および再評価
EVDの留置に成功し、直ちにCSFが排出された。バイタルは急激に改善し、BPは204/98から190/88に低下、HRは67にわずかに上昇した。
臨床画像


状況確認および家族への病状説明
妻がEDに到着し、医師たちが予後に関する最新情報を提供する。
状況確認および家族への病状説明
妻がEDに到着し、医師たちが予後に関する最新情報を提供する。
医学的意志決定 (MDM)
患者は安定しているが昏睡状態である。EVDと浸透圧療法を要する重症TBIの場合、予後は極めて不良である。統計的に、このような患者の約3分の1は死亡し、50%は24時間体制のケアを要する長期的な重度障害に直面する。最終的な予後が完全に明らかになるには約2週間を要する。
診断学および所見
- 持続的なICPおよびMAPのモニタリング
所見:
- MAP 85、ICP 22、CPP 63。「生存のための最善の状態」
介入
- 家族に対する終末期および予後に関する話し合い
⮑ 転帰および再評価
患者はEVDと持続点滴により安定している。神経集中治療室(Neuro-Critical ICU)のベッドが空き次第、入室予定である。
診断および転帰
診断の推移
- [外傷初期評価]改善傾向の糖尿病性ケトアシドーシス(DKA)
- [外傷初期評価]頭蓋底骨折
- [外傷初期評価]右脛腓骨骨折および右前腕骨折
- [CT施行後の内科的管理]びまん性脳浮腫を伴う重症頭部外傷(TBI)
現在の転帰
気管挿管、昏睡状態、EVD作動下にて神経集中治療室(Neuro-Critical ICU)へ入院。
症例分析 (Casebook Analysis)
エピソードの背景
オーランドのケースは、米国医療制度の社会経済的状況に対する悲劇的な描写である。彼は当初DKAで来院したが、10万ドルの医療債務を抱えており、給与を失う余裕がなかったため無断離院した。これが約6メートルの破滅的な転落事故を直接的に引き起こした。皮肉で暗澹たる事実として、もし彼が重度の長期障害を抱えて生き残れば、最終的にメディケイドやメディケア(米国の公的医療保険制度)の受給資格を得て、債務と医療費がカバーされるだろうと、病院管理者が後に指摘している。
指導医のレビュー
医学的正確性
言及されている神経集中治療の生理学は極めて正確である。クッシング反射(徐脈と高血圧)の呈示は、切迫する脳ヘルニアを示す典型的な国家試験レベルの徴候である。マンニトールの利尿作用は多発外傷患者にとって致命的となり得る低血圧を引き起こす可能性があるため、マンニトールよりも23%高張食塩水を選択するという決定は、現代の外傷蘇生室において完全に現実的である。ベッドサイドでのEVD留置におけるコッヘル点(鼻根部から後方に11cm、正中から外側に3cm)のランドマークの説明も解剖学的に正確である。
合併症とヒューマンエラー
- 00:33:05の状況確認時、看護師のマテオは「CPP 22」と報告している。もし脳灌流圧(CPP)が22であれば、患者は重度の全汎性脳虚血を現在進行形で起こしていることになる(目標CPPは60〜70)。マテオまたは制作陣のミスであり、ほぼ間違いなく「ICP 22」を意図していたものと思われる(これはICPを22未満に保つという以前に言及された目標と一致する)。
クリニカルパール (教育的要点)
EDにおける継続的なケアは、特にシフト交代時や再受診(バウンスバック)患者において非常に重要であ��る。ロビノヴィッチ医師とモハン医師がシフトを超過してオーランドの治療に当たった際に示されたように、患者の直近の病歴(改善傾向のDKA、最近の無断離院、心理社会的ストレス因子)を把握していることは、迅速な鑑別診断に役立つ重要な臨床的背景を提供し、重複するワークアップの繰り返しを避けることにつながる。
クッシング反射(高血圧、徐脈、不規則な呼吸)は、急激な頭蓋内圧亢進に対する自律神経系の生理学的反応であり、切迫する脳ヘルニアを示す徴候である。
「ハローサイン」(CSFが血液から分離し、ガーゼやシーツ上に透明な輪を形成する現象)は、伝統的に頭蓋底骨折の指標として教えられているが、感度も特異度も高くないため注意が必要である。生理食塩水や水道水が血液に混ざった場合でも、視覚的に全く同じ輪が形成される。
脳灌流圧(CPP)は、平均動脈圧(MAP)から頭蓋内圧(ICP)を引くことで算出される。CPPを60〜70 mmHgに維持することは、二次性虚血性損傷を予防するための重症TBI管理の要である。
CPP = MAP - ICP。二次性虚血性損傷を予防し、脳の「ペナンブラ(虚血半影)」を救済するため、臨床医は十分な駆動圧(MAP)を維持すると同時に、浸透圧療法やEVDドレナージによって抵抗(ICP)を低下させるという、2つの変数を積極的に操作しなければならない。重症TBIにおける至適CPPは60〜70 mmHgである。50 mmHgを下回ると虚血を引き起こし、70 mmHgを超えると脳浮腫の悪化やARDSを誘発するリスクがある。
重症TBIにおいては、エビデンスに基��づくガイドライン(米国脳外傷財団など)により、厳格な血行動態の閾値が定められている。ICPを常に22 mmHg未満に維持することは、生存および良好な神経学的予後を強く予測する。同時に、CPPを正確に60〜70 mmHgの間に維持することで、死亡率および罹患率を最小限に抑えることができる。この狭い治療域(Therapeutic Window)により、ARDSなどの全身合併症を引き起こしたり脳浮腫を意図せず悪化させたりする過剰な昇圧薬の使用を避ける(CPP < 70)と同時に、低酸素性虚血性損傷を防ぐのに十分な酸素化血流を脳に確保する(CPP > 60)ことが可能となる。