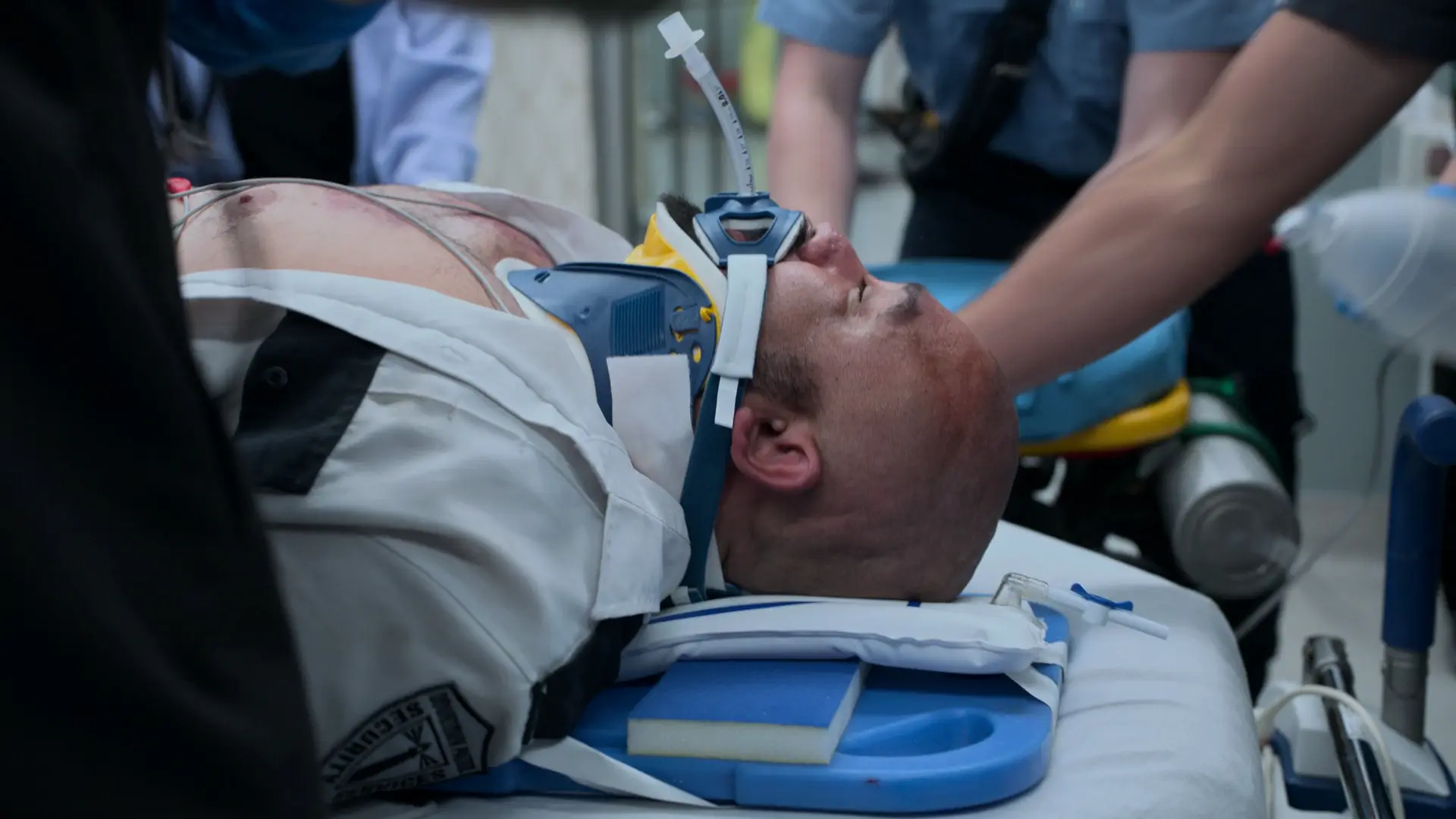
現病歴 (HPI)
小児期からの喘息の既往あり。米国医療制度におけるメディケイド(低所得者医療保険)の更新通知を見落としたため2ヶ月前に資格を喪失し、維持療法薬(シムビコート、モンテルカスト)の購入が困難となった。現在はアルブテロールのみを使用している。自宅のネブライザーを1時間おきに使用するも改善せず、重度の呼吸窮迫状態に陥りEDを受診した。
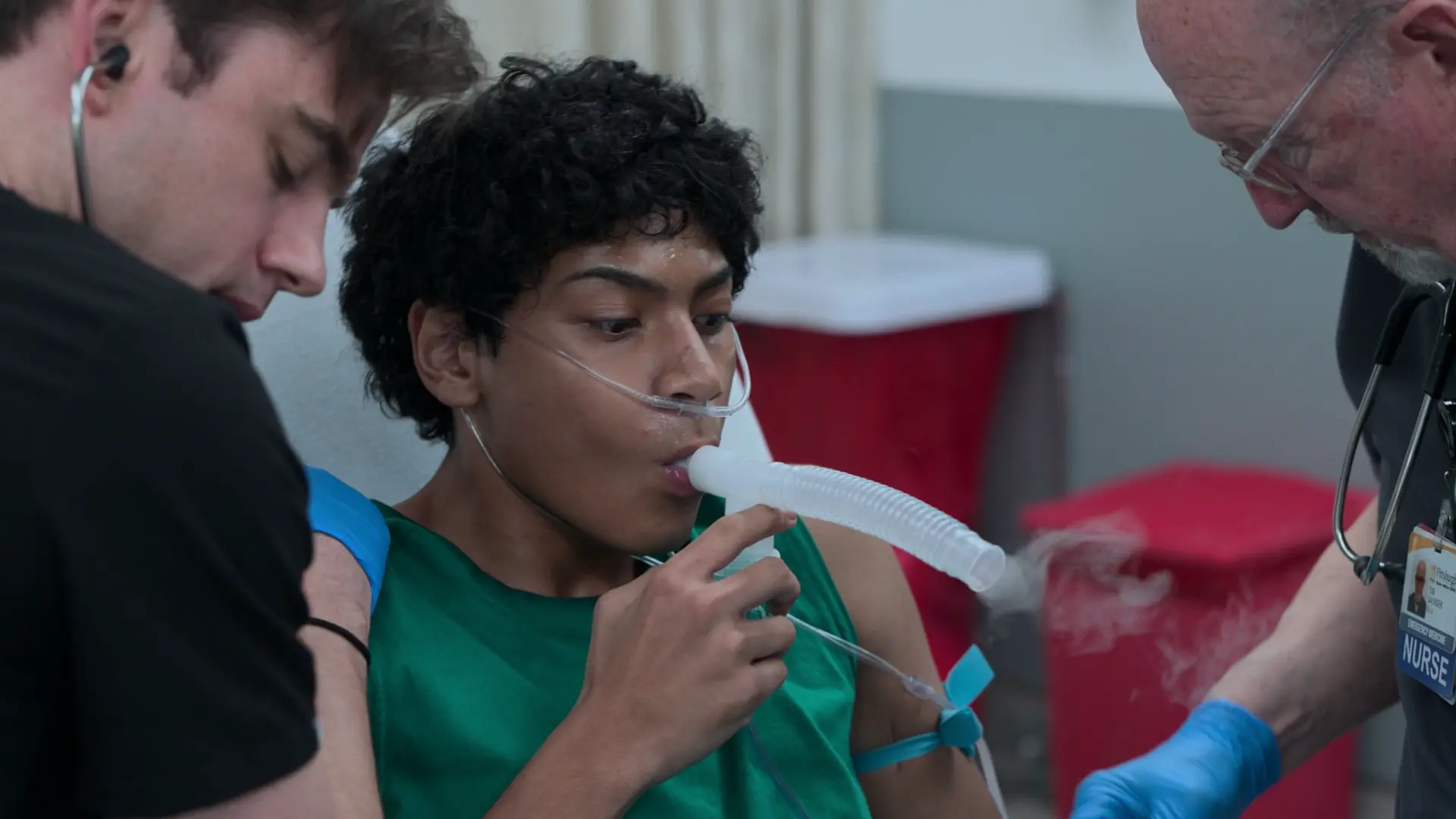
救急外来の経過
初期蘇生
標準的な在宅治療に不応の重篤な喘息発作重積状態であることを示す申し送り。
+1
初期蘇生
標準的な在宅治療に不応の重篤な喘息発作重積状態であることを示す申し送り。
医学的意志決定 (MDM)
気道の狭窄が著しく、吸入アルブテロールが末梢気道まで到達していない。ネブライザーが有効となるレベルまで気道を拡張させるため、直ちに全身的な気管支拡張療法が必要である。
診断学および所見
- 身体診察(換気量著減、すべての呼吸補助筋の動員)
所見:
- 重度の気管支収縮によるsilent chest(呼吸音の著明な減弱・消失)。
介入
- アルブテロールの持続吸入(20 mg/hr)
- アドレナリン 0.3 mg 大腿部への筋肉内注射
⮑ 転帰および再評価
即効性は認められず、気道狭窄は持続している。
臨床画像
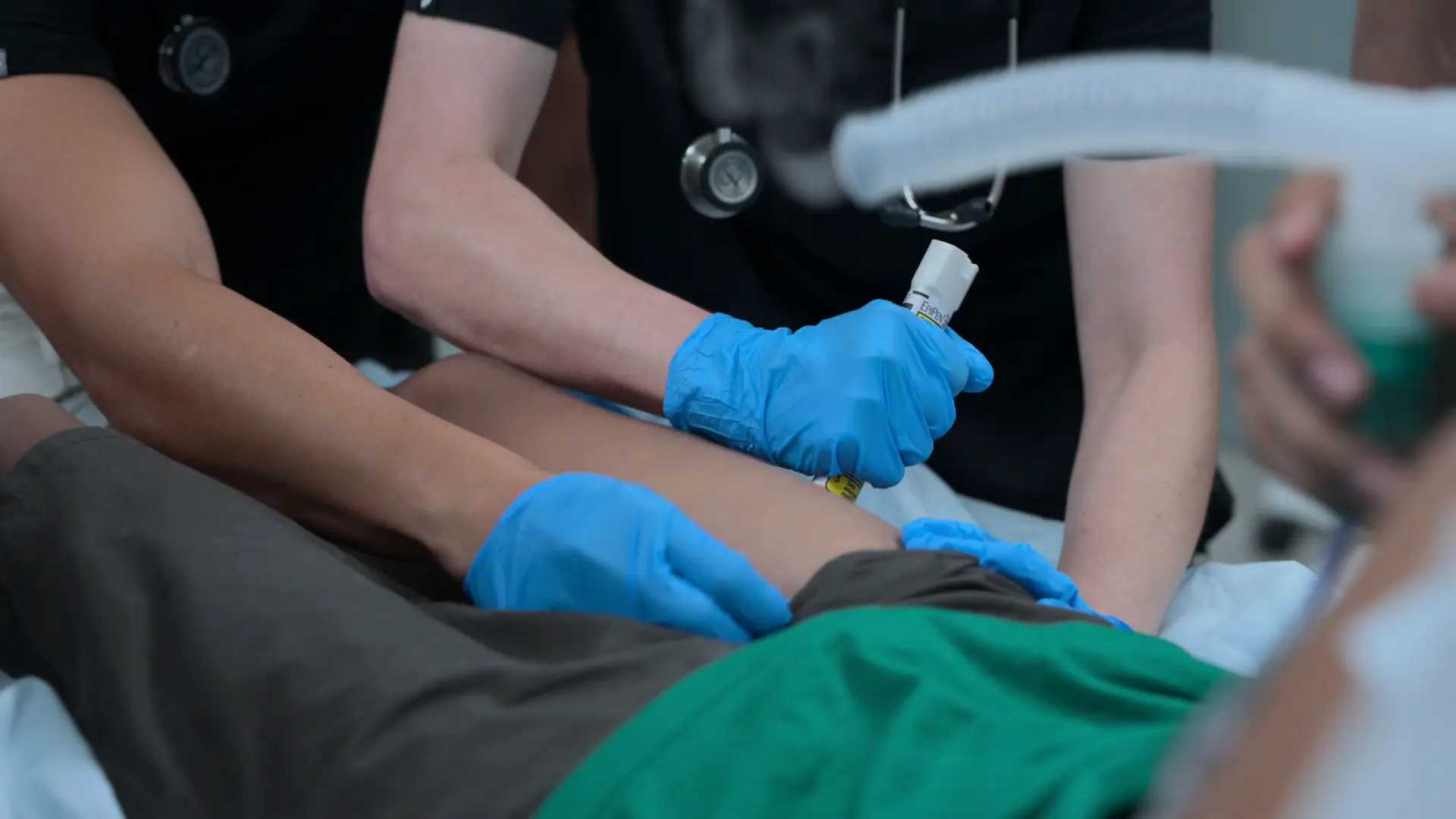
治療のステップアップ
アドレナリン投与から5分経過後も、患者の気道は極度に狭窄しており、十分な換気が得られていない。
+1
治療のステップアップ
アドレナリン投与から5分経過後も、患者の気道は極度に狭窄しており、十分な換気が得られていない。
医学的意志決定 (MDM)
患者は呼吸不全に陥りつつある。重症喘息における気管挿管は�、重度のエアトラッピングと静脈還流の減少により心停止を来すリスクが極めて高い。まずは非侵襲的な内科的治療のあらゆる手段を最大限に活用しなければならない。
診断学および所見
所見:
- 持続する低酸素血症および換気不良。
介入
- インラインネブライザーを併用したBiPAPの導入(IPAP 10 / EPAP 5)
- アドレナリン筋肉内注射の追加投与(2回目)
- 硫酸マグネシウム 50 mg/kg 経静脈投与
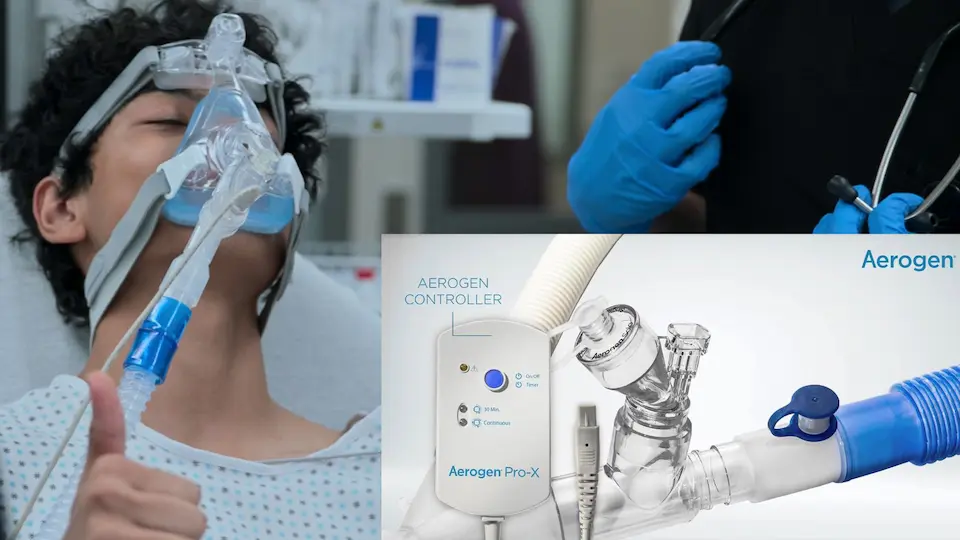
- 病棟よりAerogenメッシュ式ネブライザーを取り寄せ
⮑ 転帰および再評価
依然として重度の陥没呼吸を認める。粒子径2〜5ミクロンの最適な薬液送達を行うため、Aerogenメッシュ式ネブライザーを要求した。
臨床画像
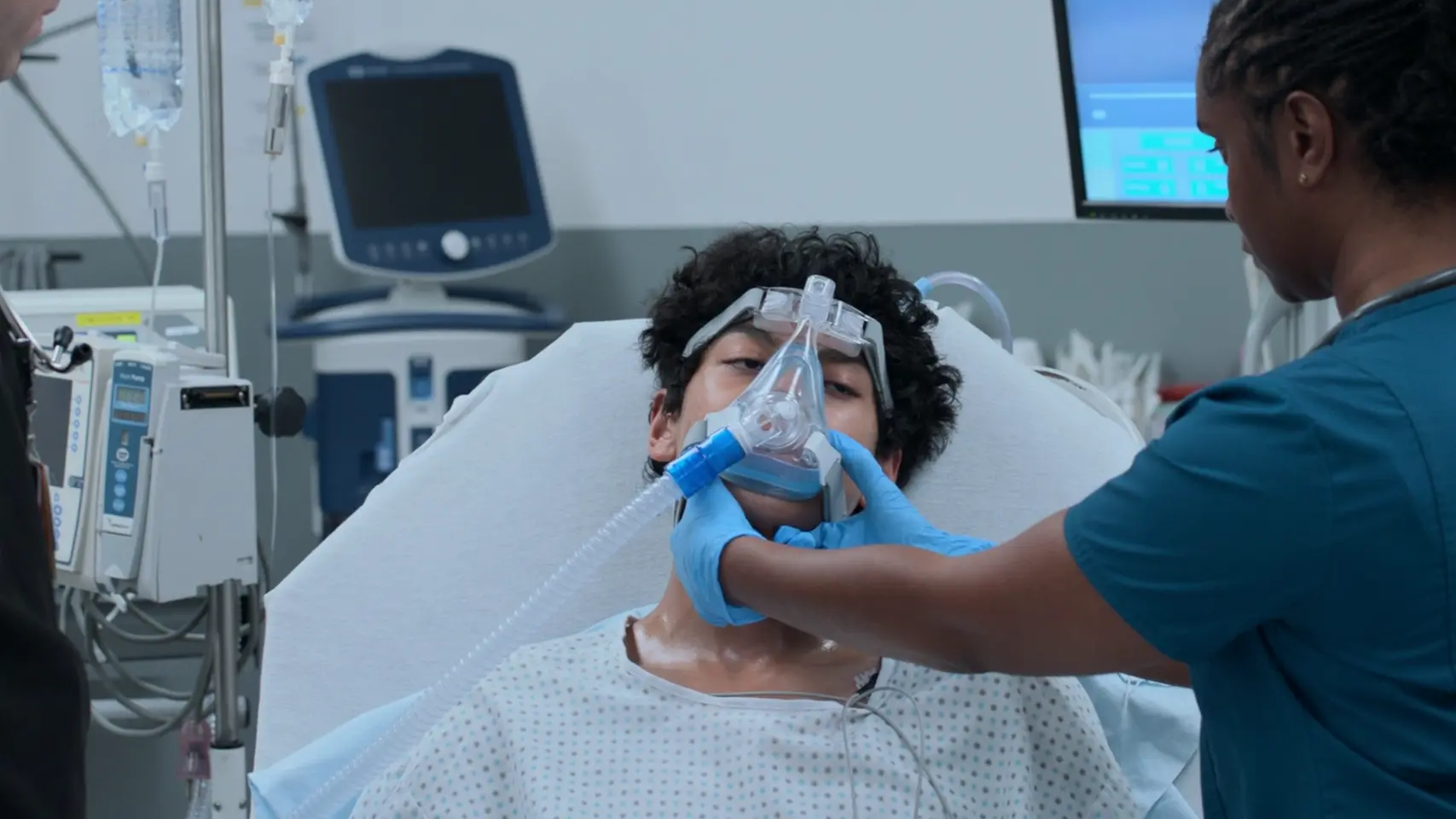
再評価および治療への良好な反応
Aerogenネブライザーシステムによる薬剤投与後の患者状態の評価。
+1
再評価および治療への良好な反応
Aerogenネブライザーシステムによる薬剤投与後の患者状態の評価。
医学的意志決定 (MDM)
Aerogenの高度な振��動メッシュ技術により、2〜5ミクロンという最適な粒子径が生成され、気管支拡張薬がようやく重度に収縮した末梢気道まで到達した。患者の気管支攣縮は解除されつつあり、「silent chest」から呼気性喘鳴へと移行している。これは吸気気流の改善を示唆している。
診断学および所見
- 身体診察(聴診)
所見:
- 一回換気量の著明な増加。
- 呼吸音は改善し、喘鳴は呼気相のみに聴取される。
- 患者は発話可能となっており、空気飢餓感の著明な軽減を示している。
介入
- 継続的な経過観察と内科的治療
⮑ 転帰および再評価
著明な臨床的改善。換気量が増加し発話も可能となったことで、突然の合併症が発生する直前に、チームに完全寛解という誤った安心感を与えている。
臨床画像
急変および誤診の回避
患者は疲弊し始め、SpO2が急速に低下。医師は気管挿管へと移行する。
+3
急変および誤診の回避
患者は疲弊し始め、SpO2が急速に低下。医師は気管挿管へと移行する。
医学的意志決定 (MDM)
ラングドン医師は、喘息による呼吸筋疲労であると判断し、RSI(ケタミン/ロクロニウム)による気管挿管が必要と考えた。一方、クルス医師は、喘息患者において外傷を伴わない突然の悪化があった場合、エアトラッピング(auto-PEEP)による肺胞破裂に起因する自然気胸の可能性があると認識した。陽圧換気を行うと致命的な緊張性気胸を引き起こす危険があるため、気管挿管を直ちに中止させた。
診断学および所見
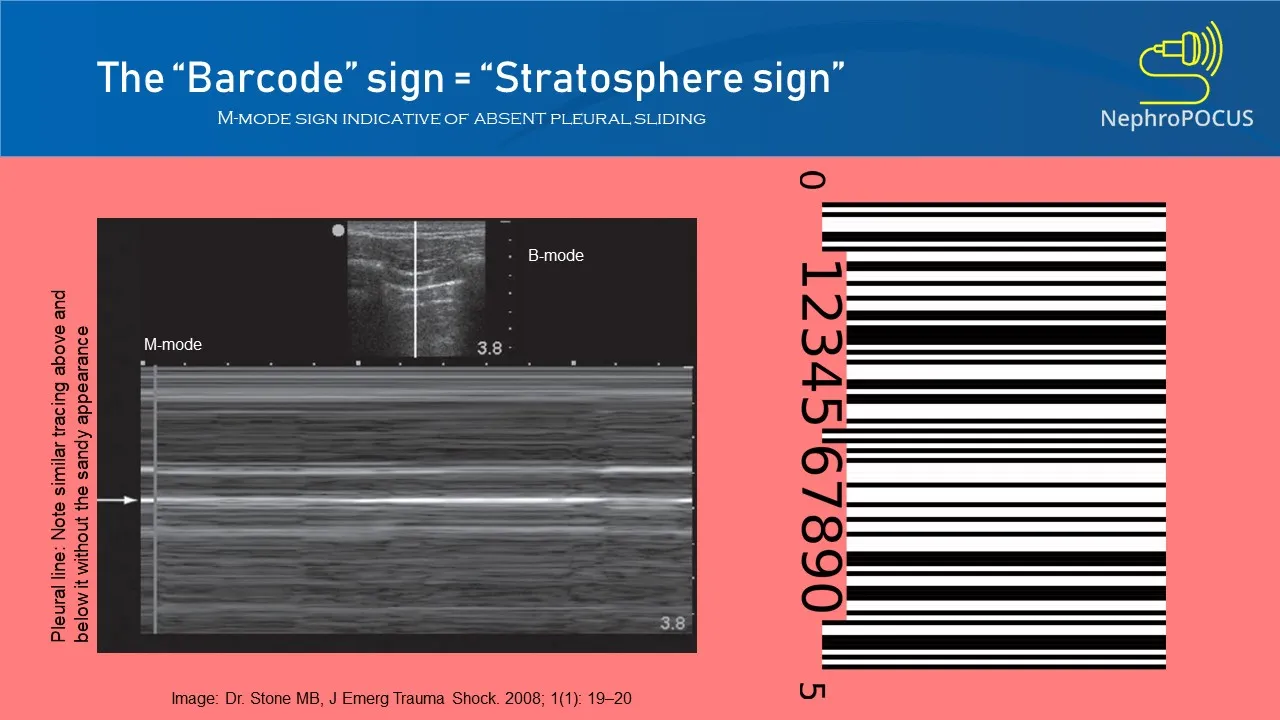
- ベッドサイド肺超音波検査(POCUS)
所見:
- 右胸郭におけるlung sliding(胸膜滑走サイン)の消失、気胸の確定診断。
介入
- 気管挿管の中止
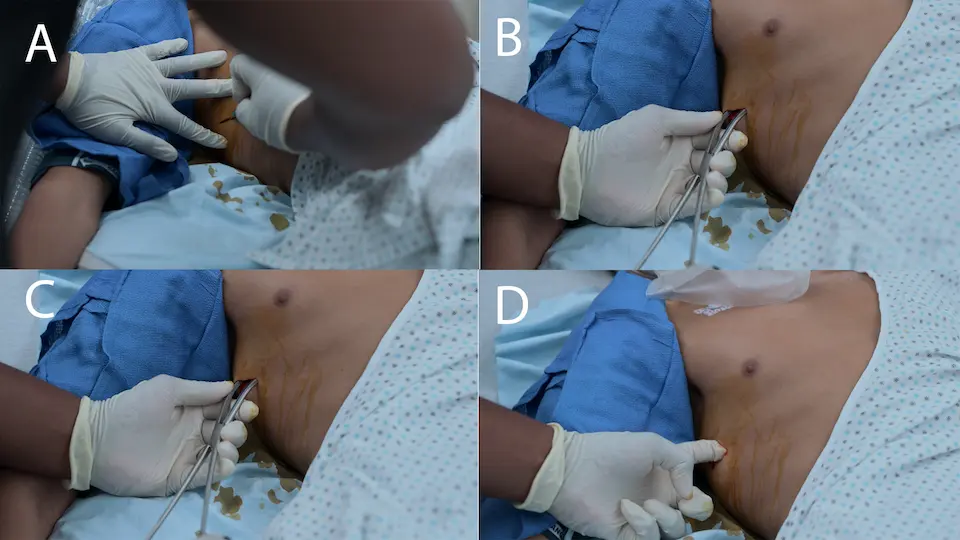
- クルス医師により、右気胸を脱気するための用手開胸(finger thoracostomy:単純開胸)が迅速に施行された
- 初期の用手剥離による脱気後、肺の膨張を維持するための胸腔ドレーンまたはピッグテールカテーテルの留置(画面外での暗黙の処置)。
⮑ 転帰および再評価
用手開胸による貯留空気の迅速な脱気に成功し、呼吸停止および心停止を回避した。
臨床画像
再評価および方針決定
脱気および内科的治療後のルーチンの状態確認。
再評価および方針決定
脱気および内科的治療後のルーチンの状態確認。
医学的意志決定 (MDM)
患者の気管支攣縮は解除され、ステロイドの効果が現れている。酸素化も良好である。再発を防ぐため、退院前に根本的な原因(維持療法薬の欠如)に対処しなけ�ればならない。
診断学および所見
- 聴診
所見:
- 散在性の呼気終末時喘鳴(silent chestから著明に改善)。
介入
- 全身性コルチコステロイド投与
- ソーシャルワーカー介入 / シムビコート処方支援
⮑ 転帰および再評価
患者は安定しており、状態は大きく改善している。
診断および転帰
診断の推移
- [初期蘇生]喘息発作重積状態
- [急変]エアトラッピングに続発した自然気胸(右)
現在の転帰
経過観察およびステロイド継続投与のため入院。米国医療制度のメディケイド空白期間を補うため、病院から新たなシムビコート吸入器を提供した上で、1〜2日以内に退院予定。
症例分析 (Casebook Analysis)
エピソードの背景
本症例は、煩雑な行政手続き(更新通知の見落としによるメディケイド喪失)によって患者が予防薬へのアクセスを失うという、米国医療制度における現実的かつ体系的な危険性を浮き彫りにしている。�物語の構成としては、10ヶ月の休職から復帰したばかりのラングドン医師に試練を与える役割を果たしている。気胸患者への気管挿管というヒヤリハットが彼の自信を揺るがし、ヒューマンエラーの受容や、救急医療に常に伴うプレッシャーについての議論の契機となっている。
指導医のレビュー
医学的正確性
医学的描写は極めて正確である。重症の喘息発作重積状態における気管挿管は、肺の過膨張、圧損傷(バロトラウマ)、および血行動態の破綻を来すリスクが非常に高いため、真の「最終手段」である。アドレナリン筋注、マグネシウム静注、ネブライザー持続吸入、BiPAPの使用はいずれも、挿管を回避するためのゴールドスタンダードとなる手順である。さらに、自然気胸は肺胞の過膨張(auto-PEEP)による喘息の既知の合併症であり、陽圧をかける前にPOCUSを用いてそれを発見することは、非常に優れた救急医療の実践である。
合併症とヒューマンエラー
- ラングドン医師は、患者が急変した際、呼吸筋疲労という診断にアンカリングし、気胸の再評価を行わずにそのまま気管挿管へと移行した。
- もしクルス医師が介入していなければ、筋弛緩薬を投与して陽圧換気を行ったことで、単純な気胸が急速に致死的な緊張性気胸へと移行していたであろう。
クリニカルパール (教育的要点)
喘息患者への気管挿管は可能な限り回避すること。機械換気は重度の圧損傷および低血圧のリスクを伴うため、非侵襲的な選択肢(BiPAP、アドレナリン、マグネシウム、ヘリオックスなど)を最大限に活用すべきである。
喘息患者が突然悪化したり、酸素飽和度が急低下した場合は、直ちに自然気胸の有無�を評価すること。エアトラッピングは容易に肺胞破裂を引き起こす。
急変患者において気胸の除外または確定を行うには、ベッドサイド超音波検査(POCUS)が最も迅速かつ信頼性が高い。lung slidingの消失の有無を確認すること。
メッシュ式ネブライザー(Aerogenなど)は、非侵襲的陽圧換気(BiPAP)管理下の重症喘息患者に気管支拡張薬を投与する際、非常に有用である。従来のジェット式ネブライザーとは異なり、閉鎖回路内に追加のガス流を導入しないため、設定圧やFiO2の変動を防ぎつつ、常に最適な2〜5ミクロンの粒子径を送達し、末梢気道への沈着を最大化する。
急変患者の緊張性気胸に対する迅速な脱気においては、針脱気よりも用手開胸(finger thoracostomy:単純開胸)が標準治療になりつつある。針脱気はカテーテルの長さ不足、屈曲、または組織・血液による閉塞により失敗率が高い一方、用手開胸は確実な胸膜へのアクセスを保証し、肺の触診を可能にするとともに、そのまま胸腔ドレーンを挿入するための確実な経路となる。