Anamnese der jetzigen Erkrankung
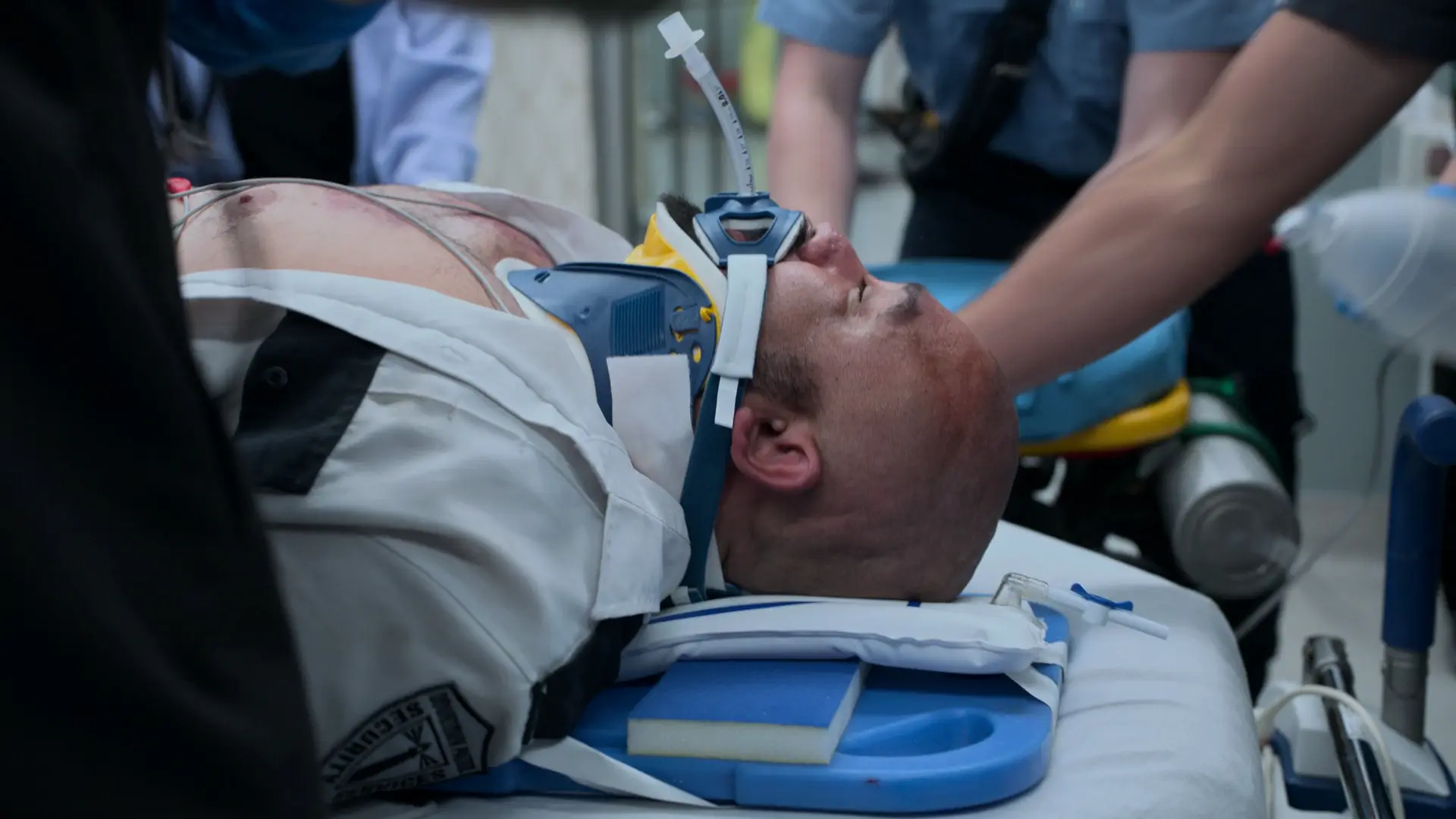
Ein 53-jähriger männlicher Patient stellt sich nach einem PKW-Alleinunfall vor. Er fuhr frontal gegen einen Telefonmast. Die Airbags lösten aus. Er war am Unfallort bewusstlos, wachte aber während des Transports auf. Kein Alkoholgeruch feststellbar; der Rettungsdienst vermutet Synkope, Krampfanfall oder Sekundenschlaf am Steuer. Bei Ankunft in der Zentralen Notaufnahme (ZNA) zunächst kreislaufstabil, entwickelt kurz darauf jedoch progrediente beidseitige Parästhesien der oberen Extremitäten und ein drohendes Atemversagen.
Verlauf in der Notaufnahme
Triage und Erstbeurteilung
Übergabe durch den Rettungsdienst.
Triage und Erstbeurteilung
Übergabe durch den Rettungsdienst.
Klinische Entscheidungsfindung
Hochrasanztrauma. Normale Vitalparameter mit Ausnahme einer Sinustachykardie. Interne medizinische Unfallursachen (Synkope, Krampfanfall, Arrhythmie) müssen ausgeschlossen und okkulte traumatische Verletzungen evaluiert werden. Strikte HWS-Immobilisation (Stifneck/Spineboard) ist erforderlich.
Diagnostik & Befunde
- Trauma-Untersuchung nach ATLS (impliziert)
- CT-HWS (impliziert, später befundet)
Befunde:
- Initial keine offensichtlichen äußeren Verletzungen feststellbar.
Maßnahmen
- HWS-Immobilisation
⮑ Verlauf & Reassessment
Der Patient wird in einen Behandlungsraum der ZNA gebracht und wartet auf die ärztliche Evaluation.
Primary/Secondary Survey (Trauma) & Übergabe
Standard-Traumaprotokoll zum Ausschluss begleitender lebensbedrohlicher Verletzungen nach der CT-Bildgebung.
Primary/Secondary Survey (Trauma) & Übergabe
Standard-Traumaprotokoll zum Ausschluss begleitender lebensbedrohlicher Verletzungen nach der CT-Bildgebung.
Klinische Entscheidungsfindung
Bei einem stumpfen Hochrasanztrauma ist es entscheidend, zunächst Thorax und Abdomen bezüglich innerer Blutungen oder Pneumothoraces systematisch abzuklären ('Clearance'), bevor der Fokus allein auf orthopädische oder neurologische Befunde gelegt wird. Sobald Rumpfverletzungen ausgeschlossen sind, kann die Aufmerksamkeit sicher auf die im CT festgestellte isolierte HWS-Verletzung gerichtet werden.
Diagnostik & Befunde
- Körperliche Untersuchung (Thorax und Abdomen)
- Befundung des HWS-CTs
Befunde:
- Thorax und Abdomen unauffällig ('sehen gut aus').
- CT bestätigt eine unilaterale Facettenluxation der HWS.
Maßnahmen
- Geplantes Konsil der Neurochirurgie
⮑ Verlauf & Reassessment
Beim Patienten sind akute Verletzungen des Rumpfes ausgeschlossen, er klagt jedoch unmittelbar über eine Verschlechterung der neurologischen Symptomatik.
Klinische Verschlechterung
Patient klagt über zunehmendes Kribbeln in beiden Armen und subjektive Dyspnoe.
Klinische Verschlechterung
Patient klagt über zunehmendes Kribbeln in beiden Armen und subjektive Dyspnoe.
Klinische Entscheidungsfindung
Beidseitige Parästhesien der oberen Extremitäten, subjektive Dyspnoe und Hypoxie deuten auf eine hohe zervikale Myelonschädigung hin. Das CT bestätigte eine unilaterale Facettenluxation C4/C5. Die verhakte Facette komprimiert das Rückenmark und knickt möglicherweise die Gefäßversorgung ab (Ischämie). Die sich verschlechternde respiratorische Situation deutet auf eine Beteiligung der Nervenwurzeln des N. phrenicus (C3-C4-C5) hin, die das Zwerchfell innervieren.
Diagnostik & Befunde
- Körperliche Untersuchung (Motorik)
- Reevaluation des HWS-CTs
Befunde:
- Greifkraft beidseits 3/5.
- CT zeigt unilaterale Facettenluxation auf Höhe C4/C5.
Maßnahmen
- 10 mg Dexamethason i.v.
- Notfall-Konsil (Stat) Neurochirurgie
⮑ Verlauf & Reassessment
Zustand des Patienten verschlechtert sich weiter, er klagt über die Unfähigkeit, flach zu atmen, sowie neu aufgetretenes Kribbeln in den unteren Extremitäten.
Notfallprozedur
Sättigung fällt auf 79%; der Patient verliert das Gefühl in den Füßen und befindet sich in einem manifesten Atemversagen.
+5
Notfallprozedur
Sättigung fällt auf 79%; der Patient verliert das Gefühl in den Füßen und befindet sich in einem manifesten Atemversagen.
Klinische Entscheidungsfindung
Der diensthabende Neurochirurg ist 15 Minuten entfernt. Eine Verzögerung der Reposition wird mit an Sicherheit grenzender Wahrscheinlichkeit zu einer permanenten Tetraplegie oder zum Tod durch Atemversagen führen. Der medizinische Standard ist die skelettale Traktion (Gardner-Wells-Zange/Craniuszange) oder eine offene chirurgische Reposition, wofür uns jedoch Zeit und Ausrüstung fehlen. Eine blinde, manuelle, geschlossene Reposition ist ein verzweifelter 'Hail Mary'-Versuch (Ultima Ratio) mit hohem Risiko, eine Tetraplegie zu verursachen. Nichts zu tun birgt jedoch exakt dasselbe Risiko.
Diagnostik & Befunde
- Kontinuierliches klinisch-neurologisches Monitoring während der Reposition
Befunde:
- Hör- und tastbares 'Klicken', das das Entriegeln der Facette und die Reposition der Wirbel anzeigt.
Maßnahmen
- 100% Sauerstoff über Non-Rebreather-Maske
- 50 µg Fentanyl i.v.
- Fixierung der Schultern zur Gegenzug-Traktion
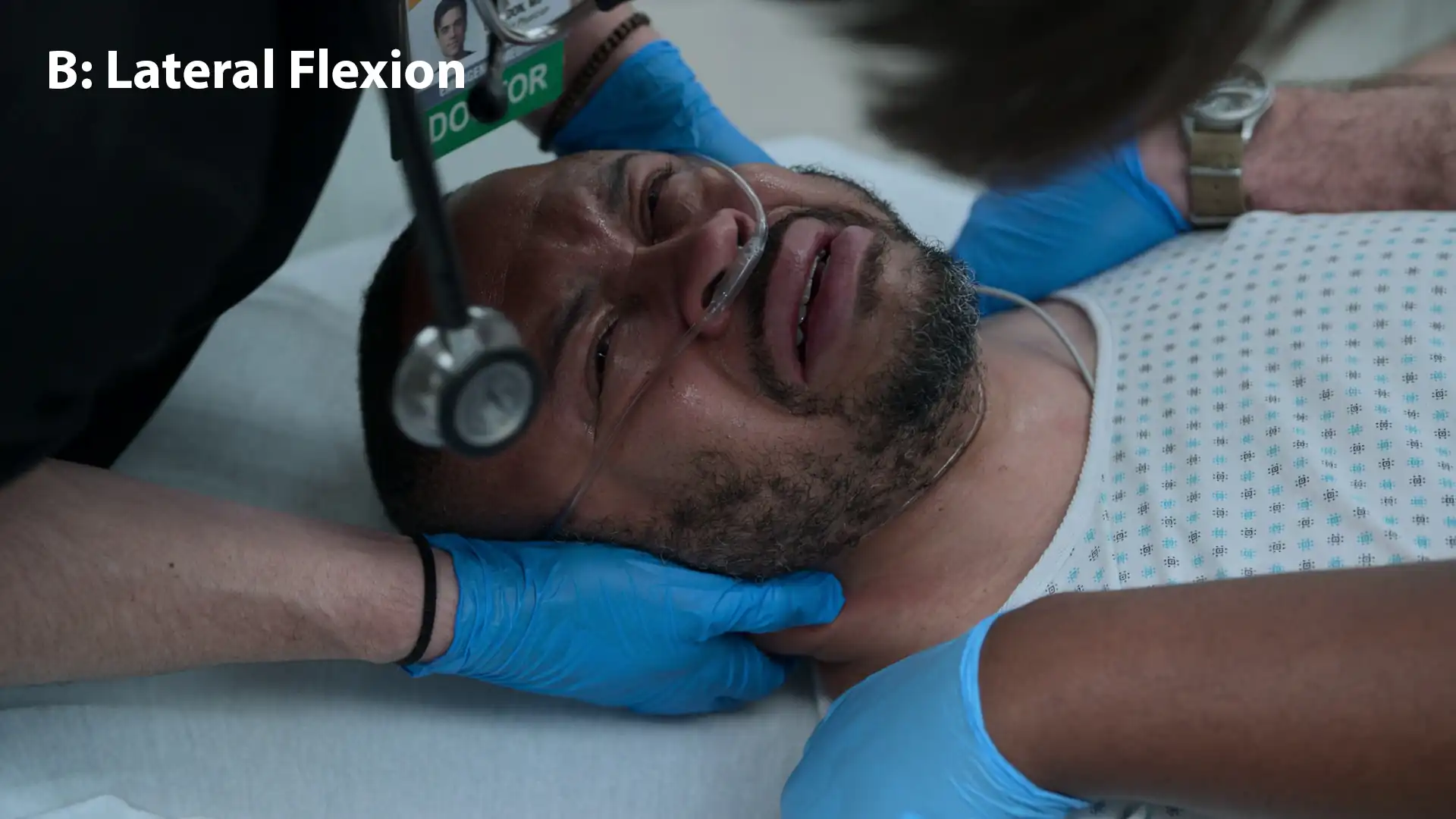
- Manuelle HWS-Längstraktion, Lateralflexion nach rechts (zum Entriegeln der Facette), gefolgt von leichter Extension
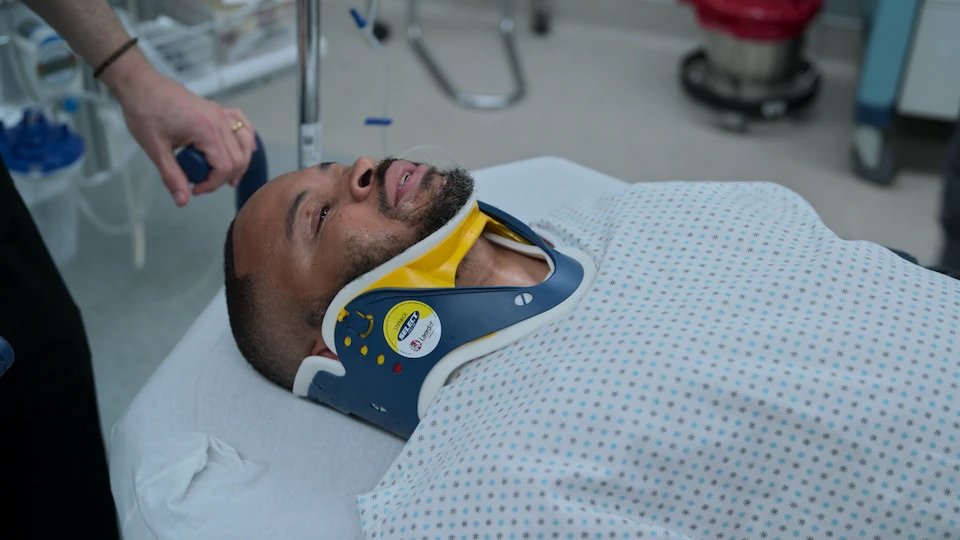
- Anlage einer Philadelphia-Krawatte (Zervikalstütze) post-Reposition
⮑ Verlauf & Reassessment
Nach dem 'Klick' atmet der Patient sofort freier. Das Kribbeln in den Beinen bessert sich. Die neurologische Untersuchung zeigt eine deutliche Besserung. Anordnung eines Kontroll-CTs vor Übergabe an die Neurochirurgie.
Klinische Medien



Diagnosen & Disposition
Diagnosen im Verlauf
- [S02E14]Unilaterale Facettenluxation der HWS (C4/C5)
- [S02E14]Inkomplettes Querschnittssyndrom (zervikal) mit neurogenem Atemversagen
Aktuelle Disposition
Stabilisiert in einer Philadelphia-Krawatte, wartet auf ein Kontroll-CT und die anschließende Verlegung in den OP mit der Neurochirurgie zur Anlage eines Halo-Fixateurs / definitiven operativen Versorgung.
Fallanalyse
Episodenkontext
Dieser Fall dient als dramatischer, hochriskanter medizinischer Höhepunkt, um Dr. Langdons außergewöhnliche Fähigkeiten zu beweisen, genau in dem Moment, in dem er mit einem persönlichen Nebenplot konfrontiert ist: einem bevorstehenden, potenziell karrierebeendenden obligatorischen Drogentest.
Oberärztliche Beurteilung
Medizinische Genauigkeit
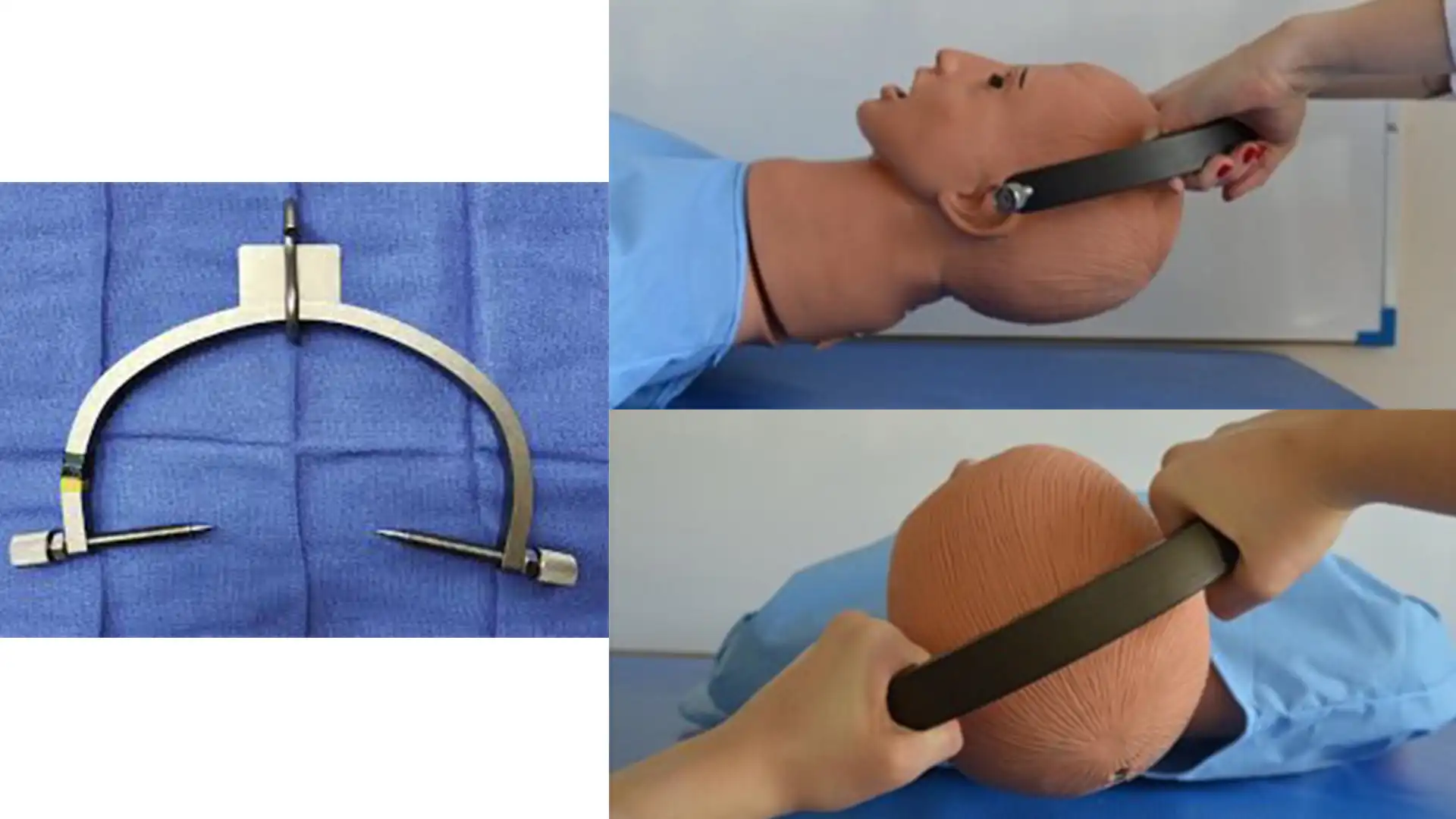
Die Durchführung einer manuellen geschlossenen Reposition einer HWS-Facettenluxation in der Notaufnahme, nur mit den Händen und ohne Durchleuchtung, ist in der modernen Medizin unglaublich selten und äußerst gefährlich. Üblicherweise ist die skelettale Traktion (z.B. Gardner-Wells-Zange) mit schrittweiser Gewichtserhöhung und kontinuierlicher Röntgenkontrolle die nicht-operative Standardmethode. Dies blind und von Hand zu tun, ist ein klassischer 'Fernseharzt'-Moment. Darüber hinaus ist die rasche Rückbildung schwerer neurologischer Defizite Sekunden nach einer Reposition stark dramatisiert; die Erholung des Rückenmarks dauert Tage bis Monate.
Komplikationen & Fehler
- Die Gabe von 10 mg Dexamethason bei einem akuten stumpfen Rückenmarkstrauma ist eine veraltete Praxis. Seit den NASCIS-Studien wird der routinemäßige Einsatz von hochdosierten Steroiden (typischerweise Methylprednisolon, nicht Dexamethason) bei Rückenmarksverletzungen wegen mangelnden Nachweises eines signifikanten Nutzens und hoher Risiken für gastrointestinale Blutungen, Infektionen und Hyperglykämie abgelehnt. Dexamethason ist normalerweise für Rückenmarkskompressionen infolge von Tumoren reserviert.
- Die Entscheidung für eine blinde, manuelle Reposition anstelle einer sofortigen Intubation ist fragwürdig. Obwohl die Reposition der Wirbelsäule die kausale Therapie darstellt, wäre die Sicherung des kollabierenden Atemwegs (Rapid Sequence Induction mit manueller In-Line-Stabilisation) normalerweise die unmittelbare Priorität, wenn die SpO2 auf 79% abfällt.
- Das Timing und das Geräusch des Repositions-'Klicks' sind dramatisiert. Das physische Entriegeln und spürbare 'Klacken' einer luxierten Facette tritt typischerweise während der aktiven Traktions- und Lateralflexions-/Rotationsphase auf, wenn der Gelenkfortsatz die knöcherne Barriere überwindet. In der Episode verzögert sich das laute, knackende Geräusch bis zur finalen Phase der leichten Extension, was es eher wie eine filmische chiropraktische Einrenkung als eine kontrollierte orthopädische Reposition wirken lässt.
- Die respiratorische Situation des Patienten verbessert sich unmittelbar nach der Reposition; die SpO2 steigt von 79% auf 98% und der Patient spricht wieder in ganzen Sätzen. Obwohl die Reposition die mechanische Kompression des Rückenmarks entlastet, ist eine derart rasche und vollständige Umkehrung eines schweren neurogenen Atemversagens höchst unwahrscheinlich. Die neurologische Erholung nach einem akuten Rückenmarkstrauma ist ein langsamer Prozess, der in Tagen bis Monaten und nicht in Sekunden gemessen wird.
Klinische Pearls
Der Einsatz von Kortikosteroiden (10 mg Dexamethason i.v.) bei akuten Rückenmarksverletzungen ist ein historisch umstrittenes Thema. Obwohl Dr. Langdon 10 mg Dexamethason zur Reduzierung des Rückenmarksödems anordnet, raten moderne Traumaprotokolle aufgrund hoher Komplikationsraten und mangelnder Evidenz für einen langfristigen neurologischen Nutzen vom routinemäßigen Einsatz von Steroiden bei stumpfen Wirbelsäulentraumata ab. Darüber hinaus zielt Dexamethason auf das vasogene Ödem ab (das typischerweise bei Wirbelsäulentumoren auftritt), während Traumata ein zytotoxisches Ödem verursachen.
'C3, C4, C5 keeps the diaphragm alive' (C3, C4 und C5 halten das Zwerchfell am Leben). Hohe HWS-Verletzungen manifestieren sich aufgrund der Beteiligung des Nervus phrenicus häufig mit einer progredienten Zwerchfellparese. Die Notwendigkeit einer frühzeitigen maschinellen Beatmung muss stets antizipiert werden.
Eine unilaterale Facettenluxation entsteht durch einen Flexions-Rotations-Mechanismus und verursacht in der Bildgebung typischerweise eine anteriore Translation (Subluxation) des Wirbelkörpers um 25%. Eine bilaterale Facettenluxation führt in der Regel zu einer Translation von >50%.
Bei einer rasch progredienten zervikalen Myelopathie gilt der Grundsatz 'Time is Spine'. Eine zeitnahe Dekompression (entweder durch geschlossene skelettale Traktion oder offene Chirurgie) ist für den Erhalt der neurologischen Funktion von größter Bedeutung.
Im realen klinischen Alltag wird die geschlossene Reposition einer HWS-Facettenluxation selten blind von Hand durchgeführt. Stattdessen wird eine Gardner-Wells-Zange am Schädel fixiert. Über ein Flaschenzugsystem werden dann sukzessive Gewichte hinzugefügt – unter kontinuierlicher Durchleuchtung (Röntgen) und neurologischem Monitoring –, um eine sichere axiale Distraktion und Reposition zu erreichen.