Anamnese der jetzigen Erkrankung
Der Patient leidet seit seiner Kindheit an Asthma. Er verlor vor zwei Monaten seine Medicaid-Krankenversicherung aufgrund eines verpassten Weiterbewilligungsantrags, wodurch er sich seine Erhaltungsmedikation (Symbicort, Montelukast) nicht mehr leisten konnte. Er hat ausschließlich Salbutamol als Bedarfsmedikation verwendet. Stellt sich in der Notaufnahme in schwerer Atemnot vor, nachdem er seinen Heimvernebler stündlich ohne Linderung genutzt hat.
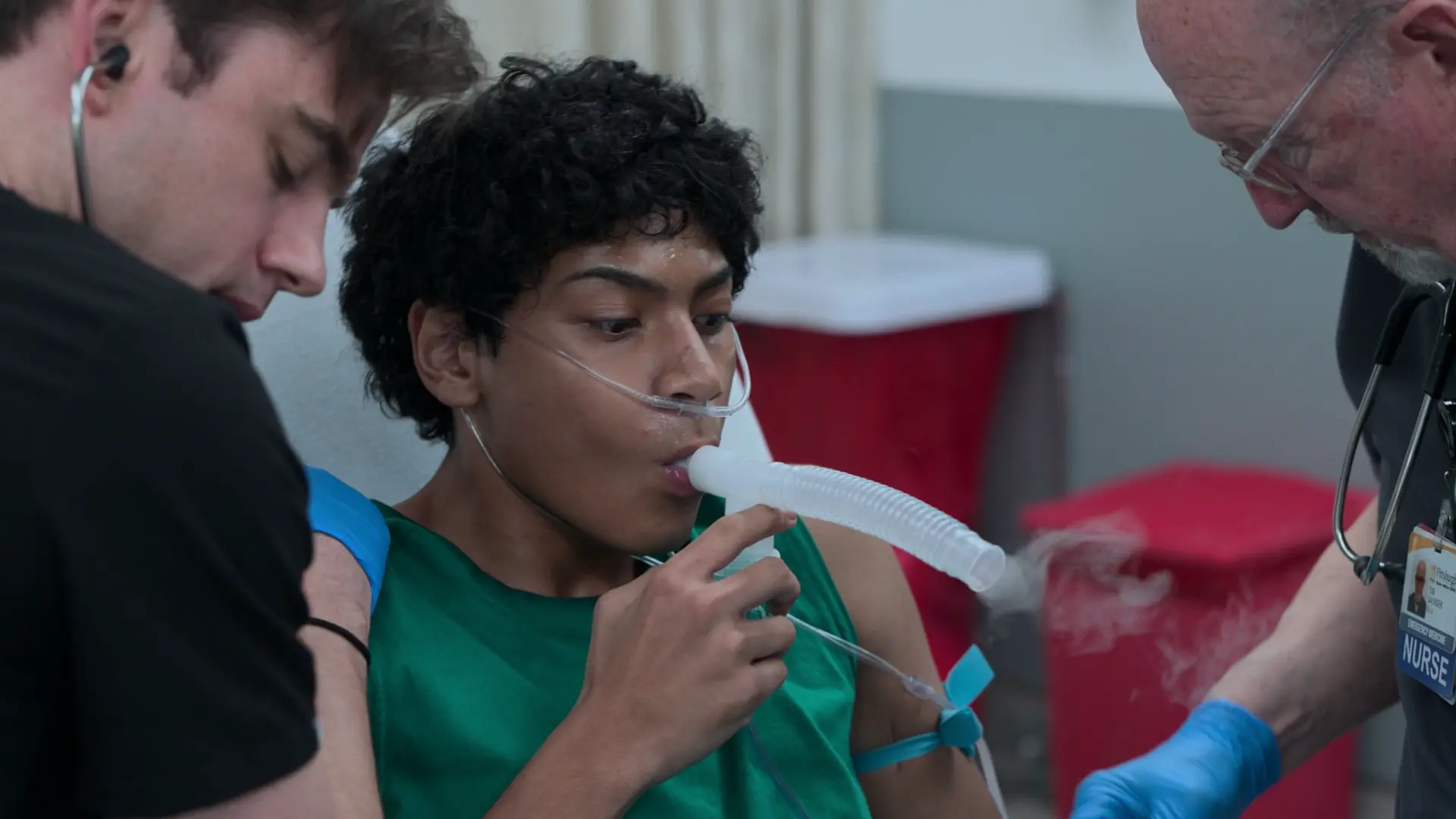
Verlauf in der Notaufnahme
Initiale Versorgung
Übergabegespräch indiziert einen kritischen Status asthmaticus, der auf die standardmäßige Heimtherapie refraktär ist.
+1
Initiale Versorgung
Übergabegespräch indiziert einen kritischen Status asthmaticus, der auf die standardmäßige Heimtherapie refraktär ist.
Klinische Entscheidungsfindung
Die Atemwege des Patienten sind so stark obstruiert, dass vernebeltes Salbutamol die distalen Atemwege nicht erreicht. Eine sofortige systemische Bronchodilatation ist erforderlich, um die Lunge ausreichend zu öffnen, damit die Inhalationstherapie wirken kann.
Diagnostik & Befunde
- Körperliche Untersuchung (kaum messbares Atemzugvolumen, maximaler Einsatz der Atemhilfsmuskulatur)
Befunde:
- Silent Chest / stark abgeschwächtes Atemgeräusch aufgrund schwerer Bronchokonstriktion.
Maßnahmen
- Kontinuierliche Salbutamol-Verneblung mit 20 mg/h
- Adrenalin 0,3 mg i.m. in den Oberschenkel
⮑ Verlauf & Reassessment
Keine unmittelbare Besserung; Patient bleibt massiv obstruiert.
Klinische Medien
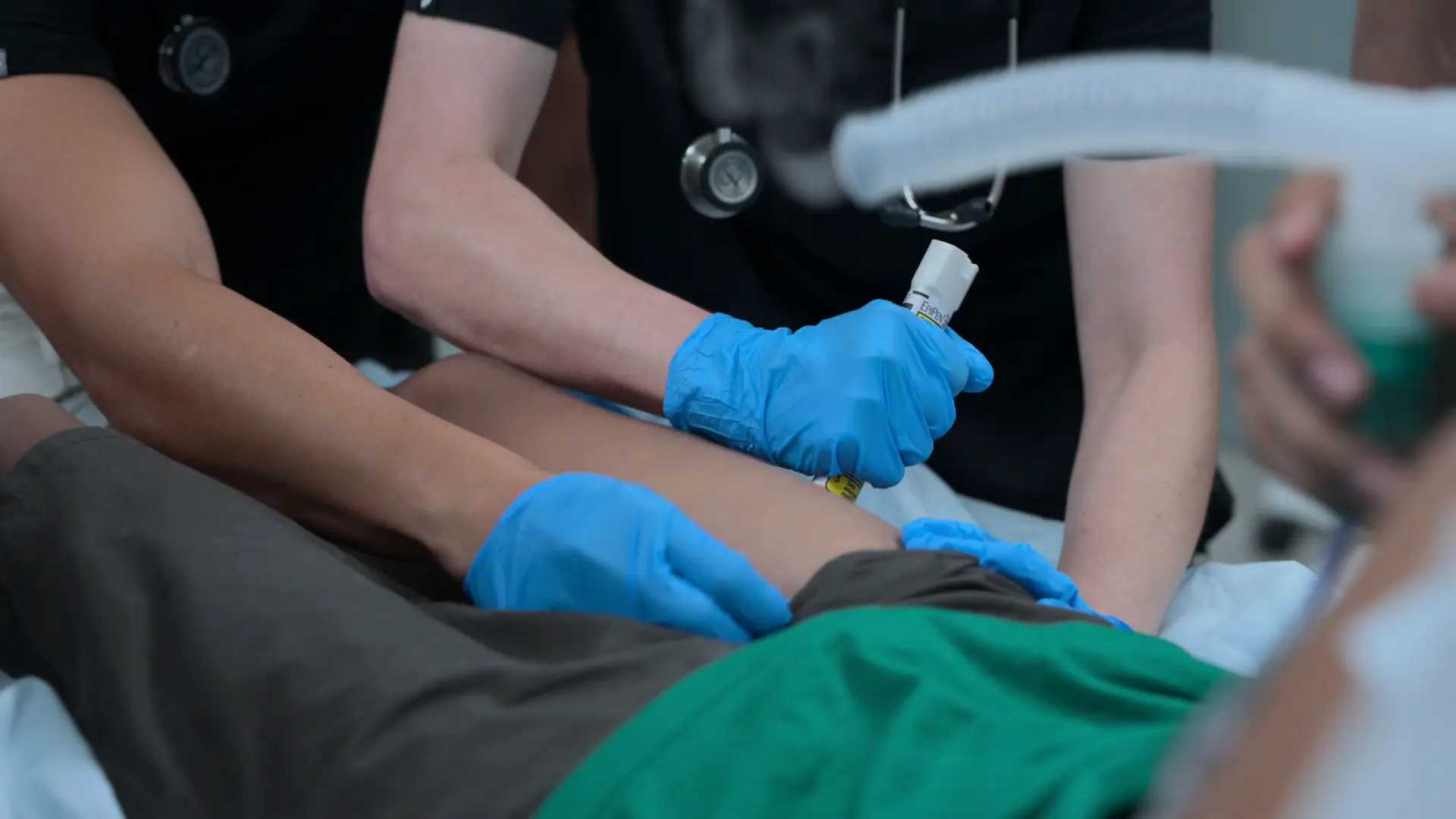
Therapieeskalation
5 Minuten nach der Adrenalingabe ist der Patient weiterhin massiv obstruiert und ventiliert nicht suffizient.
+1
Therapieeskalation
5 Minuten nach der Adrenalingabe ist der Patient weiterhin massiv obstruiert und ventiliert nicht suffizient.
Klinische Entscheidungsfindung
Dem Patienten droht ein Atemversagen. Eine Intubation bei schwerem Asthma birgt ein sehr hohes Risiko für einen Herzstillstand aufgrund massiven Air Trappings (Überblähung) und verringerten venösen Rückstroms. Zuvor müssen alle nicht-invasiven medizinischen Optionen ausgeschöpft werden.
Diagnostik & Befunde
Befunde:
- Anhaltende Hypoxämie und unzureichende Ventilation.
Maßnahmen
- BiPAP-Therapie (NIV) initiiert (IPAP 10 / EPAP 5) mit In-Line-Vernebler
- Zweite Dosis Adrenalin i.m.
- Magnesiumsulfat 50 mg/kg i.v.
- Aerogen-Schwingmembranvernebler von der Intensivstation angefordert
⮑ Verlauf & Reassessment
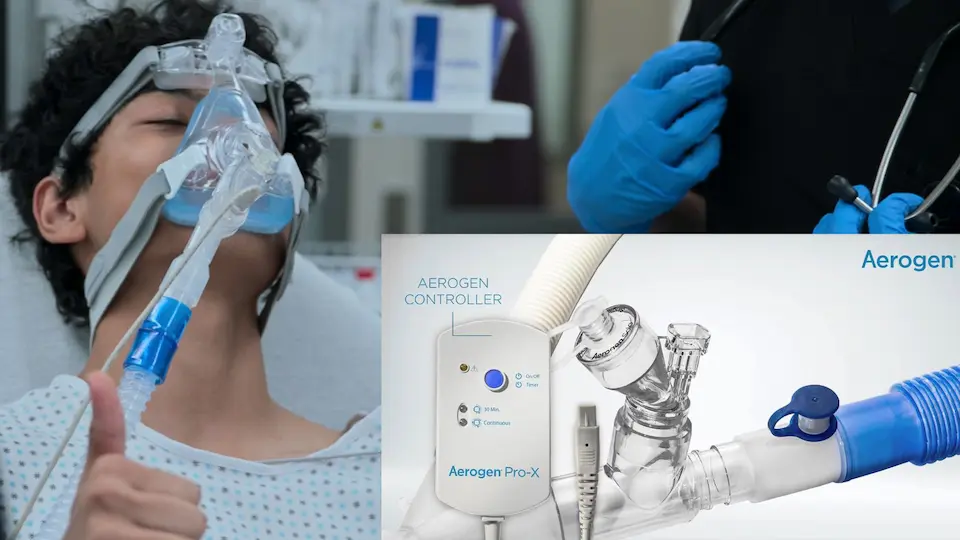
Zieht weiterhin massiv ein. Anforderung eines Aerogen-Schwingmembranverneblers, um eine optimale Tröpfchengröße von 2-5 Mikrometern zu gewährleisten.
Klinische Medien
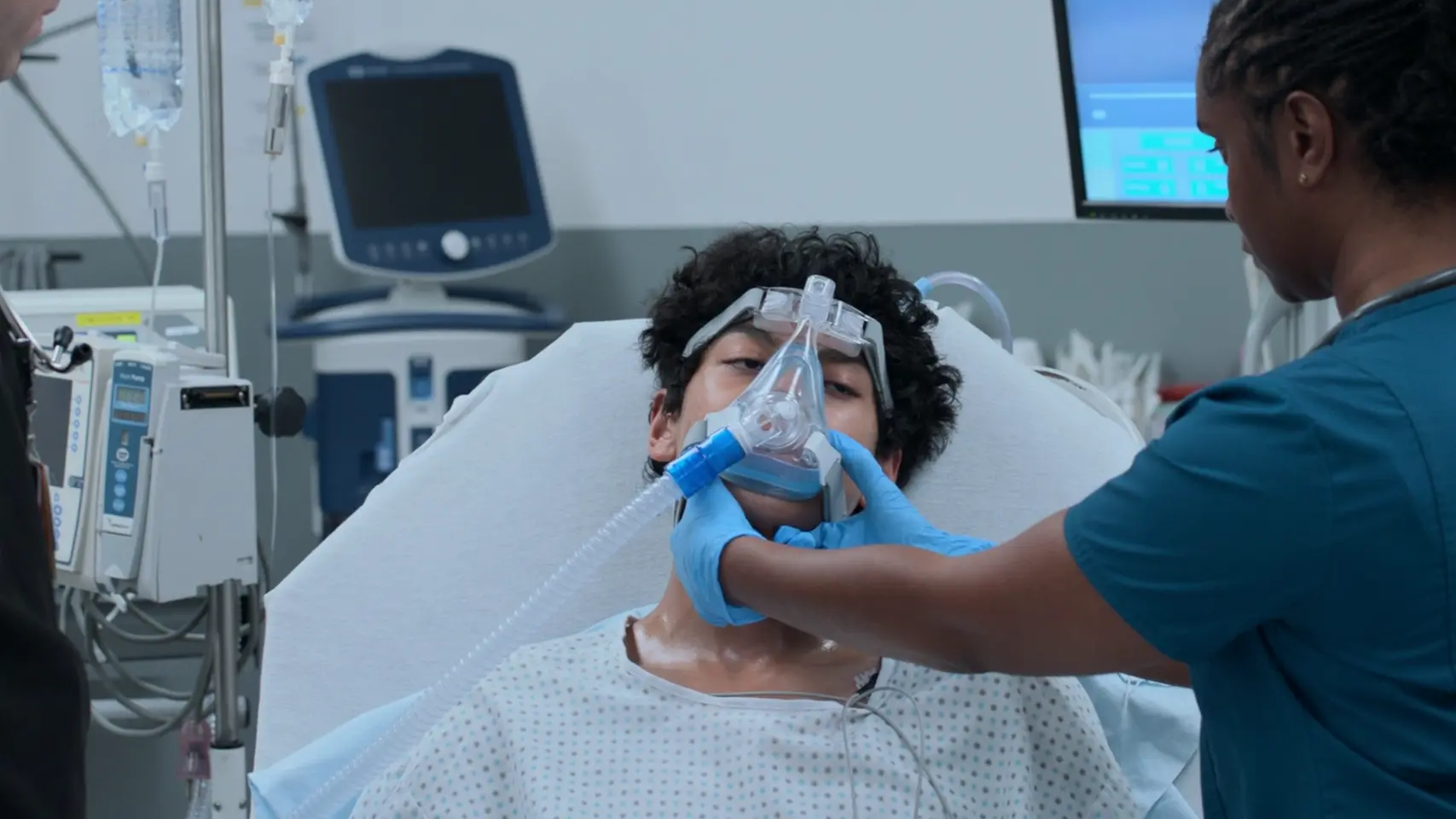
Reevaluation & positive Therapieantwort
Beurteilung des Patienten nach Medikamentengabe über das Aerogen-Verneblersystem.
+1
Reevaluation & positive Therapieantwort
Beurteilung des Patienten nach Medikamentengabe über das Aerogen-Verneblersystem.
Klinische Entscheidungsfindung
Die fortschrittliche Schwingmembrantechnologie des Aerogen-Systems erzeugte eine optimale Tröpfchengröße von 2 bis 5 Mikrometern, sodass der Bronchodilatator schließlich in die stark verengten distalen Atemwege vordringen konnte. Der Bronchospasmus löst sich, was sich im Übergang von einer „Silent Chest“ zu exspiratorischem Giemen zeigt und auf einen verbesserten inspiratorischen Atemfluss hinweist.
Diagnostik & Befunde
- Körperliche Untersuchung (Auskultation)
Befunde:
- Atemzugvolumina (Tidalvolumina) sind deutlich gestiegen.
- Atemgeräusche gebessert; Giemen tritt jetzt nur noch exspiratorisch auf.
- Patient ist in der Lage zu sprechen, was eine signifikante Reduktion der Lufthunger-Symptomatik anzeigt.
Maßnahmen
- Fortgesetzte Überwachung und medikamentöse Therapie
⮑ Verlauf & Reassessment
Signifikante klinische Besserung. Der Patient bewegt mehr Luft und spricht, was dem Team ein trügerisches Gefühl der vollständigen Erholung gibt, kurz bevor eine plötzliche Komplikation auftritt.
Klinische Medien
Kritische Verschlechterung & Abgewendete Fehldiagnose
Der Patient erschöpft zunehmend und entsättigt rapide. Der Arzt bereitet die Intubation vor.
+3
Kritische Verschlechterung & Abgewendete Fehldiagnose
Der Patient erschöpft zunehmend und entsättigt rapide. Der Arzt bereitet die Intubation vor.
Klinische Entscheidungsfindung
Dr. Langdon geht davon aus, dass eine asthmabedingte Atemmuskelerschöpfung eine RSI (Ketamin/Rocuronium) erfordert. Dr. Crus erkennt, dass eine plötzliche Verschlechterung bei einem Asthmatiker ohne Trauma ein Spontanpneumothorax infolge von Air Trapping (Auto-PEEP) und anschließender Alveolarruptur sein könnte. Er bricht die Intubation ab, da eine Überdruckbeatmung einen fatalen Spannungspneumothorax verursachen würde.
Diagnostik & Befunde
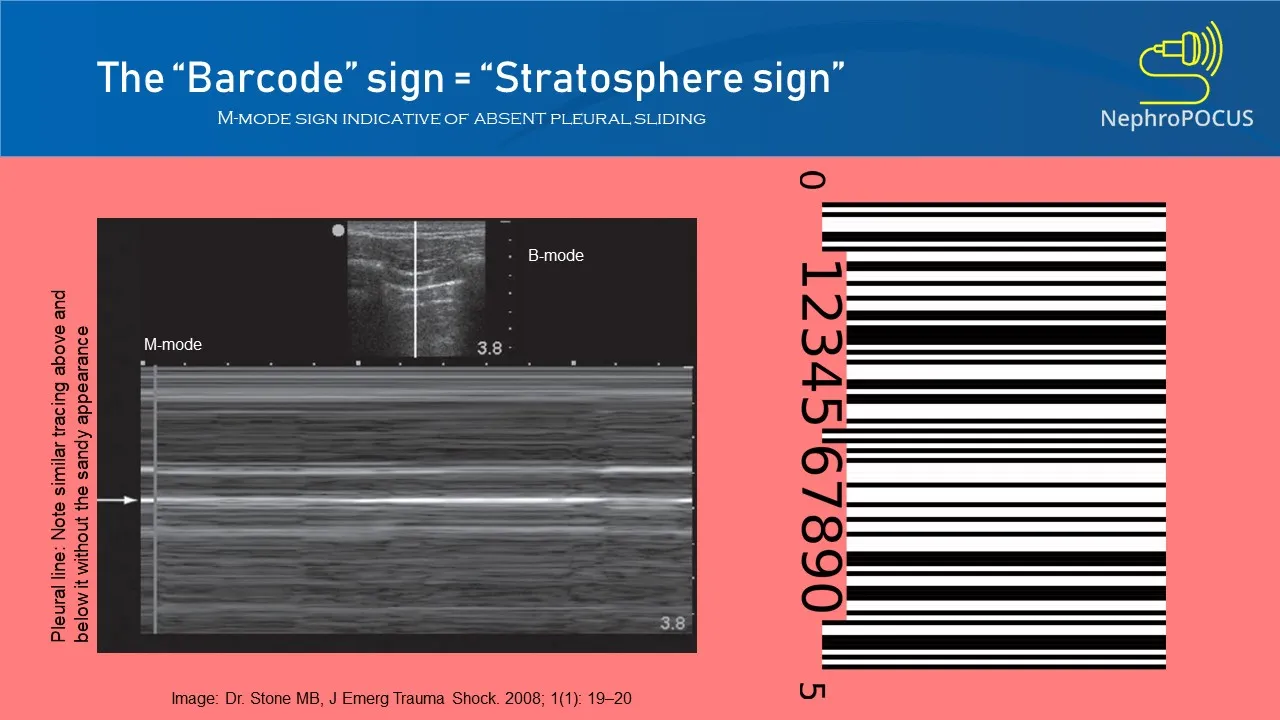
- Point-of-Care-Ultraschall der Lunge (POCUS)
Befunde:
- Fehlendes Pleuragleiten auf dem rechten Hämithorax, was einen Pneumothorax bestätigt.
Maßnahmen
- Intubation abgebrochen
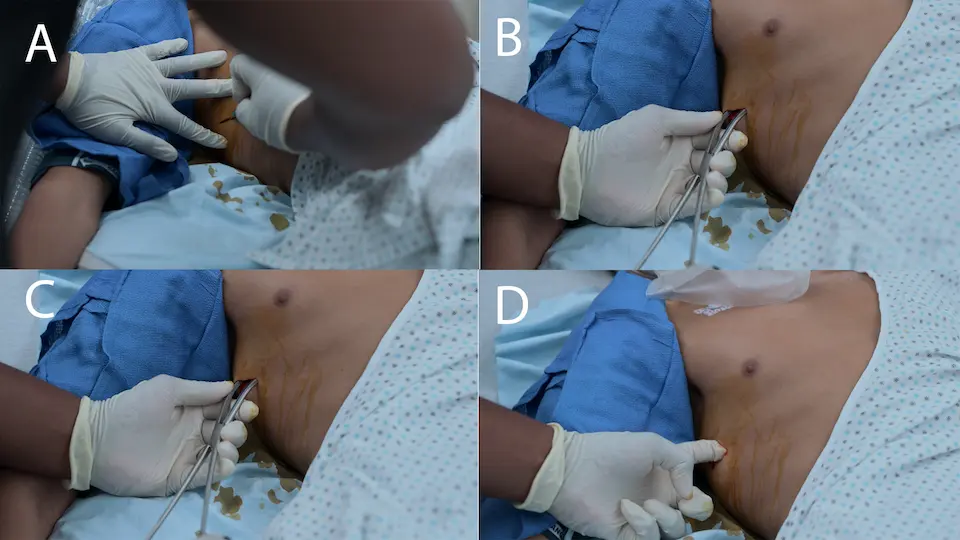
- Finger-Thorakostomie (offene Minithorakostomie) durch Dr. Crus zur raschen Dekompression des rechten Pneumothorax
- Implizite Anlage einer Thoraxdrainage oder eines Pigtail-Katheters (außerhalb des Bildes), um die Lungenexpansion nach der initialen digitalen Exploration aufrechtzuerhalten.
⮑ Verlauf & Reassessment
Finger-Thorakostomie erfolgreich bei der schnellen Entlastung der eingeschlossenen Luft, wodurch ein Atem- und Herzstillstand abgewendet wird.
Klinische Medien
Reevaluation & Disposition
Routinemäßige Zustandskontrolle nach Dekompression und medikamentöser Therapie.
Reevaluation & Disposition
Routinemäßige Zustandskontrolle nach Dekompression und medikamentöser Therapie.
Klinische Entscheidungsfindung
Der Bronchospasmus des Patienten ist gelöst, und die Steroide beginnen zu wirken. Die Oxygenierung ist gut. Die zugrunde liegende Ursache (fehlende Erhaltungsmedikation) muss vor der Entlassung geklärt werden, um eine rasche Wiederaufnahme (Drehtüreffekt) zu verhindern.
Diagnostik & Befunde
- Auskultation
Befunde:
- Vereinzeltes endexspiratorisches Giemen (signifikante Besserung im Vergleich zur Silent Chest).
Maßnahmen
- Systemische Kortikosteroide
- Sozialdienst/Kostenübernahme-Hilfe für die Verschreibung von Symbicort
⮑ Verlauf & Reassessment
Patient ist stabil und deutlich gebessert.
Diagnosen & Disposition
Diagnosen im Verlauf
- [Initiale Versorgung]Status asthmaticus
- [Kritische Verschlechterung]Spontanpneumothorax (rechts) sekundär zu Air Trapping
Aktuelle Disposition
Stationär zur Überwachung und Fortführung der Steroidtherapie aufgenommen. Voraussichtliche Entlassung in 1-2 Tagen mit einem neuen Symbicort-Inhalator, der vom Krankenhaus gestellt wird, um die Lücke in der Medicaid-Versorgung zu überbrücken.
Fallanalyse
Episodenkontext
Der Fall beleuchtet die systemische, reale Gefahr, die entsteht, wenn Patienten aufgrund bürokratischer Hürden (Verlust von Medicaid wegen eines verpassten Weiterbewilligungsantrags) den Zugang zu Präventivmedikamenten verlieren. Auf narrativer Ebene fordert dies Dr. Langdon heraus, der kürzlich aus einer 10-monatigen Abwesenheit zurückgekehrt ist. Sein Beinahe-Fehler, einen Pneumothorax zu intubieren, erschüttert sein Selbstvertrauen und löst eine Diskussion über das Akzeptieren menschlicher Fehler und den ständigen Druck in der Notfallmedizin aus.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Die medizinische Darstellung ist äußerst präzise. Die Intubation eines Patienten im schweren Status asthmaticus ist aufgrund des extremen Risikos von Überblähung, Barotrauma und hämodynamischem Kollaps ein absolutes Verfahren der letzten Wahl („Ultima Ratio“). Die Anwendung von Adrenalin i.m., Magnesium i.v., kontinuierlicher Verneblung und BiPAP (NIV) sind anerkannte Goldstandards, um den Tubus zu vermeiden. Darüber hinaus ist der Spontanpneumothorax eine bekannte Komplikation bei Asthma aufgrund der alveolären Überblähung (Auto-PEEP). Die rechtzeitige Erkennung mittels POCUS vor Anwendung einer Überdruckbeatmung zeugt von exzellenter Notfallmedizin.
Komplikationen & Fehler
- Dr. Langdon unterlag einem Anchoring Bias bezüglich der Atemmuskelerschöpfung und leitete direkt die Intubation ein, ohne den Patienten auf einen Pneumothorax neu zu evaluieren, als dieser akut dekompensierte.
- Wäre Dr. Crus nicht eingeschritten, hätte die Relaxierung und die Anwendung einer Überdruckbeatmung (VPP) den einfachen Pneumothorax rasch in einen tödlichen Spannungspneumothorax verwandelt.
Klinische Pearls
Vermeiden Sie die Intubation bei Asthmatikern, wenn irgend möglich. Schöpfen Sie alle nicht-invasiven Optionen (BiPAP, Adrenalin, Magnesium, Heliox) voll aus, da die mechanische Beatmung ein hohes Risiko für ein massives Barotrauma und schwere Hypotension birgt.
Wenn sich ein asthmatischer Patient plötzlich verschlechtert oder einen plötzlichen Sättigungsabfall erleidet, muss sofort auf einen Spontanpneumothorax untersucht werden. Air Trapping führt leicht zur Ruptur der Alveolen.
Point-of-Care-Ultraschall am Krankenbett (POCUS) ist der schnellste und zuverlässigste Weg, um einen Pneumothorax bei einem kritisch kranken Patienten zu diagnostizieren oder auszuschließen. Achten Sie auf das Fehlen des Pleuragleitens.
Schwingmembranvernebler (wie Aerogen) sind äußerst vorteilhaft bei der Verabreichung von Bronchodilatatoren an kritisch kranke Asthmatiker unter nicht-invasiver Beatmung (BiPAP). Im Gegensatz zu traditionellen Düsenverneblern leiten sie keinen zusätzlichen Gasfluss in das geschlossene Schlauchsystem, wodurch Veränderungen der eingestellten Drücke und der FiO2 vermieden werden, und sie liefern konsistent eine optimale Tröpfchengröße von 2-5 Mikrometern für eine maximale Deposition in den distalen Atemwegen.
Für die schnelle Dekompression eines Spannungspneumothorax bei einem instabilen Patienten wird die Finger-Thorakostomie (offene Minithorakostomie) zunehmend zum Standard gegenüber der Nadeldekompression. Die Nadel-Thorakostomie (Entlastungspunktion) weist eine hohe Versagensrate aufgrund unzureichender Katheterlänge, Knickbildung oder Verstopfung durch Gewebe/Blut auf. Die Finger-Thorakostomie hingegen garantiert einen sicheren pleuralen Zugang, ermöglicht die taktile Bestätigung der Lunge und dient als sofortiger Leitweg für die Anlage einer Thoraxdrainage.