Anamnese der jetzigen Erkrankung
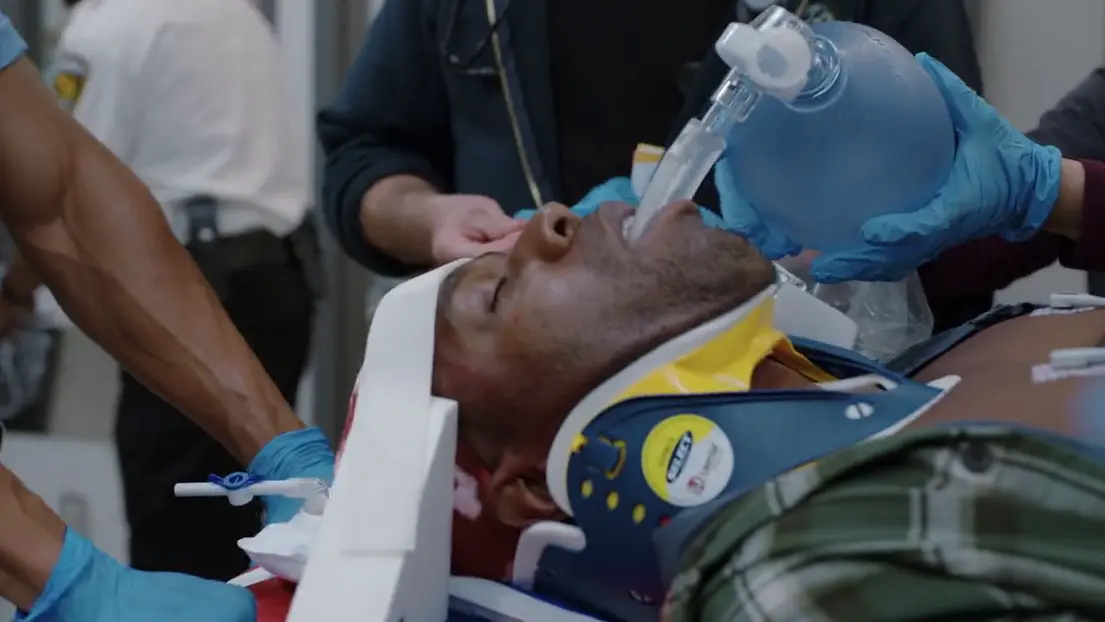
Die Patientin stürzte von einem U-Bahn-Bahnsteig (Linie 'T'), wobei ihr Fuß zwischen dem Bahnsteig und einem einfahrenden Zug eingeklemmt wurde. Dies führte zu einer schweren Degloving-Verletzung und einer offenen Luxationsfraktur des rechten Unterschenkels und Sprunggelenks. Der Unfallmechanismus des Sturzes ist initial unklar; Umstehende berichten, sie sei möglicherweise ohnmächtig geworden (Synkope), gestolpert oder gestoßen worden. Sie wurde von einem Ersthelfer gerettet, der dabei ein Schädel-Hirn-Trauma erlitt. Die Patientin präsentiert sich mit extremen Schmerzen, die auf eine initiale Opiatgabe refraktär sind. Aufgrund einer massiven Sprachbarriere ist keine Anamneseerhebung möglich.

Verlauf in der Notaufnahme
Trauma-Triage und Erstversorgung
Einlieferung durch den Rettungsdienst (EMS) nach Sturz vom U-Bahn-Bahnsteig und Quetschtrauma.
+1
Trauma-Triage und Erstversorgung
Einlieferung durch den Rettungsdienst (EMS) nach Sturz vom U-Bahn-Bahnsteig und Quetschtrauma.
Klinische Entscheidungsfindung
Primary Survey ist unauffällig (Atemwege, Atmung, Kreislauf intakt). Angesichts des unbeobachteten Sturzes muss die medizinische Entscheidungsfindung (MDM) internistische/neurologische Ursachen für eine Synkope (TIA, Apoplex, Herzrhythmusstörungen) im Gegensatz zu einem mechanischen Sturz oder einer Körperverletzung berücksichtigen. Die extremen Schmerzen erfordern eine sofortige Analgesie, jedoch könnten systemische Opioide das Bewusstsein trüben und die neurologische Beurteilung eines potenziellen okkulten Schädel-Hirn-Traumas (SHT) verfälschen.
Diagnostik & Befunde
- EKG
- Troponin
- CCT (Schädel-CT)
- Polytrauma-CT (Ganzkörper-CT nach Trauma-Protokoll)
Befunde:
- Degloving-Verletzung (Ablederung) am rechten Unterschenkel
- Offene Luxationsfraktur des Sprunggelenks
- Kein offensichtliches Schädel-Hirn-Trauma im Primary Survey
- Patientin ist wach, schreit vor Schmerz, Kommunikation auf Englisch nicht möglich
Maßnahmen
- Fentanyl 50 µg i.v. (durch Rettungsdienst/Pflege verabreicht, wirkungslos)
- Cefazolin 2 g i.v.
- Gentamicin 400 mg i.v.
⮑ Verlauf & Reassessment
Patientin schreit weiterhin vor starken Schmerzen; 50 µg Fentanyl brachten keine Linderung. Kommunikation aufgrund der Sprachbarriere weiterhin unmöglich.
Klinische Medien

Schmerztherapie
Therapierefraktäre Schmerzen und Diskussion über systemische vs. regionale Analgesie.
+1
Schmerztherapie
Therapierefraktäre Schmerzen und Diskussion über systemische vs. regionale Analgesie.
Klinische Entscheidungsfindung
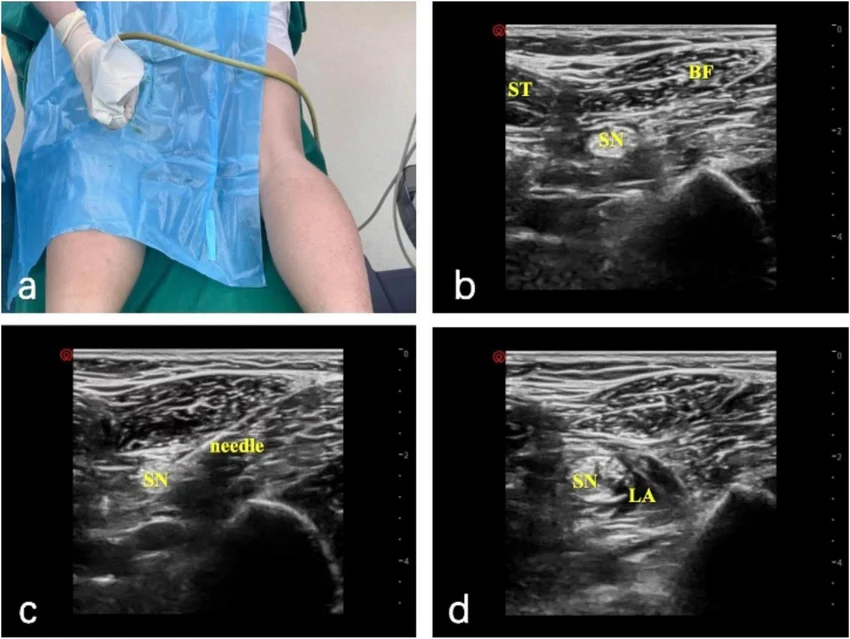
Dr. Collins weigert sich, wie von Dr. Garcia gefordert, Morphin zu spritzen. Sie verweist auf das Risiko einer Bewusstseinstrübung der Patientin, bevor eine fundierte neurologische Untersuchung und ein Schädel-CT intrakranielle Pathologien ausschließen können. Sie entscheiden sich für eine Regionalanästhesie mittels Poplitealblock (Blockade des N. ischiadicus) unter Verwendung von Marcain (Bupivacain), was eine lokale Anästhesie des Unterschenkels ohne systemische sedierende Nebenwirkungen ermöglicht.
Diagnostik & Befunde
Befunde:
- Unfähigkeit, eine gründliche körperliche Untersuchung durchzuführen, da die Patientin unter extremen Schmerzen leidet und um sich schlägt.
Maßnahmen
- Ultraschallgesteuerter Poplitealblock mit Marcain
⮑ Verlauf & Reassessment
Blockade erfolgreich durchgeführt. Es dauert ca. 10 Minuten bis zur vollen Wirkung. Patientin beginnt sich zu beruhigen, was einen sichereren Transport ins CT ermöglicht.
Klinische Medien
Orthopädischer Eingriff
Notwendigkeit der Reposition der offenen Luxationsfraktur vor dem CT, um eine weitere neurovaskuläre Kompromittierung zu verhindern.
+2
Orthopädischer Eingriff
Notwendigkeit der Reposition der offenen Luxationsfraktur vor dem CT, um eine weitere neurovaskuläre Kompromittierung zu verhindern.
Klinische Entscheidungsfindung
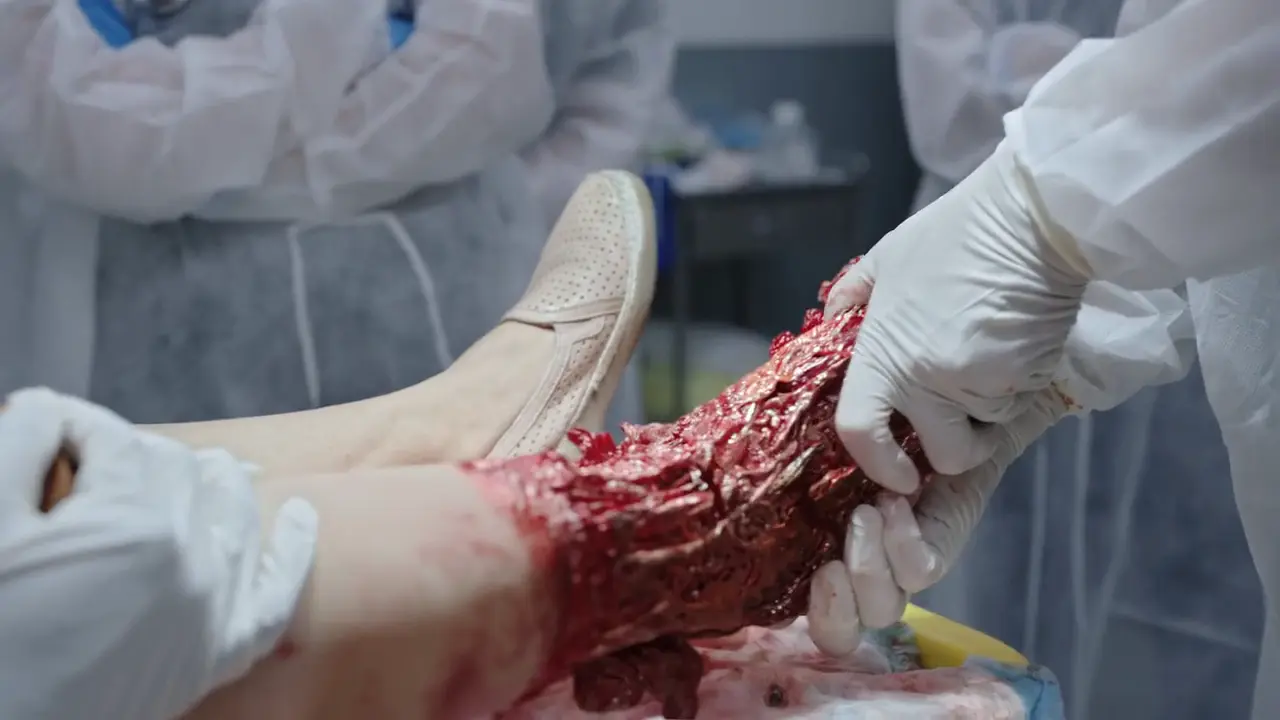
Vor der Reposition muss der Gefäßstatus beurteilt werden. Eine vollständig durchtrennte Arterie könnte spasmieren und thrombosieren (Hämostase), aber eine partiell durchtrennte Arterie wird bei Manipulation stark bluten. Vor der Reposition des kontaminierten Knochens in den Weichteilmantel muss ein tiefer Gewebe-/Knochenabstrich der freiliegenden Fibula entnommen werden.
Diagnostik & Befunde
- Wundabstrich (Kultur) der offenen Fibula
Befunde:
- Grob deformiertes Sprunggelenk mit freiliegender Fibula.
Maßnahmen
- Manuelle Reposition der Luxationsfraktur (Garcia stabilisiert das Knie, Collins übt distalen Zug aus und bewegt nach medial, um das Tibia-Impingement aufzuheben)
⮑ Verlauf & Reassessment
Fraktur erfolgreich reponiert. Die visuelle Schwere der Verletzung und der Repositionsprozess führen bei der Medizinstudentin Victoria Javadi zu einer vasovagalen Synkope.
Klinische Medien

Befundbesprechung und Disposition
Ergebnisse des Polytrauma-CTs sind negativ bezüglich weiterer traumatischer Verletzungen.
Befundbesprechung und Disposition
Ergebnisse des Polytrauma-CTs sind negativ bezüglich weiterer traumatischer Verletzungen.
Klinische Entscheidungsfindung
Bei negativem Polytrauma-CT beschränkt sich das unmittelbare Trauma auf die orthopädische Verletzung. Garcia schlägt eine direkte Aufnahme in die Unfallchirurgie/Orthopädie vor. Langdon hält dagegen, dass der unbeobachtete Sturz (mögliche Synkope) eine zugrunde liegende internistische Ätiologie darstellt, die von der Orthopädie nicht primär behandelt wird. Sie einigen sich darauf, dass die Patientin zur Abklärung der Synkope primär in die Innere Medizin aufgenommen wird, wobei die Orthopädie konsiliarisch zur operativen Versorgung des Beins hinzugezogen wird.
Diagnostik & Befunde
- Befundung des Polytrauma-CTs
Befunde:
- Negatives Polytrauma-CT (keine intrakranielle Blutung, kein stumpfes Thorax- oder Abdominaltrauma).
Maßnahmen
- Bestätigung der Verabreichung der zuvor angeordneten i.v. Antibiose (Cefazolin und Gentamicin)
⮑ Verlauf & Reassessment
Patientin bleibt stabil, aber die Disposition verzögert sich bis zum Eintreffen der internistischen und orthopädischen Konsile. Sprachbarriere besteht weiterhin.
Soziale / Sprachliche Intervention
Anhaltende Unfähigkeit zur Anamneseerhebung oder Einholung des Informed Consent aufgrund einer nicht identifizierten Sprache.
Soziale / Sprachliche Intervention
Anhaltende Unfähigkeit zur Anamneseerhebung oder Einholung des Informed Consent aufgrund einer nicht identifizierten Sprache.
Klinische Entscheidungsfindung
Bisherige Versuche mit Dolmetscherdiensten scheiterten (falscher Verdacht auf Pakistanisch/Urdu/Hindi). Dr. Collins nutzt geografisches Kartenmaterial und Zeigegesten, um das Herkunftsland der Patientin zu ermitteln und den korrekten Dolmetscher anzufordern.
Diagnostik & Befunde
- Interview mittels geografischer Zuordnung
Befunde:
- Patientin gibt an, aus Nepal zu stammen und Nepali zu sprechen.
Maßnahmen
- Anforderung eines Nepali-Dolmetscherdienstes
⮑ Verlauf & Reassessment
Sprache identifiziert, was eine ordnungsgemäße Anamneseerhebung und die Einholung der Einwilligung (Informed Consent) für die anstehende orthopädische Operation ermöglicht.
Diagnosen & Disposition
Diagnosen im Verlauf
- [Trauma-Triage]Offene Luxationsfraktur Typ III des Sprunggelenks mit Degloving-Verletzung
- [Befundbesprechung]Synkope unklarer Ätiologie
Aktuelle Disposition
Aufnahme in die Innere Medizin mit orthopädischem Konsil zur operativen Versorgung der offenen Fraktur.
Fallanalyse
Episodenkontext
Die Patientin dient als hochakuter, visuell dramatischer Trauma-Fall zum Auftakt der Episode. Ihr Fall etabliert die chaotische Natur des 'Pitt' (der Notaufnahme), führt den Konflikt zwischen der einfühlsamen/vorsichtigen Assistenzärztin (Collins) und der fähigen, aber schroffen Chirurgin (Yolanda Garcia) ein und fungiert als Auslöser für den Ersthelfer (Sam Wallace), der letztendlich ein Schädel-Hirn-Trauma erleidet. Darüber hinaus löst die grausame Natur ihrer Verletzung bei der Medizinstudentin (Javadi) eine Synkope aus, was Javadis Charakterbogen im Umgang mit dem Imposter-Syndrom und extremem Druck einleitet.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Das medizinische Management ist in hohem Maße akkurat. Der Einsatz eines Poplitealblocks bei einer schweren Verletzung der unteren Extremität, um systemische Opioide bei einer Patientin zu vermeiden, die noch ein Schädel-CT benötigt, entspricht exzellenter, leitliniengerechter Notfallmedizin. Die sofortige Gabe von intravenösen Breitbandantibiotika (Cefazolin und Gentamicin) bei einer offenen Fraktur Typ III ist perfekt auf ATLS- und orthopädische Leitlinien abgestimmt. Die Diskussion über die Aufnahme in die Innere Medizin vs. Orthopädie ist eine sehr realistische Darstellung interdisziplinärer Dynamiken, wenn ein chirurgischer Patient ein zugrunde liegendes internistisches Problem (Synkope) aufweist.
Komplikationen & Fehler
- Der initiale Versuch, Morphin zu spritzen, bevor der Kopf mittels CT abgeklärt oder eine verlässliche neurologische Untersuchung etabliert wurde, hätte ein Fehler sein können, auch wenn Dr. Heather Collins dies rechtzeitig erkannte und verhinderte.
- Die Sprachbarriere verursachte erhebliche Verzögerungen bei der Anamneseerhebung; ein früherer Einsatz von visuellen Hilfsmitteln oder einem Video-Dolmetscherdienst mit einer größeren Auswahl an Sprachen hätte die Versorgung beschleunigen können.
Klinische Pearls
Bei schweren Traumata mit einem Unfallmechanismus, der auf ein mögliches Schädel-Hirn-Trauma oder eine ungeklärte Synkope hindeutet, ist der Regionalanästhesie (wie z.B. einem Poplitealblock) der Vorzug vor systemischen Opioiden zu geben, um die Beurteilbarkeit des neurologischen Status zu erhalten.
Vor der Reposition einer offenen Fraktur in das Wundbett sollte immer ein mikrobiologischer Abstrich (Kultur) entnommen werden, um eine präzise, gezielte Antibiotherapie bei einer nachfolgenden Osteomyelitis sicherzustellen.
Ein negatives Polytrauma-CT schließt traumatische Begleitverletzungen aus, erklärt jedoch nicht die Ursache eines unbeobachteten Sturzes. Bei älteren Erwachsenen oder Fällen von ungeklärter Synkope sollte immer die zugrunde liegende internistische Ursache (EKG, Troponin, CCT) weiter abgeklärt werden.