Histoire de la maladie actuelle
Le patient présente des antécédents d'asthme depuis l'enfance. A perdu sa couverture d'assurance maladie (Medicaid) il y a deux mois suite à un oubli de renouvellement administratif, entraînant l'incapacité de financer ses traitements de fond (Symbicort, montélukast). N'a utilisé que du salbutamol en traitement de secours. S'est présenté aux urgences en détresse respiratoire sévère après avoir utilisé son nébuliseur à domicile toutes les heures sans soulagement.
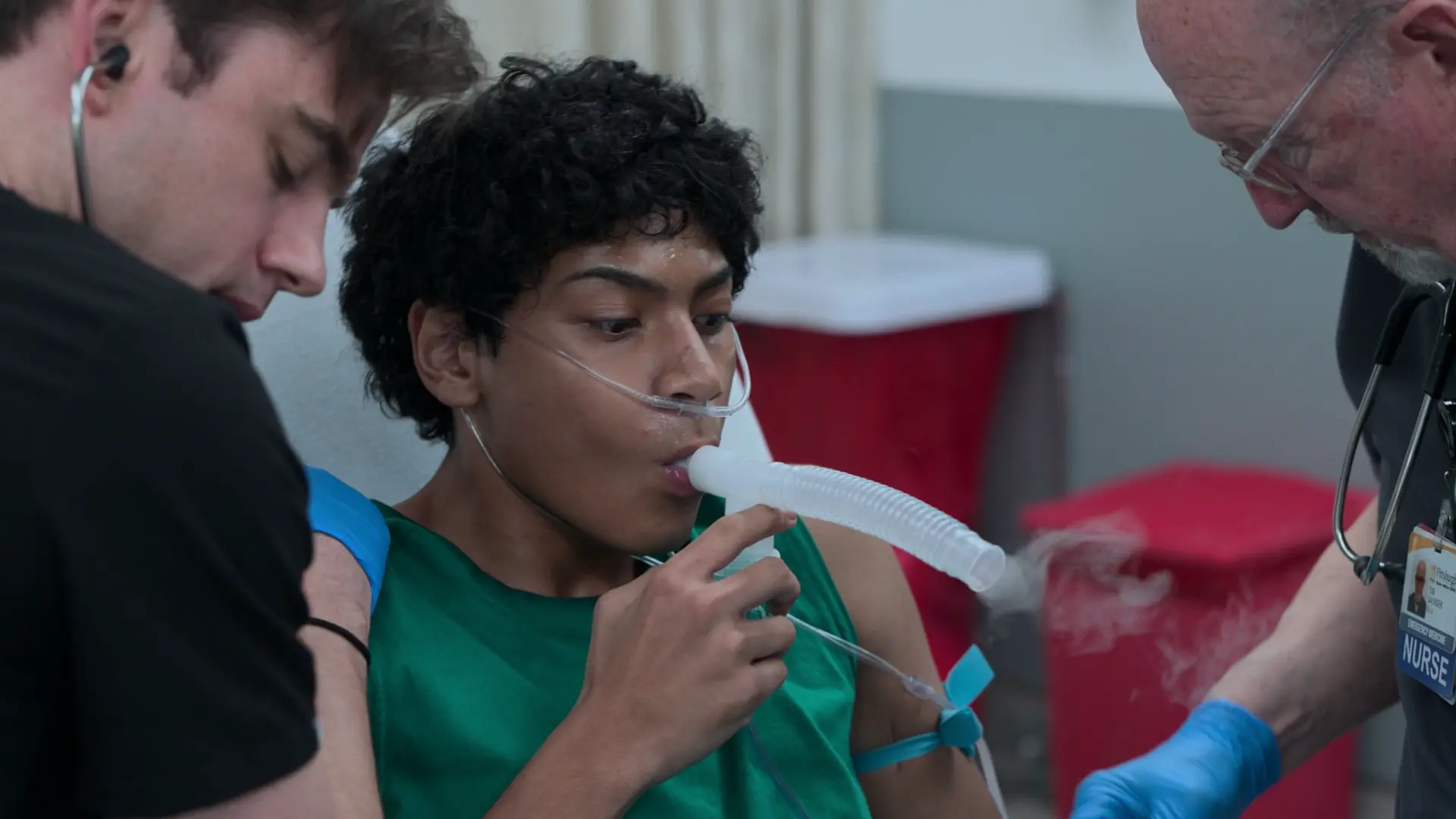
Parcours aux urgences
Réanimation initiale
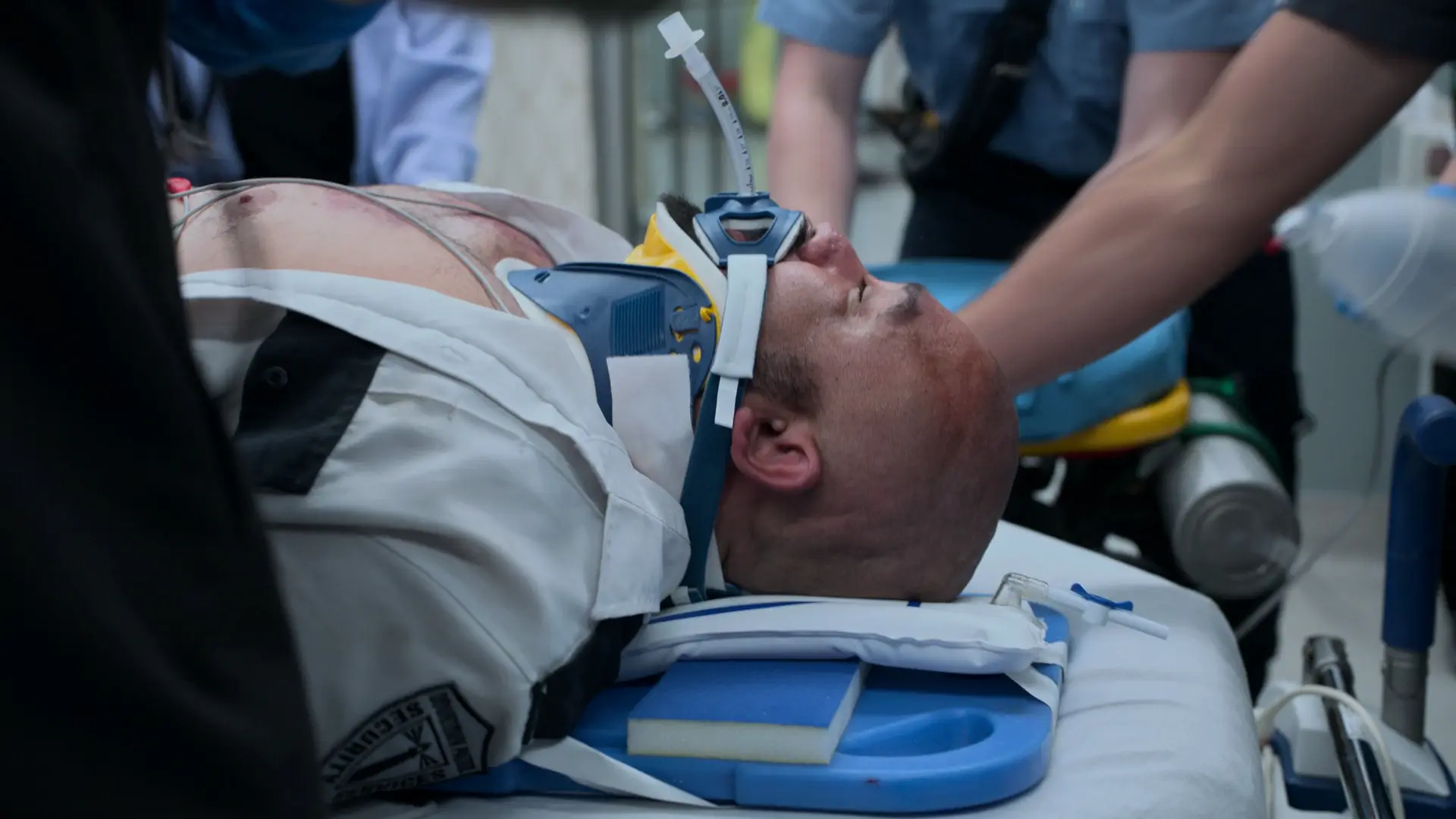
Présentation lors des transmissions indiquant un asthme aigu grave (état de mal asthmatique) réfractaire au traitement habituel à domicile.
+1
Réanimation initiale
Présentation lors des transmissions indiquant un asthme aigu grave (état de mal asthmatique) réfractaire au traitement habituel à domicile.
Raisonnement clinique
Le bronchospasme du patient est si serré que le salbutamol nébulisé ne pénètre pas dans les voies aériennes distales. Une bronchodilatation systémique immédiate est nécessaire pour lever le spasme suffisamment afin que les nébulisations puissent agir.
Examens & résultats
- Examen clinique (ventilation à peine perceptible, recrutement majeur des muscles accessoires)
Résultats:
- Silence auscultatoire / murmure vésiculaire sévèrement diminué en raison d'une bronchoconstriction extrême.
Interventions
- Nébulisation continue de salbutamol à 20 mg/h
- Adrénaline 0,3 mg en IM dans la cuisse
⮑ Évolution & réévaluation
Aucune amélioration immédiate ; le patient reste très spastique.
Médias cliniques
Escalade thérapeutique
5 minutes après l'adrénaline, le patient présente toujours un bronchospasme majeur et ne ventile pas adéquatement.
+1
Escalade thérapeutique
5 minutes après l'adrénaline, le patient présente toujours un bronchospasme majeur et ne ventile pas adéquatement.
Raisonnement clinique
Le patient s'approche de l'insuffisance respiratoire aiguë. L'intubation dans le cadre d'un asthme sévère comporte un risque très élevé d'arrêt cardiaque en raison du piégeage gazeux sévère (auto-PEP) et de la diminution du retour veineux. Il est impératif d'optimiser toutes les voies médicales non invasives au préalable.
Examens & résultats
Résultats:
- Hypoxémie persistante et ventilation inefficace.
Interventions
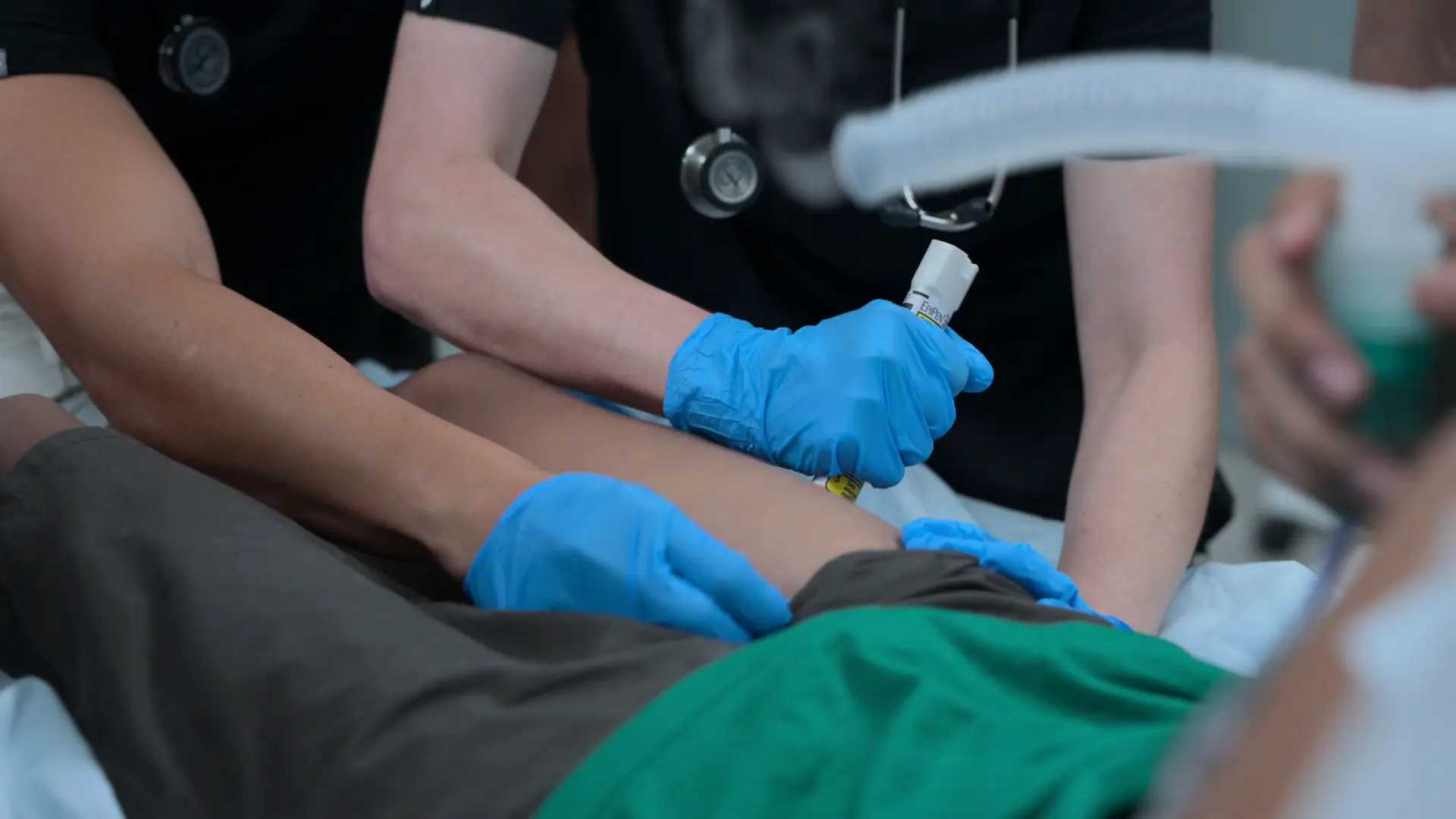
- Initiation de la VNI (BiPAP, AI : 10, PEP : 5) avec nébuliseur en ligne
- Deuxième dose d'adrénaline IM
- Sulfate de magnésium 50 mg/kg IV
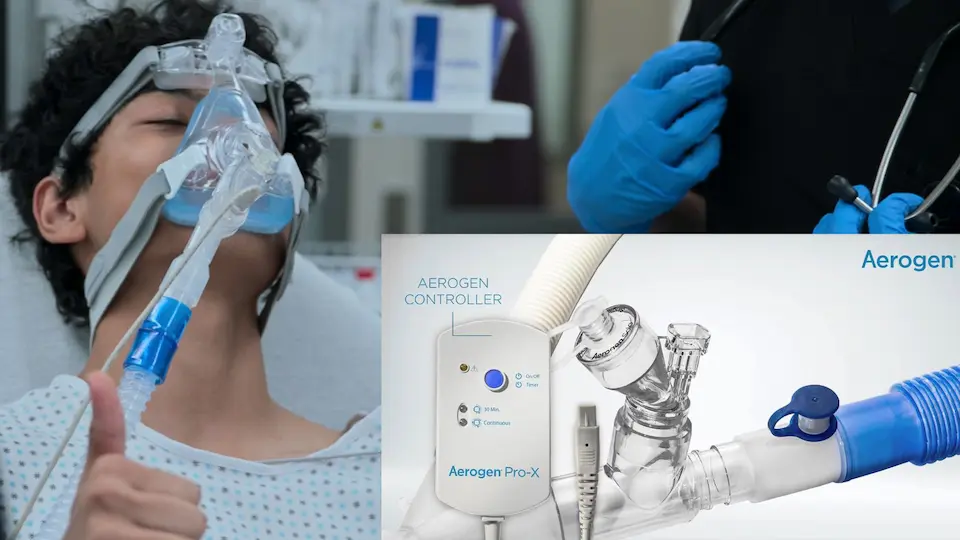
- Demande d'un nébuliseur à tamis vibrant Aerogen auprès de l'unité
⮑ Évolution & réévaluation
Continue de présenter un tirage important. Un nébuliseur à tamis vibrant Aerogen est demandé pour optimiser la délivrance de gouttelettes d'une taille de 2 à 5 microns.
Médias cliniques
Réévaluation et réponse positive au traitement
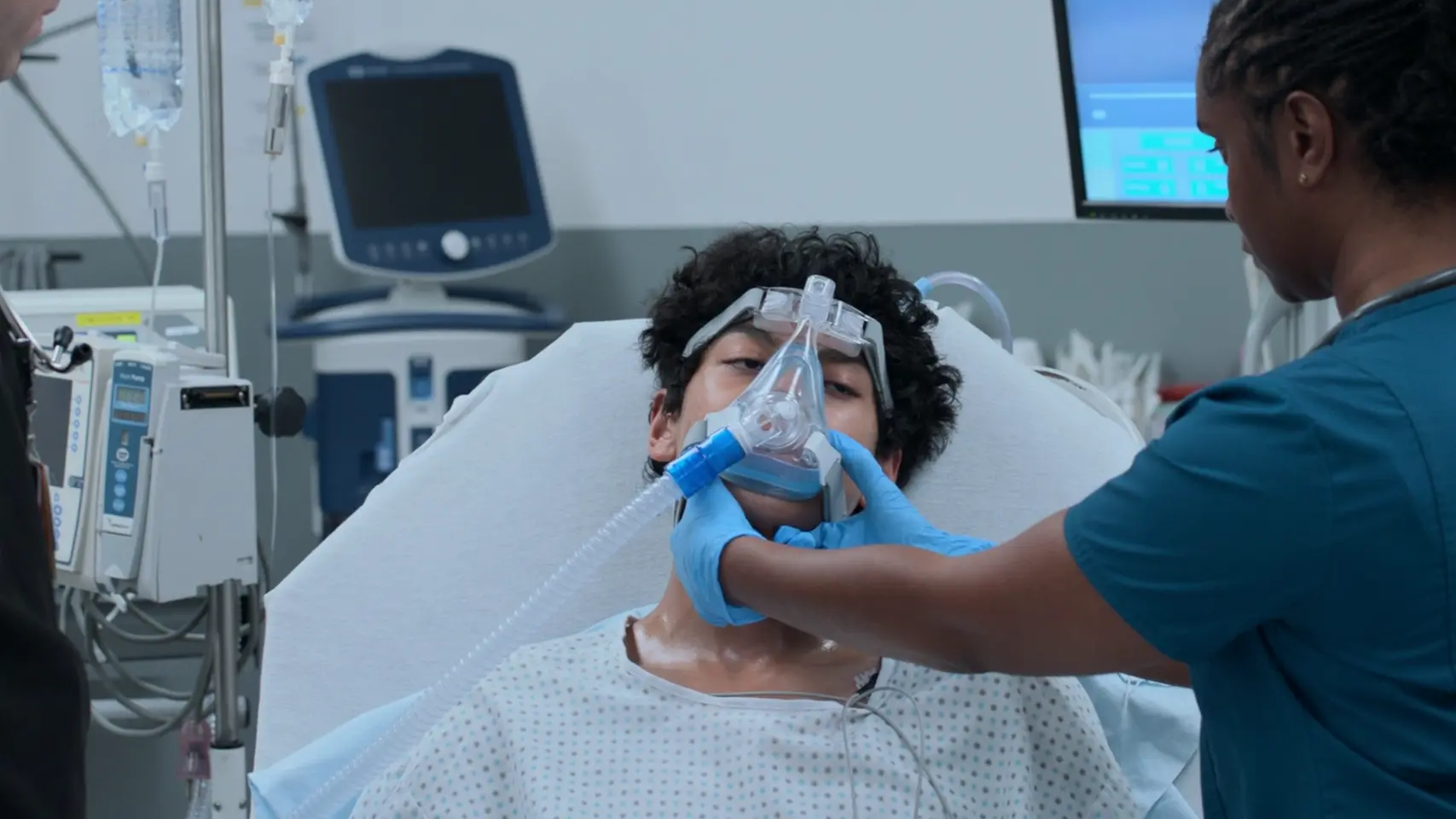
Évaluation du patient après l'administration des traitements via le système de nébulisation Aerogen.
+1
Réévaluation et réponse positive au traitement
Évaluation du patient après l'administration des traitements via le système de nébulisation Aerogen.
Raisonnement clinique
La technologie avancée à tamis vibrant de l'Aerogen a généré une taille de gouttelettes optimale (2 à 5 microns), permettant au bronchodilatateur de finalement pénétrer les voies aériennes distales sévèrement collabées. Le bronchospasme du patient cède, passant d'un silence auscultatoire à des sibilants expiratoires, ce qui indique une reprise du débit d'air inspiratoire.
Examens & résultats
- Examen clinique (Auscultation)
Résultats:
- Les volumes courants (Vt) sont visiblement augmentés.
- Le murmure vésiculaire s'améliore ; les sibilants sont désormais uniquement expiratoires.
- Le patient est capable de parler (« Langage ! »), indiquant une réduction significative de la soif d'air.
Interventions
- Poursuite de la surveillance et du traitement médical
⮑ Évolution & réévaluation
Amélioration clinique significative. Le patient mobilise plus d'air et s'exprime, donnant à l'équipe une fausse impression de résolution totale juste avant l'apparition d'une complication brutale.
Médias cliniques
Détérioration critique et erreur diagnostique évitée
Le patient commence à s'épuiser et désature rapidement. Le médecin se prépare à intuber.
+3
Détérioration critique et erreur diagnostique évitée
Le patient commence à s'épuiser et désature rapidement. Le médecin se prépare à intuber.
Raisonnement clinique
Le Dr Langdon suppose que l'épuisement respiratoire dû à l'asthme justifie une Intubation en Séquence Rapide (ISR : Kétamine/Rocuronium). Le Dr Crus reconnaît qu'une détérioration brutale sans notion de traumatisme chez un asthmatique peut être le signe d'un pneumothorax spontané dû au piégeage gazeux (auto-PEP) causant une rupture alvéolaire. Il interrompt la procédure d'intubation car l'instauration d'une ventilation en pression positive provoquerait un pneumothorax suffocant (sous tension) mortel.
Examens & résultats
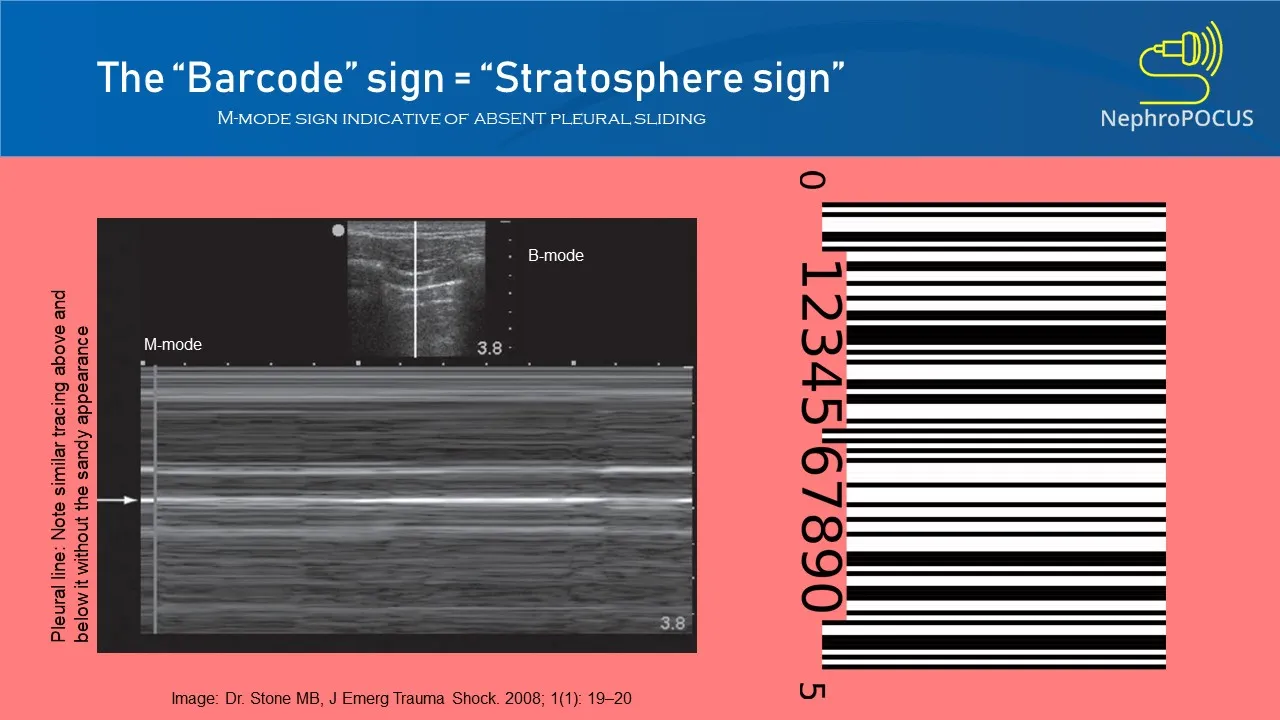
- Échographie pleuropulmonaire au lit (POCUS)
Résultats:
- Absence de glissement pleural sur l'hémithorax droit, confirmant un pneumothorax.
Interventions
- Procédure d'intubation avortée
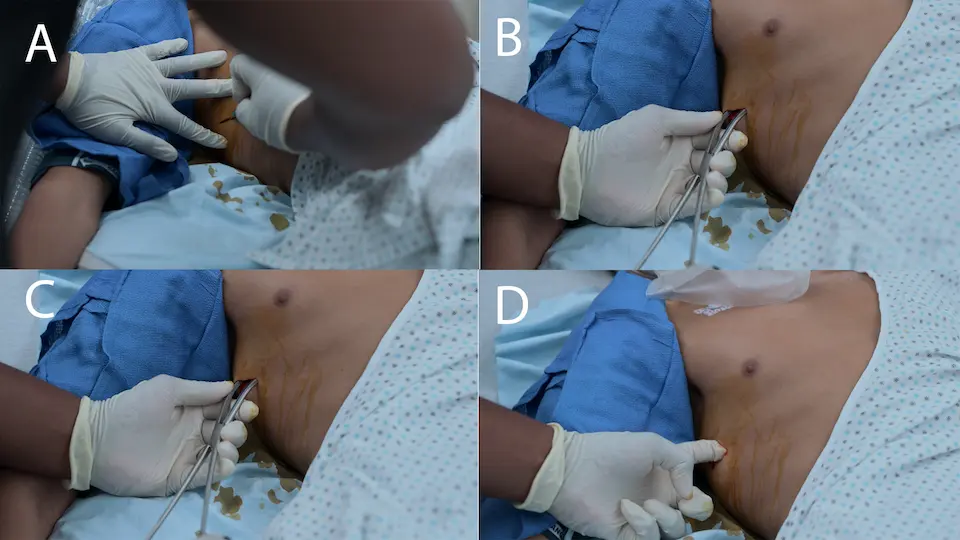
- Thoracostomie au doigt réalisée en urgence par le Dr Crus pour décomprimer le pneumothorax droit
- Mise en place implicite d'un drain thoracique ou d'un cathéter queue de cochon (hors champ) pour maintenir l'expansion pulmonaire suite à l'exploration digitale.
⮑ Évolution & réévaluation
Thoracostomie au doigt réussie, libérant rapidement l'air piégé et évitant un arrêt cardiorespiratoire imminant.
Médias cliniques
Réévaluation et orientation
Évaluation de routine après la décompression et la poursuite du traitement médical.
Réévaluation et orientation
Évaluation de routine après la décompression et la poursuite du traitement médical.
Raisonnement clinique
Le bronchospasme du patient est levé et les corticoïdes font effet. L'oxygénation est satisfaisante. La cause sous-jacente (absence de traitement de fond) doit être réglée avant la sortie pour éviter une réadmission précoce.
Examens & r�ésultats
- Auscultation
Résultats:
- Sibilants télé-expiratoires épars (amélioration très nette par rapport au silence auscultatoire initial).
Interventions
- Corticothérapie systémique
- Intervention de l'assistante sociale / aide à la prescription pour délivrer du Symbicort
⮑ Évolution & réévaluation
Le patient est stable et son état clinique est grandement amélioré.
Diagnostics & orientation
Diagnostics évolutifs
- [Réanimation initiale]Asthme aigu grave (État de mal asthmatique)
- [Détérioration critique]Pneumothorax spontané (Droit) secondaire au piégeage gazeux
Orientation actuelle
Admis pour surveillance et poursuite de la corticothérapie. Sortie envisagée dans un délai de 1 à 2 jours avec un nouvel inhalateur Symbicort fourni par la pharmacie de l'hôpital pour pallier le défaut de couverture sociale.
Analyse du casebook
Contexte de l'épisode
Ce cas met en lumière le danger bien réel et systémique pour les patients qui perdent l'accès à leurs traitements préventifs en raison d'obstacles bureaucratiques (perte de la couverture Medicaid suite à un oubli de démarche administrative). Sur le plan narratif, il sert à bousculer le Dr Langdon, fraîchement revenu d'une absence de 10 mois. Son erreur évitée de justesse (intuber un pneumothorax) ébranle sa confiance, ouvrant une discussion sur l'acceptation de l'erreur humaine et la pression constante inhérente à la médecine d'urgence.
Revue du médecin traitant
Précision médicale
La description médicale est hautement fidèle à la réalité. L'intubation d'un patient en asthme aigu grave est un véritable « dernier recours » en raison du risque extrême d'hyperinflation, de barotraumatisme et de collapsus hémodynamique. Le recours à l'adrénaline IM, au magnésium IV, aux nébulisations continues et à la VNI (BiPAP) constituent les étapes de référence (gold standard) pour éviter l'intubation. De plus, le pneumothorax spontané est une complication reconnue de l'asthme en raison de l'hyperinflation alvéolaire (auto-PEP), et l'identifier par POCUS avant d'appliquer une pression positive relève d'une excellente pratique en médecine d'urgence.
Complications & erreurs
- Le Dr Langdon a été victime d'un biais d'ancrage en imputant la dégradation à un épuisement respiratoire et s'est précipité vers l'intubation sans réévaluer le patient à la recherche d'un pneumothorax lors de sa décompensation brutale.
- Si le Dr Crus n'était pas intervenu, le fait de curariser le patient et de le soumettre à une ventilation en pression positive (VPP) aurait rapidement converti le pneumothorax simple en un pneumothorax suffocant (sous tension) mortel.
Perles cliniques
Évitez l'intubation chez les asthmatiques dans la mesure du possible. Maximisez les options non invasives (VNI, Adrénaline, Sulfate de magnésium, Héliox) car la ventilation mécanique expose à un risque majeur de barotraumatisme et d'hypotension sévère.
Si un patient asthmatique se détériore soudainement ou présente une chute brutale de sa saturation, évaluez immédiatement la présence d'un pneumothorax spontané. Le piégeage gazeux conduit facilement à la rupture alvéolaire.
L'échographie au lit du patient (POCUS) est le moyen le plus rapide et le plus fiable pour confirmer ou infirmer un pneumothorax chez un patient instable. Recherchez l'absence de glissement pleural (signe de la stratosphère ou du code-barres).
Les nébuliseurs à tamis vibrant (tels que l'Aerogen) sont extrêmement avantageux lors de l'administration de bronchodilatateurs aux patients asthmatiques critiques sous ventilation non invasive (VNI). Contrairement aux nébuliseurs pneumatiques, ils n'introduisent pas de débit de gaz supplémentaire dans le circuit fermé (évitant la modification des pressions de consigne et de la FiO2) et délivrent systématiquement une taille de gouttelettes optimale de 2 à 5 microns pour un dépôt alvéolaire maximal.
Pour la décompression d'urgence d'un pneumothorax suffocant chez un patient instable, la thoracostomie au doigt (mini-thoracostomie) devient de plus en plus la norme par rapport à l'exsufflation à l'aiguille. L'exsufflation à l'aiguille présente un taux d'échec élevé lié à une longueur de cathéter insuffisante, une plicature ou une obstruction par les tissus/le sang. À l'inverse, la thoracostomie au doigt garantit un accès pleural définitif, permet une confirmation tactile du poumon et constitue le trajet immédiat pour la mise en place d'un drain thoracique.