Histoire de la maladie actuelle
Homme de 84 ans se présentant aux urgences (SAU) pour accompagner son épouse, qu'il a accidentellement renversée en effectuant une marche arrière à faible vitesse. Le patient nie initialement tout traumatisme ou symptôme. Cependant, le médecin urgentiste observe une instabilité à la marche, une bradykinésie et des troubles posturaux. La fille du patient signale un déclin récent de la mobilité chez ses deux parents et mentionne que le patient bénéficie d'un suivi médical hyper-spécialisé ('toute une équipe de spécialistes').

Parcours aux urgences
Évaluation clinique au lit du patient
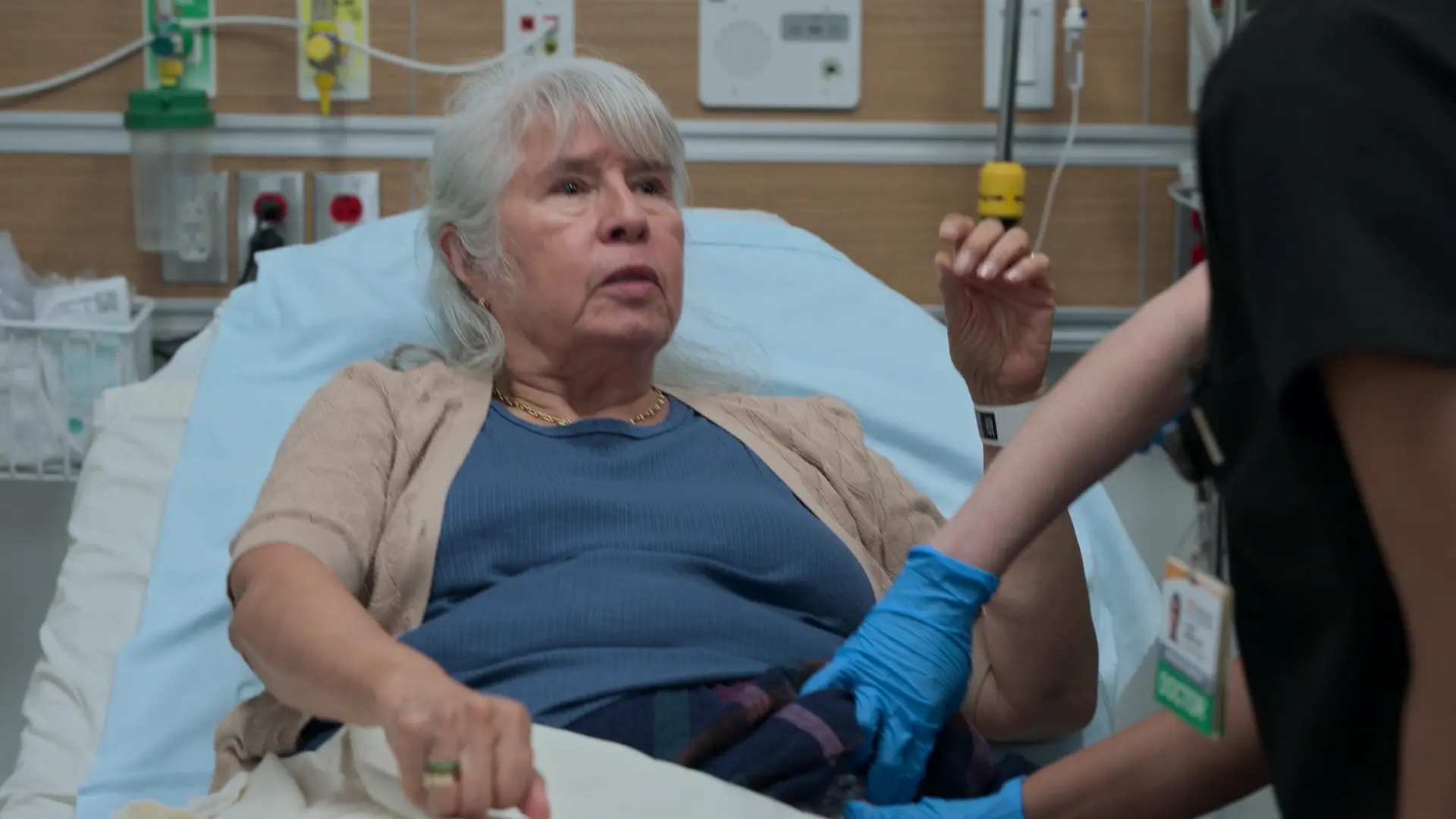
Observation par le praticien d'une raideur motrice et d'une mobilité altérée pendant que le patient s'installe dans la chambre de sa femme.
+1
Évaluation clinique au lit du patient
Observation par le praticien d'une raideur motrice et d'une mobilité altérée pendant que le patient s'installe dans la chambre de sa femme.
Raisonnement clinique
Bien qu'il ne soit pas le patient principal, l'implication d'Eddie en tant que conducteur responsable de l'accident soulève la suspicion d'une inaptitude médicale à la conduite. Le médecin entreprend un examen 'officieux', en commençant par une auscultation pulmonaire de base, puis s'oriente vers un examen neurologique périphérique via le 'test de déchaussage' afin de rechercher une neuropathie, des œdèmes ou des déformations orthopédiques fréquentes en gériatrie.
Examens & résultats
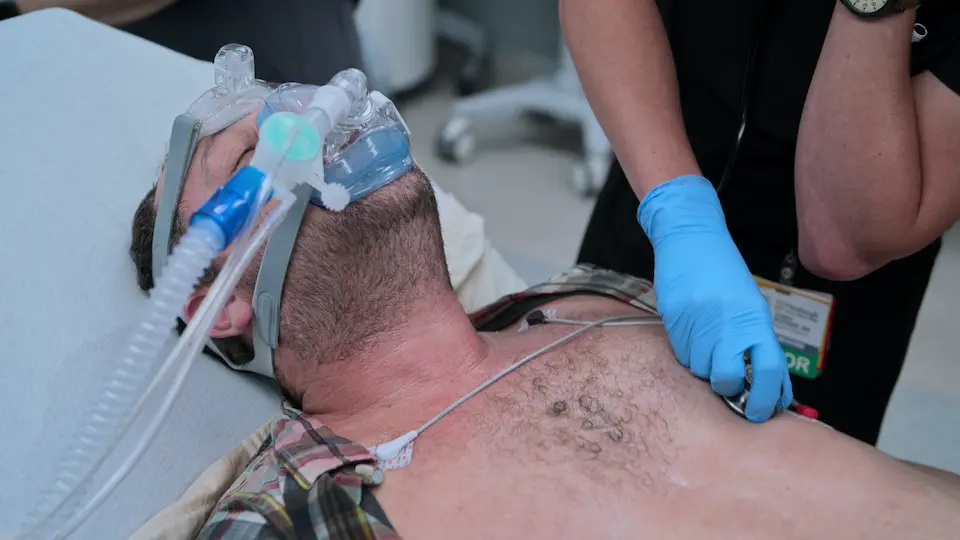
- Auscultation pulmonaire
- Inspection cutanée et articulaire des pieds et des membres inférieurs
Résultats:
- Le patient éprouve des difficultés majeures à se pencher pour retirer ses propres chaussures.
Interventions
⮑ Évolution & réévaluation
L'examen pleuro-pulmonaire est sans particularité, mais le patient présente une limitation fonctionnelle évidente lors de la tâche physique de déchaussage.
Médias cliniques

Examen Neurologique
Poursuite de l'évaluation neurologique opportuniste chez ce conducteur aux capacités altérées.
+1
Examen Neurologique
Poursuite de l'évaluation neurologique opportuniste chez ce conducteur aux capacités altérées.
Raisonnement clinique
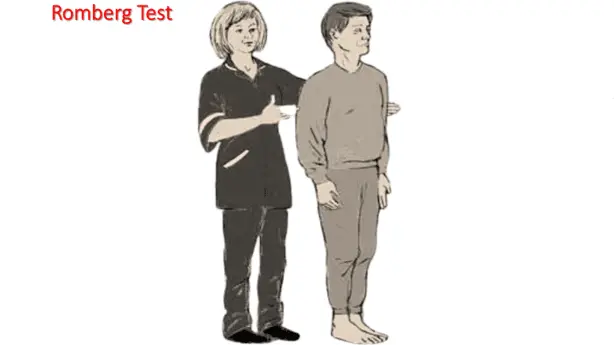
Afin de préciser l'étiologie de l'ataxie à la marche, la manœuvre de Romberg est réalisée. Elle permet d'évaluer la proprioception et la fonction vestibulaire en supprimant la compensation visuelle de l'équilibre posturomoteur.
Examens & résultats
- Manœuvre de Romberg
Résultats:
- Mise en évidence d'une instabilité posturale (Romberg positif).
Interventions
⮑ Évolution & réévaluation
Il est demandé au patient de se tenir debout, pieds joints. Il manifeste des signes patents d'instabilité sous-jacente.
Médias cliniques
Recueil Anamnestique (Conciliation Médicamenteuse)
Nécessité d'identifier l'étiologie du déficit fonctionnel du patient, après avoir observé la dynamique familiale et son refus d'intégrer un EHPAD/résidence médicalisée.
Recueil Anamnestique (Conciliation Médicamenteuse)
Nécessité d'identifier l'étiologie du déficit fonctionnel du patient, après avoir observé la dynamique familiale et son refus d'intégrer un EHPAD/résidence médicalisée.
Raisonnement clinique
Face à un patient suivi par de multiples spécialistes d'organes, la polymédication est une étiologie hautement suspecte dans l'apparition d'un déclin fonctionnel aigu ou subaigu en gériatrie. Le médecin demande à la fille du patient de lui fournir l'ordonnance de son traitement habituel.
Examens & résultats
- Conciliation médicamenteuse à partir des documents fournis par l'entourage
Résultats:
- Récupération de l'ordonnance complète pour réévaluation.
Interventions
⮑ Évolution & réévaluation
La fille du patient fournit l'ensemble du dossier médicamenteux.
Démarche Diagnostique / Révision du Dossier
Confrontation de la liste des médicaments avec le tableau clinique du patient.
+2
Démarche Diagnostique / Révision du Dossier
Confrontation de la liste des médicaments avec le tableau clinique du patient.
Raisonnement clinique
L'équipe médicale passe en revue les prescriptions au prisme des Critères de Beers (liste des médicaments potentiellement inappropriés chez les personnes âgées). Ils isolent la méclozine et le méthocarbamol, qui cumulent une charge anticholinergique importante, pourvoyeuse de somnolence et d'états confusionnels. Ils identifient également le métoclopramide, un antagoniste dopaminergique fréquemment responsable de syndromes extrapyramidaux et de troubles de la marche en gériatrie.
Examens & résultats
- Bilan pharmacologique (Revue de médication)
Résultats:
- Méclozine (Antihistaminique H1 à effet anticholinergique, sédatif)
- Méthocarbamol (Myorelaxant/Anticholinergique, altération de la vigilance et de la conduite)
- Métoclopramide (Neuroleptique caché/Prokinétique, pourvoyeur de syndromes extrapyramidaux)
Interventions
- Mise en place d'un plan de déprescription
⮑ Évolution & réévaluation
L'énigme clinique est résolue : l'altération de l'état du patient est très vraisemblablement d'origine purement iatrogène.
Médias cliniques


Devenir du patient & Éducation thérapeutique au lit du malade
Organisation de la sortie d'hospitalisation avec un projet de soins sécurisé et accepté par le patient.
Devenir du patient & Éducation thérapeutique au lit du malade
Organisation de la sortie d'hospitalisation avec un projet de soins sécurisé et accepté par le patient.
Raisonnement clinique
Pour préserver l'autonomie et la dignité du patient tout en sécurisant le maintien à domicile, le médecin modifie l'approche thérapeutique. Plutôt que de contraindre à un placement institutionnel, elle explique que ce sont les traitements médicamenteux actuels qui détériorent sa motricité. En arrêtant les molécules non indispensables et en mobilisant les aides sociales et paramédicales à domicile (HAD/SSIAD), le couple peut demeurer indépendant et en sécurité.
Examens & résultats
Interventions
- Déprescription des molécules iatrogènes (Méclozine, Méthocarbamol, Métoclopramide)
- Adressage au médecin traitant pour réévaluation
- Mise en place d'une prise en charge sociale et paramédicale : kinésithérapie à domicile, passage infirmier (SSIAD) et auxiliaire de vie via les services sociaux de l'Assurance Maladie.
⮑ Évolution & réévaluation
Le patient est soulagé de ne pas être contraint de quitter son domicile et fait part de sa gratitude ('Merci de m'avoir écouté'). Il accepte le protocole de soins à domicile ainsi qu'une visite de précaution dans une résidence médicalisée.
Diagnostics & orientation
Diagnostics évolutifs
- [Event 1]Trouble de la marche d'étiologie indéterminée
- [Event 4]Déclin fonctionnel d'origine iatrogène secondaire à une polymédication (Violation des Critères de Beers)
Orientation actuelle
Retour à domicile. Arrêt des traitements responsables. Intégration dans un programme de soins infirmiers et de kinésithérapie à domicile.
Analyse du casebook
Contexte de l'épisode
Eddie et sa femme Frida constituent l'arc narratif de l'épisode traitant de la perte d'autonomie des sujets âgés. La polymédication d'Eddie justifie l'incident initial (le fait d'avoir percuté sa femme en marche arrière) et offre une résolution diagnostique très gratifiante pour le Dr Mohan, mettant en exergue l'importance d'une prise en charge holistique du patient plutôt que de se focaliser uniquement sur la pathologie aiguë.
Revue du médecin traitant
Précision médicale
Ce cas présente une exactitude clinique remarquable et constitue un parfait modèle de médecine d'urgence gériatrique. Les patients âgés pâtissent fréquemment d'un morcellement des soins (parcours de soins fragmenté) où plusieurs spécialistes prescrivent des molécules aux interactions néfastes ou aux effets indésirables cumulatifs. Les médicaments ciblés (méclozine, méthocarbamol et métoclopramide) sont des exemples canoniques des Critères de Beers. Le métoclopramide est tristement célèbre pour induire des syndromes parkinsoniens iatrogènes et des instabilités posturales en gériatrie. La déprescription, plutôt que l'escalade thérapeutique ('cascade iatrogénique'), représente le 'gold standard' de la prise en charge gériatrique.
Complications & erreurs
- Morcellement de la médecine de ville : La complication principale du patient réside dans la multiplicité de ses intervenants ('l'équipe de spécialistes') qui ont probablement prescrit en silos, générant une charge anticholinergique majeure et un antagonisme dopaminergique global sans qu'aucun médecin ne repère la toxicité cumulative.
Perles cliniques
Devant tout patient âgé admis aux urgences pour chute, déclin fonctionnel ou AVP, une conciliation médicamenteuse exhaustive doit être impérativement réalisée.
Les Critères de Beers sont une référence incontournable pour dépister la prescription inappropriée chez la personne âgée. La charge anticholinergique cumulative (ex: méclozine + myorelaxants) majore de façon critique le risque de chutes, d'états confusionnels (delirium) et d'accidents de la voie publique.
Le métoclopramide (Primpéran/Reglan) passe la barrière hémato-encéphalique (BHE) et bloque les récepteurs dopaminergiques centraux, ce qui déclenche de sévères syndromes extrapyramidaux et des parkinsonismes iatrogènes, simulant souvent à tort un vieillissement fonctionnel ou une maladie neurodégénérative.
Le 'Test de déchaussage' : Faire retirer ses chaussures à un patient âgé est une manœuvre d'évaluation fonctionnelle rapide et performante qui teste la force axiale, la souplesse et l'équilibre posturo-moteur, tout en donnant accès à l'examen clinique des pieds (dépistage de neuropathie périphérique, mal perforant plantaire ou AOMI).
La cascade iatrogénique : L'association méclozine, méthocarbamol et métoclopramide est une infraction classique aux Critères de Beers. La superposition de deux puissants agents anticholinergiques/dépresseurs du SNC (méclozine et méthocarbamol) engendre une 'charge anticholinergique' toxique, se traduisant par une sédation, une ataxie et une augmentation du temps de réaction. L'ajout du métoclopramide — un antagoniste central des récepteurs D2 franchissant la BHE et pourvoyeur de syndromes extrapyramidaux — cristallise un toxidrome iatrogène de bradykinésie et d'instabilité, mimant à la perfection un déclin neurodégénératif lié à l'âge.