Historia de la enfermedad actual
El paciente tiene antecedentes de asma desde la infancia. Perdió la cobertura de Medicaid hace dos meses debido a la omisión de una carta de renovación de datos, lo que le impidió costear sus inhaladores de mantenimiento (Symbicort, montelukast). Solo ha estado utilizando salbutamol de rescate. Acude a Urgencias en distrés respiratorio severo tras usar su nebulizador domiciliario cada hora sin obtener alivio.
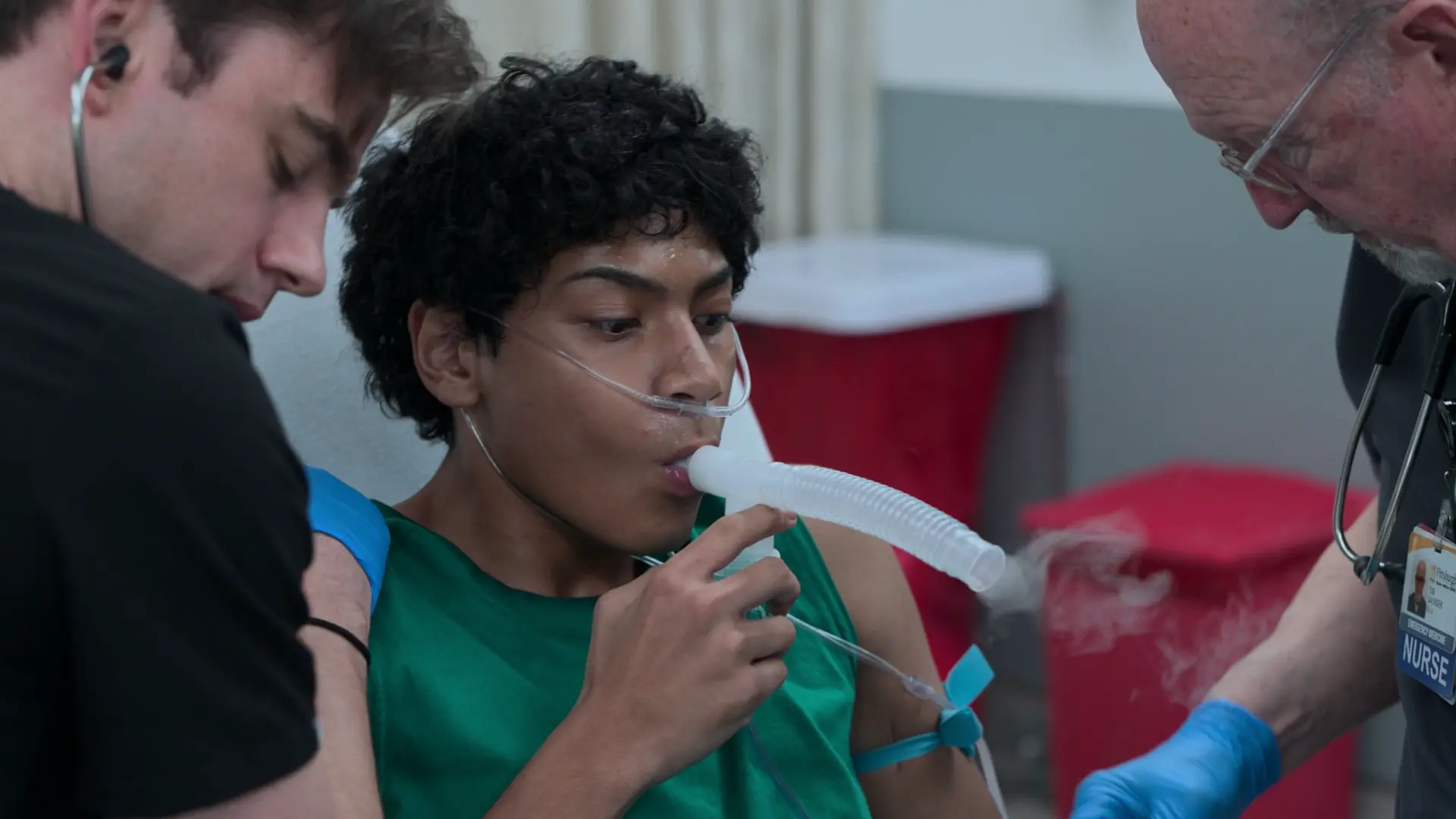
Curso en urgencias
Reanimación Inicial
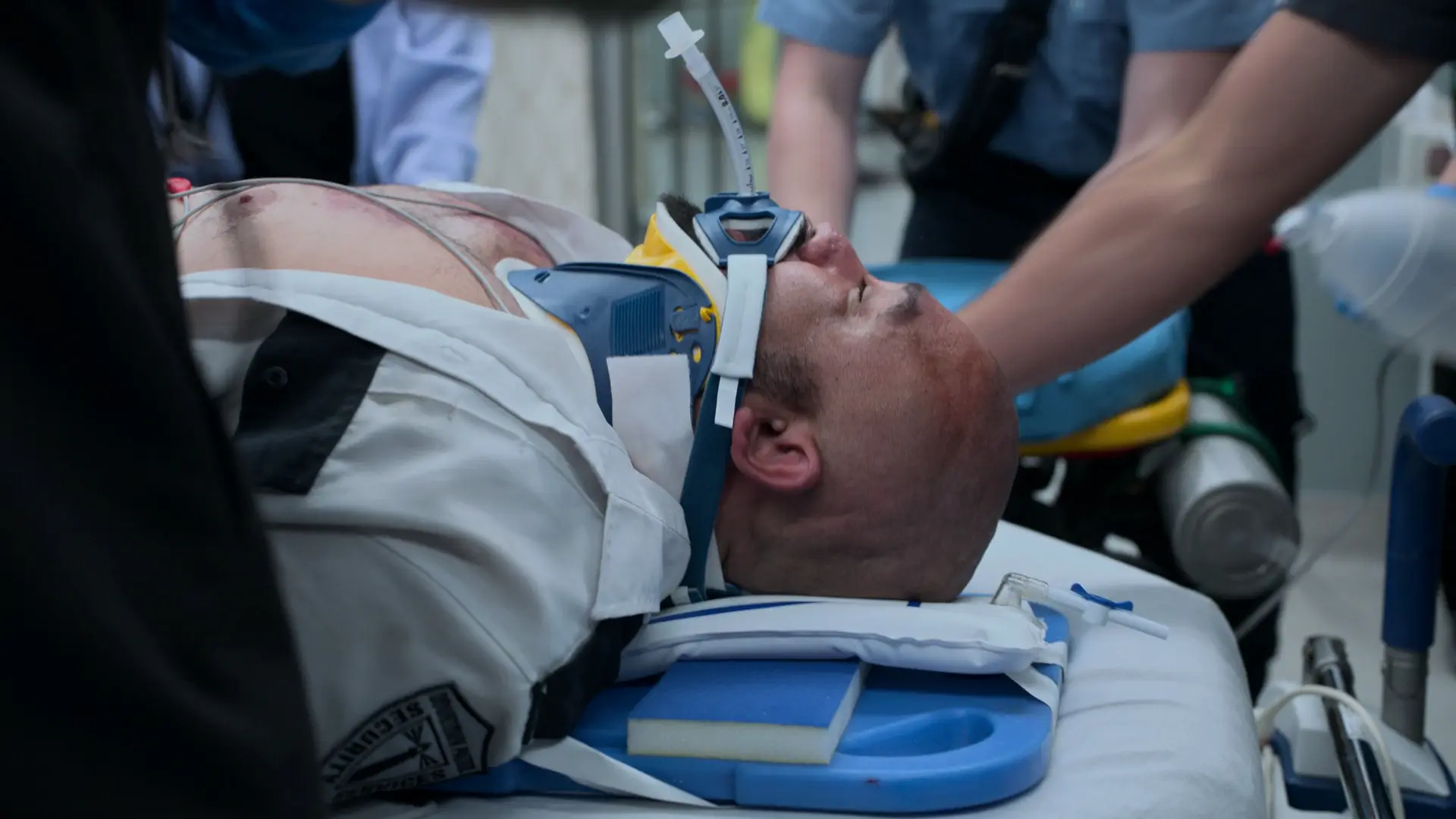
Presentación durante el traspaso que indica un estatus asmático crítico refractario al tratamiento domiciliario estándar.
+1
Reanimación Inicial
Presentación durante el traspaso que indica un estatus asmático crítico refractario al tratamiento domiciliario estándar.
Toma de decisiones clínicas
El paciente presenta un broncoespasmo tan severo que el salbutamol nebulizado no penetra en la vía aérea distal. Necesita broncodilatación sistémica inmediata para abrir los pulmones lo suficiente y permitir que las nebulizaciones actúen.
Pruebas diagnósticas y hallazgos
- Exploración física (ventilación apenas perceptible, uso máximo de musculatura accesoria)
Hallazgos:
- Tórax silente / murmullo vesicular severamente disminuido debido a la extrema broncoconstricción.
Intervenciones
- Nebulizaciones continuas de salbutamol a 20 mg/h
- Adrenalina 0,3 mg vía IM en el muslo
⮑ Evolución y reevaluación
Sin mejoría inmediata; el paciente permanece con un broncoespasmo severo.
Medios clínicos
Escalada Terapéutica
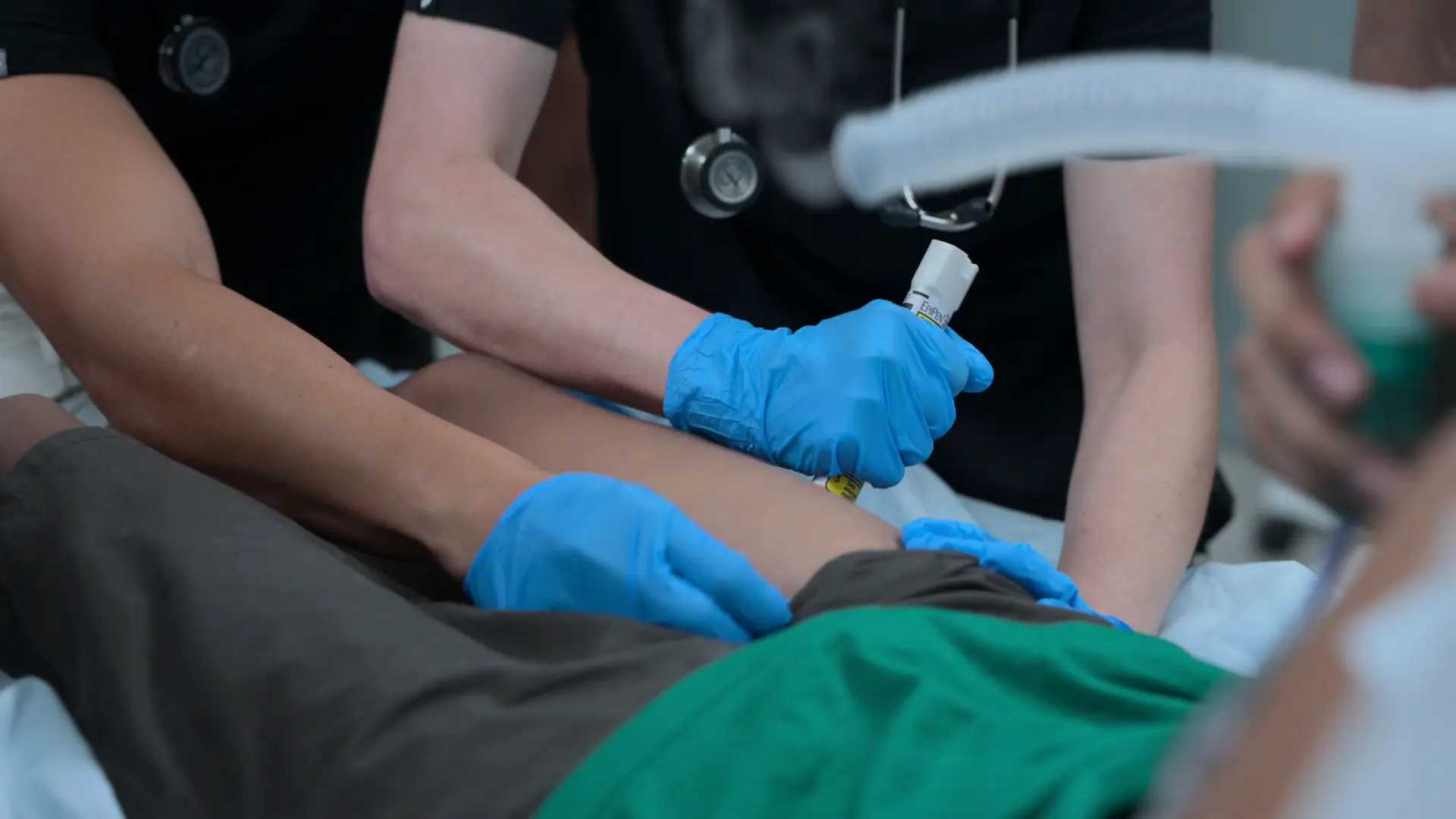
5 minutos tras la administración de adrenalina, el paciente sigue con broncoespasmo severo y no ventila adecuadamente.
+1
Escalada Terapéutica
5 minutos tras la administración de adrenalina, el paciente sigue con broncoespasmo severo y no ventila adecuadamente.
Toma de decisiones clínicas
El paciente se aproxima al fracaso respiratorio agudo. La intubación en el asma severo conlleva un riesgo altísimo de parada cardíaca debido al atrapamiento aéreo masivo y a la disminución del retorno venoso. Primero deben maximizarse todas las vías médicas no invasivas.
Pruebas diagnósticas y hallazgos
Hallazgos:
- Hipoxemia persistente y ventilación deficiente.
Intervenciones
- Inicio de VMNI tipo BiPAP (IPAP 10 / EPAP 5) con nebulizadores en línea
- Segunda dosis de Adrenalina IM
- Sulfato de Magnesio 50 mg/kg IV
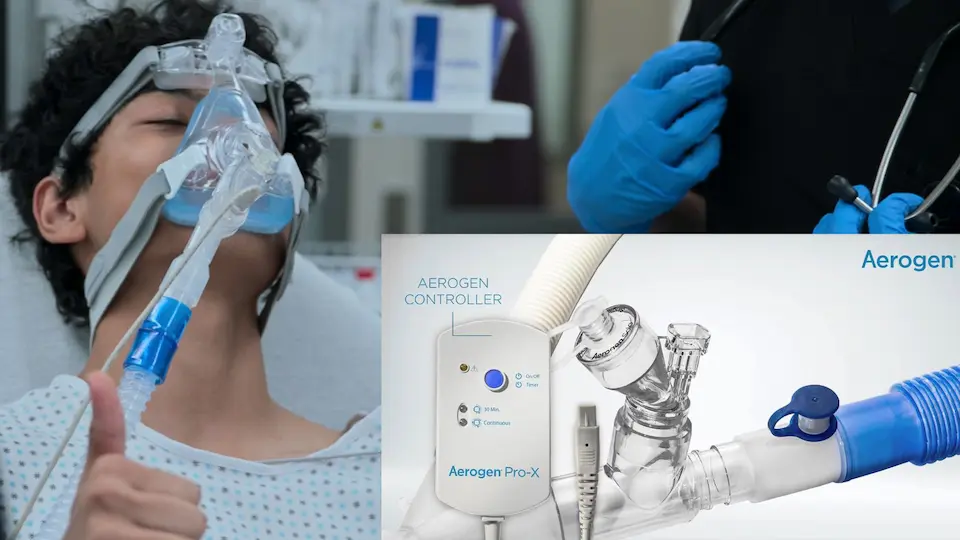
- Se solicita un nebulizador de malla vibratoria Aerogen a la UCI
⮑ Evolución y reevaluación
Continúa con tiraje severo. Se solicita el nebulizador de malla vibratoria Aerogen para optimizar la entrega de partículas de 2 a 5 micras.
Medios clínicos
Reevaluación y Respuesta Positiva al Tratamiento
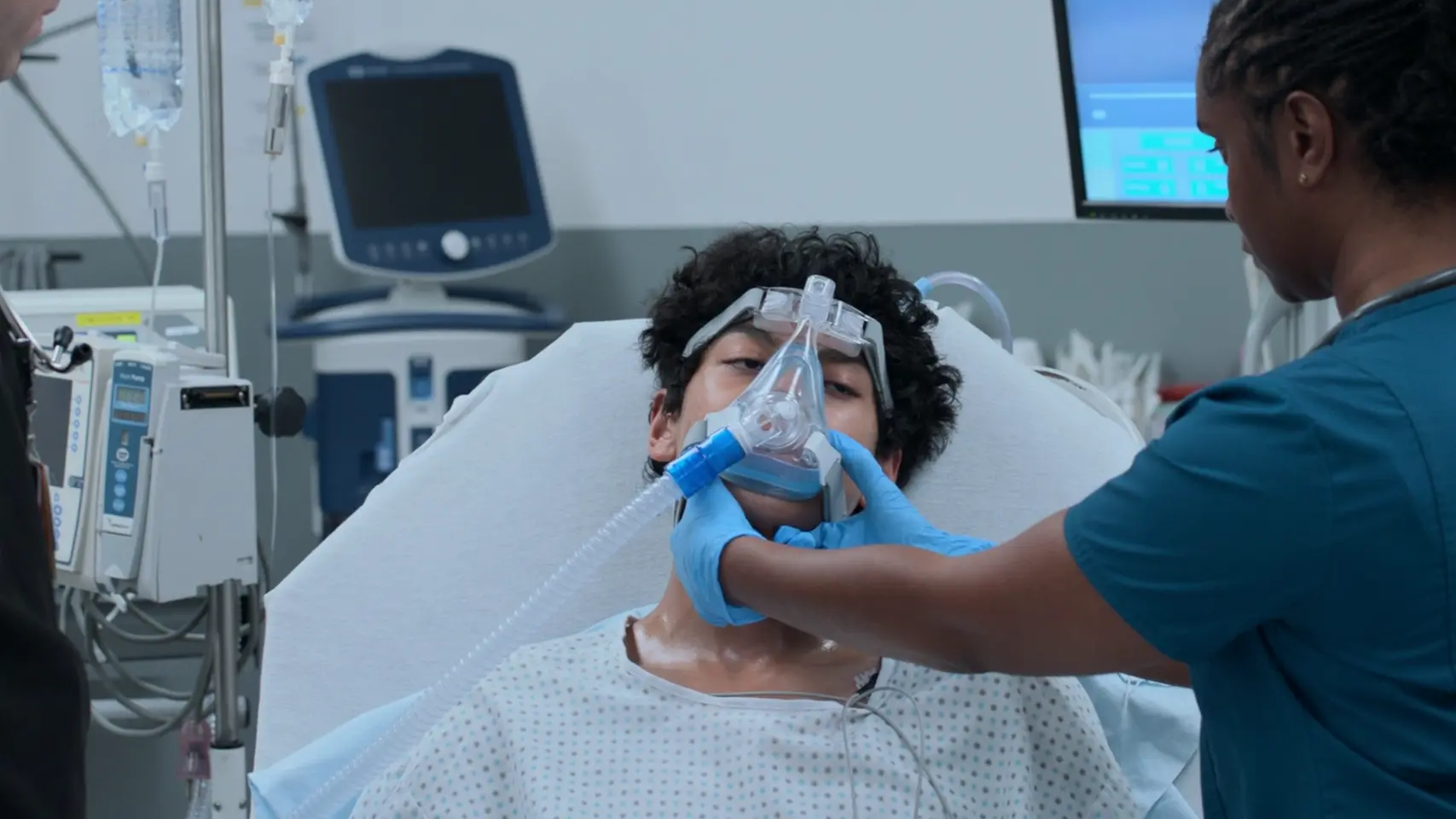
Evaluación del paciente tras la administración de medicación mediante el sistema de nebulización Aerogen.
+1
Reevaluación y Respuesta Positiva al Tratamiento
Evaluación del paciente tras la administración de medicación mediante el sistema de nebulización Aerogen.
Toma de decisiones clínicas
La avanzada tecnología de malla vibratoria del Aerogen generó un tamaño de gota óptimo de 2 a 5 micras, permitiendo que el broncodilatador finalmente penetrara en las vías respiratorias distales severamente constreñidas. El broncoespasmo del paciente está cediendo, pasando de un 'tórax silente' a sibilancias espiratorias, lo que indica una mejora en el flujo de aire inspiratorio.
Pruebas diagnósticas y hallazgos
- Exploración física (Auscultación)
Hallazgos:
- Los volúmenes corrientes (Tidal) han aumentado notablemente.
- Ruidos respiratorios mejorados; las sibilancias son ahora únicamente espiratorias.
- El paciente es capaz de hablar ('¡Lenguaje!'), indicando una reducción significativa de la sed de aire.
Intervenciones
- Observación continua y manejo médico
⮑ Evolución y reevaluación
Mejora clínica significativa. El paciente moviliza más aire y habla, dando al equipo una falsa sensación de resolución total justo antes de que surja una complicación súbita.
Medios clínicos
Deterioro Crítico y Error Diagnóstico Evitado
El paciente comienza a agotarse y desatura rápidamente. El médico se prepara para intubar.
+3
Deterioro Crítico y Error Diagnóstico Evitado
El paciente comienza a agotarse y desatura rápidamente. El médico se prepara para intubar.
Toma de decisiones clínicas
El Dr. Langdon asume que la fatiga respiratoria derivada del asma requiere una ISR (Intubación de Secuencia Rápida: Ketamina/Rocuronio). El Dr. Crus reconoce que el deterioro súbito sin traumatismo en un paciente asmático podría tratarse de un neumotórax espontáneo debido al atrapamiento aéreo (Auto-PEEP) que provoca rotura alveolar. Detiene la intubación porque la ventilación con presión positiva causaría un neumotórax a tensión letal.
Pruebas diagnósticas y hallazgos
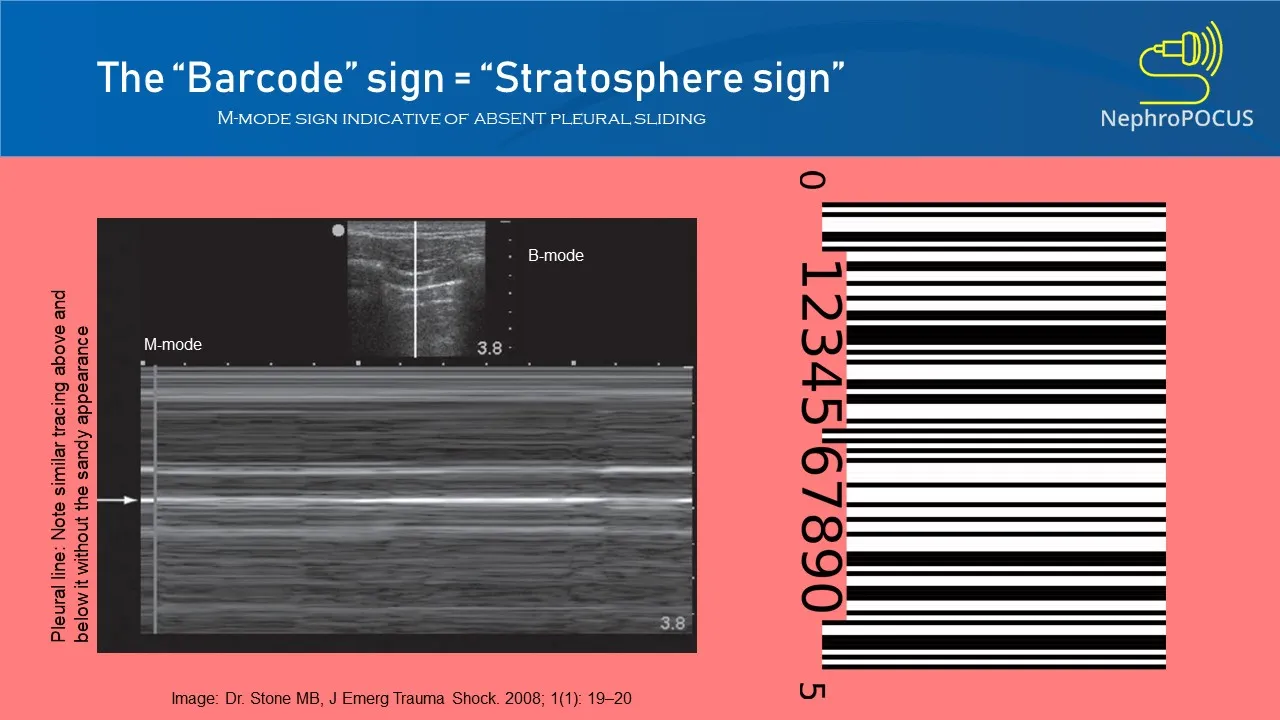
- Ecografía pulmonar a pie de cama (POCUS)
Hallazgos:
- Ausencia de deslizamiento pleural en el hemitórax derecho, confirmando el neumotórax.
Intervenciones
- Intubación abortada
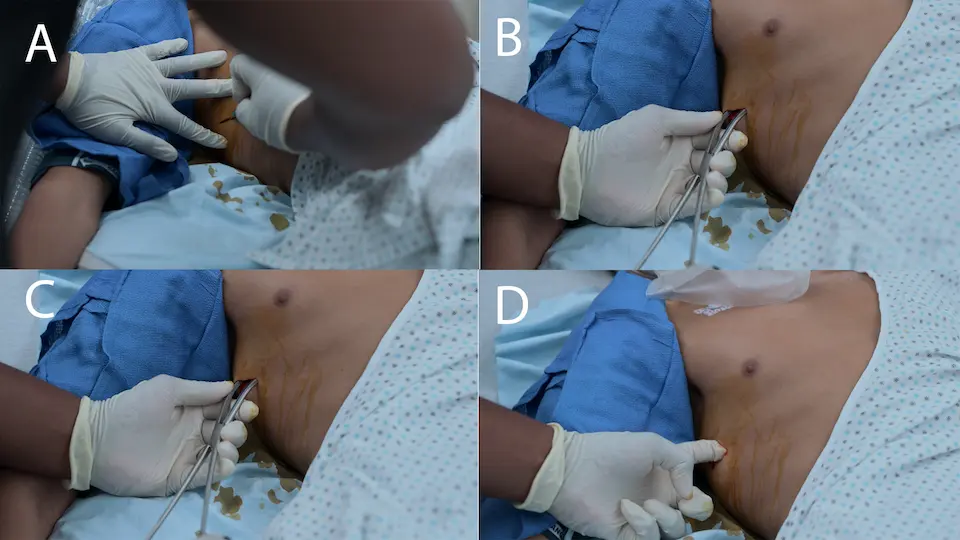
- Toracostomía digital (mini-toracostomía abierta) realizada rápidamente por el Dr. Crus para descomprimir el neumotórax derecho
- Colocación implícita de un tubo de tórax o catéter pigtail (fuera de cámara) para mantener la expansión pulmonar tras la exploración digital inicial.
⮑ Evolución y reevaluación
La toracostomía digital logra liberar rápidamente el aire atrapado, evitando la parada cardiorrespiratoria.
Medios clínicos
Reevaluación y Destino
Revisión rutinaria del estado tras la descompresión y el tratamiento médico.
Reevaluación y Destino
Revisión rutinaria del estado tras la descompresión y el tratamiento médico.
Toma de decisiones clínicas
El broncoespasmo del paciente ha cedido y los corticoides están haciendo efecto. Su oxigenación es adecuada. La causa subyacente (falta de medicación de mantenimiento) debe abordarse antes del alta para evitar un reingreso temprano.
Pruebas diagnósticas y hallazgos
- Auscultación
Hallazgos:
- Sibilancias teleespiratorias aisladas (mejora significativa respecto al tórax silente).
Intervenciones
- Corticosteroides sistémicos
- Intervención de trabajo social / asistencia para prescripción de Symbicort
⮑ Evolución y reevaluación
Paciente estable y con gran mejoría clínica.
Diagnósticos y disposición
Diagnósticos evolutivos
- [Reanimación Inicial]Estatus Asmático (Crisis Asmática Grave)
- [Deterioro Crítico]Neumotórax espontáneo (Derecho) secundario a atrapamiento aéreo
Disposición actual
Ingresado para observación y continuación del tratamiento con esteroides. Alta prevista en 1-2 días con un nuevo inhalador Symbicort proporcionado por el hospital para suplir la falta de cobertura de Medicaid.
Análisis del casebook
Contexto del episodio
El caso resalta el peligro sistémico y real al que se enfrentan los pacientes que pierden acceso a medicación preventiva debido a obstáculos burocráticos (pérdida de Medicaid por omisión en el papeleo). A nivel narrativo, sirve para poner a prueba al Dr. Langdon, quien ha regresado tras una ausencia de 10 meses. Su cuasi-error al intentar intubar a un paciente con neumotórax sacude su confianza, provocando un debate sobre la aceptación del error humano y la presión constante en la Medicina de Urgencias.
Revisión del médico adjunto
Precisión médica
La representación médica es altamente rigurosa. Intubar a un paciente en estatus asmático severo es una verdadera 'última ratio' debido al altísimo riesgo de hiperinsuflación, barotrauma y colapso hemodinámico. El uso de Adrenalina IM, Magnesio IV, nebulizaciones continuas y VMNI (BiPAP) constituyen los pasos estándar de oro para evitar el tubo. Además, el neumotórax espontáneo es una complicación conocida del asma debido a la hiperinsuflación alveolar (Auto-PEEP), y su detección mediante POCUS antes de aplicar presión positiva es un excelente ejemplo de buena práctica en medicina de urgencias.
Complicaciones y errores
- El Dr. Langdon sufrió un sesgo de anclaje asumiendo fatiga respiratoria y procedió directamente a la intubación sin reevaluar si el deterioro agudo se debía a un neumotórax.
- Si el Dr. Crus no hubiera intervenido, relajar al paciente y aplicarle ventilación con presión positiva habría convertido rápidamente el neumotórax simple en un neumotórax a tensión letal.
Perlas clínicas
Evite la intubación en pacientes asmáticos en la medida de lo posible. Maximice las opciones no invasivas (VMNI, Adrenalina, Magnesio, Heliox) porque la ventilación mecánica conlleva un grave riesgo de barotrauma e hipotensión severa.
Si un paciente asmático se deteriora súbitamente o sufre una caída brusca en la saturación, evalúe inmediatamente la presencia de un neumotórax espontáneo. El atrapamiento aéreo conduce fácilmente a la rotura alveolar.
La ecografía a pie de cama (POCUS) es la forma más rápida y fiable de confirmar o descartar un neumotórax en un paciente inestable. Busque la ausencia de deslizamiento pleural (signo de la estratosfera o código de barras).
Los nebulizadores de malla vibratoria (como Aerogen) son muy ventajosos a la hora de administrar broncodilatadores a pacientes asmáticos críticos sometidos a ventilación mecánica no invasiva (BiPAP). A diferencia de los nebulizadores tipo jet tradicionales, no introducen un flujo de gas adicional en el circuito cerrado, evitando alteraciones en las presiones programadas y en la FiO2, y suministran sistemáticamente un tamaño de gota óptimo de 2-5 micras para lograr un depósito máximo en las vías respiratorias distales.
Para la descompresión rápida de un neumotórax a tensión en un paciente inestable, la toracostomía digital (minitoracostomía simple) es cada vez más el estándar de atención por delante de la descompresión con aguja (toracocentesis). La descompresión con aguja tiene una alta tasa de fallos debido a una longitud inadecuada del catéter, acodamiento u oclusión por tejido/sangre, mientras que una toracostomía digital garantiza el acceso pleural definitivo, permite la confirmación táctil del pulmón y sirve como trayecto precursor inmediato para un tubo de tórax.