Anamnese der jetzigen Erkrankung
84-jähriger Patient, der sich in der Zentralen Notaufnahme (ZNA) in Begleitung seiner Ehefrau vorstellt, die er beim langsamen Rückwärtsfahren versehentlich angefahren hat. Der Patient verneint zunächst jegliche Verletzungen oder Beschwerden. Die behandelnde Notaufnahmeärztin bemerkt jedoch ein ataktisches Gangbild, verlangsamte Bewegungsabläufe und Gleichgewichtsstörungen. Die Tochter des Patienten berichtet von einer kürzlich aufgetretenen Verschlechterung der Mobilität bei beiden Elternteilen und erwähnt, dass der Patient von einem komplexen Ärzteteam ('einem ganzen Team von Fachärzten') betreut wird.

Verlauf in der Notaufnahme
Klinische Untersuchung am Krankenbett (Bedside-Evaluation)
Beobachtung der eingeschränkten Mobilität und der ungelenken Bewegungen des Patienten durch die Ärztin, während er sich im Zimmer seiner Frau einrichtet.
+1
Klinische Untersuchung am Krankenbett (Bedside-Evaluation)
Beobachtung der eingeschränkten Mobilität und der ungelenken Bewegungen des Patienten durch die Ärztin, während er sich im Zimmer seiner Frau einrichtet.
Klinische Entscheidungsfindung
Obwohl er nicht der primäre Patient ist, weckt Eddies Beteiligung als Unfallverursacher den Verdacht auf eine medizinisch bedingte Fahruntauglichkeit. Die Ärztin initiiert eine 'inoffizielle' Untersuchung, beginnend mit der Auskultation der Lunge, und geht dann zu einer peripher-neurologischen Untersuchung über den 'Schuh-Trick' über. Dieser dient der Beurteilung von Neuropathien, Ödemen oder Fußdeformitäten, die bei älteren Menschen häufig vorkommen.
Diagnostik & Befunde
- Auskultation der Lunge
- Visuelle Inspektion der Füße und der unteren Extremitäten
Befunde:
- Der Patient hat erhebliche Schwierigkeiten, sich vorzubeugen und die eigenen Schuhe auszuziehen.
Maßnahmen
⮑ Verlauf & Reassessment
Der Patient absolviert die Lungenuntersuchung unauffällig, zeigt jedoch offensichtliche funktionelle Einschränkungen bei der körperlichen Aufgabe, die Schuhe auszuziehen.
Klinische Medien

Neurologische Untersuchung
Fortsetzung der opportunistischen neurologischen Abklärung des eingeschränkten Fahrers.
+1
Neurologische Untersuchung
Fortsetzung der opportunistischen neurologischen Abklärung des eingeschränkten Fahrers.
Klinische Entscheidungsfindung
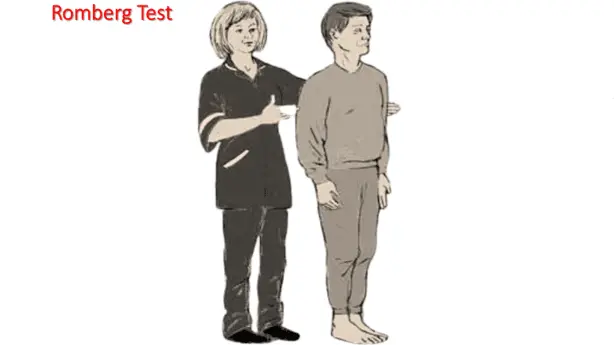
Um die Ursache der Gangunsicherheit einzugrenzen, wird ein Romberg-Stehversuch durchgeführt. Dieser testet die Propriozeption und die vestibuläre Funktion durch den Entzug der visuellen Kompensation für das Gleichgewicht.
Diagnostik & Befunde
- Romberg-Stehversuch
Befunde:
- Zeigt deutliche Standataxie/Unsicherheit.
Maßnahmen
⮑ Verlauf & Reassessment
Der Patient wird gebeten, mit geschlossenen Augen das Gleichgewicht zu halten, und zeigt Anzeichen einer zugrunde liegenden posturalen Instabilität.
Klinische Medien
Anamneseerhebung / Informationsbeschaffung
Notwendigkeit, die Grundursache für die Einschränkungen des Patienten zu ermitteln, nachdem die Familiendynamik und seine Weigerung, ein betreutes Wohnen in Betracht zu ziehen, beobachtet wurden.
Anamneseerhebung / Informationsbeschaffung
Notwendigkeit, die Grundursache für die Einschränkungen des Patienten zu ermitteln, nachdem die Familiendynamik und seine Weigerung, ein betreutes Wohnen in Betracht zu ziehen, beobachtet wurden.
Klinische Entscheidungsfindung
Da mehrere Fachärzte verschiedene Organsysteme behandeln, ist Polypharmazie eine sehr wahrscheinliche Ursache für einen akuten oder subakuten funktionellen Abbau bei einem geriatrischen Patienten. Die Ärztin fordert den Medikamentenplan des Patienten von seiner Tochter an.
Diagnostik & Befunde
- Medikationsabgleich (Medication Reconciliation) anhand des Plans der Angehörigen
Befunde:
- Medikamentenplan zur Überprüfung erhalten.
Maßnahmen
⮑ Verlauf & Reassessment
Die Tochter stellt den umfassenden Medikamentenplan erfolgreich zur Verfügung.
Medizinische Entscheidungsfindung / Aktenprüfung
Abgleich der erhaltenen Medikamentenliste mit dem klinischen Bild des Patienten.
+2
Medizinische Entscheidungsfindung / Aktenprüfung
Abgleich der erhaltenen Medikamentenliste mit dem klinischen Bild des Patienten.
Klinische Entscheidungsfindung
Das Team gleicht die Medikamente des Patienten mit der Beers-Liste (PIM-Liste für potenziell inadäquate Medikation im Alter, vergleichbar mit der PRISCUS-Liste) ab. Sie identifizieren Meclozin und Methocarbamol, die kumulative anticholinerge Effekte haben und Schläfrigkeit sowie Verwirrtheit verursachen. Sie identifizieren außerdem Metoclopramid (MCP), einen Dopaminantagonisten, der bei älteren Menschen häufig extrapyramidalmotorische Störungen (EPMS) und Gangstörungen verursacht.
Diagnostik & Befunde
- Pharmakologische Überprüfung
Befunde:
- Meclozin (Anticholinergikum, verursacht Sedierung/Schläfrigkeit)
- Methocarbamol (Muskelrelaxans/Anticholinergikum, beeinträchtigt Fahrtüchtigkeit)
- Metoclopramid (Prokinetikum, verursacht EPMS/Gangstörungen)
Maßnahmen
- Erstellung eines Plans zur Medikamentenreduktion (Deprescribing)
⮑ Verlauf & Reassessment
Das klinische Rätsel ist gelöst: Der Abbau des Patienten ist sehr wahrscheinlich vollständig iatrogen bedingt.
Klinische Medien


Patientenentlassung & Aufklärung am Krankenbett
Entlassung des Patienten und seiner Frau mit einem sicheren und akzeptablen Versorgungsplan.
Patientenentlassung & Aufklärung am Krankenbett
Entlassung des Patienten und seiner Frau mit einem sicheren und akzeptablen Versorgungsplan.
Klinische Entscheidungsfindung
Um die Autonomie und Würde des Patienten zu bewahren und gleichzeitig die Sicherheit zu gewährleisten, ändert die Ärztin den Behandlungsansatz. Anstatt sie in ein betreutes Wohnen zu drängen, erklärt sie, dass seine derzeitigen Medikamente seine Mobilität aktiv schädigen. Durch das Absetzen (Deprescribing) nicht zwingend erforderlicher Medikamente und die Nutzung ambulanter Pflegeressourcen kann das Ehepaar sicher und eigenständig bleiben.
Diagnostik & Befunde
Maßnahmen
- Deprescribing der auslösenden Substanzen (Meclozin, Methocarbamol, Metoclopramid)
- Überweisung an den Hausarzt zur weiteren Verlaufskontrolle
- Aktivierung des Sozialdienstes für ambulante Physiotherapie, häusliche Krankenpflege und Alltagshilfen (z.B. über die Pflegekasse).
⮑ Verlauf & Reassessment
Der Patient ist erleichtert, dass er nicht gezwungen wird, sein Zuhause zu verlassen, drückt seine Dankbarkeit aus ('Danke fürs Zuhören') und stimmt dem häuslichen Pflegeplan sowie einem vorsorglichen Besuch in einer Einrichtung für betreutes Wohnen zu.
Diagnosen & Disposition
Diagnosen im Verlauf
- [Event 1]Gangunsicherheit unklarer Ätiologie
- [Event 4]Iatrogener funktioneller Abbau sekundär durch Polypharmazie (PIM / Medikamente der Beers-Liste)
Aktuelle Disposition
Nach Hause entlassen. Auslösende Medikamente abgesetzt. Anbindung an ambulanten Pflegedienst und Physiotherapie.
Fallanalyse
Episodenkontext
Eddie und seine Frau Frida dienen in der Episode als narratives Mittel, um den Verlust der Selbstständigkeit im Alter zu beleuchten. Eddies Polypharmazie erklärt das auslösende Ereignis (das Anfahren seiner Frau beim Rückwärtsfahren) und liefert Dr. Mohan einen sehr befriedigenden diagnostischen Erfolg. Dies unterstreicht die Wichtigkeit, den 'ganzen Patienten' zu behandeln, anstatt nur die akute Verletzung.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Höchst akkurat und eine exzellente Darstellung der geriatrischen Notfallmedizin. Ältere Patienten leiden oft unter einer fragmentierten ambulanten Versorgung, bei der verschiedene Spezialisten isoliert Medikamente verschreiben, die schlecht miteinander interagieren oder kumulative Nebenwirkungen aufweisen. Die spezifisch genannten Medikamente – Meclozin, Methocarbamol und Metoclopramid – sind klassische Beispiele für Medikamente auf der AGS-Beers-Liste (bzw. PRISCUS-Liste). Metoclopramid ist besonders berüchtigt dafür, bei älteren Erwachsenen ein medikamenteninduziertes Parkinson-Syndrom und Ganginstabilität zu verursachen. Die Lösung des Deprescribings anstelle der Zugabe weiterer Medikamente (Vermeidung der Verschreibungskaskade) ist der Goldstandard der geriatrischen Versorgung.
Komplikationen & Fehler
- Fragmentierte ambulante Versorgung: Die Hauptkomplikation des Patienten entstand durch die Betreuung durch 'ein ganzes Team von Fachärzten', die Medikamente isoliert in 'Silos' verschrieben. Dies führte zu einer gefährlichen anticholinergen Last und einem Dopaminantagonismus, ohne dass jemand den kumulativen Effekt bemerkte.
Klinische Pearls
Bei jedem älteren Patienten, der sich mit einem Sturz, funktionellem Abbau oder nach einem Verkehrsunfall (VU) vorstellt, muss in der ZNA ein strikter Medikationsabgleich (Medication Reconciliation) durchgeführt werden.
Die Beers-Kriterien (bzw. PRISCUS-Liste) sind essenziell für die Identifizierung potenziell inadäquater Medikation (PIM) bei älteren Erwachsenen. Eine kumulative anticholinerge Last (z. B. Meclozin + Muskelrelaxanzien) erhöht das Risiko für Stürze, Delir und Verkehrsunfälle drastisch.
Metoclopramid (MCP) überwindet die Blut-Hirn-Schranke und wirkt als Dopamin-Rezeptor-Antagonist, was schwere extrapyramidalmotorische Störungen (EPMS) und ein medikamenteninduziertes Parkinson-Syndrom verursachen kann, die oft fälschlicherweise für einen altersbedingten funktionellen Abbau gehalten werden.
Der 'Schuh-Trick': Einen älteren Patienten zu bitten, die eigenen Schuhe auszuziehen, ist ein schnelles, hochgradig aufschlussreiches funktionelles Assessment. Es testet Rumpfstabilität, Flexibilität und Gleichgewicht und bietet gleichzeitig Zugang zur Durchführung einer diabetischen/neuropathischen Fußuntersuchung.
Kumulatives Risiko der Polypharmazie: Die Überschneidung von Meclozin, Methocarbamol und Metoclopramid ist ein häufiger Verstoß gegen die Beers-Kriterien. Die Kombination von zwei potenten anticholinergen/ZNS-dämpfenden Wirkstoffen (Meclozin und Methocarbamol) erzeugt eine schwere kumulative 'anticholinerge Last', die zu Sedierung, Ataxie und verzögerten Reaktionszeiten führt. Die Kombination mit Metoclopramid – einem zentralen D2-Rezeptor-Antagonisten, der die Blut-Hirn-Schranke passiert und extrapyramidalmotorische Störungen (EPMS) induziert – erzeugt ein iatrogenes Toxidrom aus Bradykinesie und Instabilität, das einen schweren altersbedingten neurodegenerativen Abbau perfekt imitiert.