Anamnese der jetzigen Erkrankung
Die 78-jährige Patientin stellt sich in der Notaufnahme vor, nachdem das Auto ihres Ehemannes beim Rückwärtsfahren mit sehr geringer Geschwindigkeit gegen sie stieß und einen Sturz aus ebenerdigem Niveau verursachte. Sie verneint ein Schädel-Hirn-Trauma, Thoraxschmerzen oder Dyspnoe. Sie klagt über Schmerzen in der linken Hüfte und weist ein sichtbares Hämatom auf. An Vorerkrankungen sind eine arterielle Hypertonie, eine Hypothyreose und Vorhofflimmern bekannt. Aktuell ist sie mit Eliquis (Apixaban) antikoaguliert.
Verlauf in der Notaufnahme
Triage & Ersteinschätzung
Eintreffen der Patientin in der Notaufnahme nach Verkehrsunfall (PKW vs. Fußgänger).
+3
Triage & Ersteinschätzung
Eintreffen der Patientin in der Notaufnahme nach Verkehrsunfall (PKW vs. Fußgänger).
Klinische Entscheidungsfindung
Die Patientin erlitt einen Sturz aus ebenerdigem Niveau mit direktem Anprall auf die linke Hüfte. Das Fehlen einer Beinverkürzung oder Außenrotation verringert den klinischen Verdacht auf eine stark dislozierte Femur- oder Hüftfraktur, jedoch kann eine Fraktur klinisch nicht sicher ausgeschlossen werden. Besorgniserregender ist die Einnahme von Eliquis (Apixaban), was das Risiko für eine okkulte innere Blutung oder ein retroperitoneales Hämatom signifikant erhöht. Ein CT des Abdomens/Beckens ist einer konventionellen Röntgenaufnahme vorzuziehen, um gleichzeitig nach einer dezenten Beckenringfraktur und einer inneren Blutung zu suchen.
Diagnostik & Befunde
- Körperliche Untersuchung
- CT Abdomen/Becken angeordnet
- Laboruntersuchungen angefordert
Befunde:
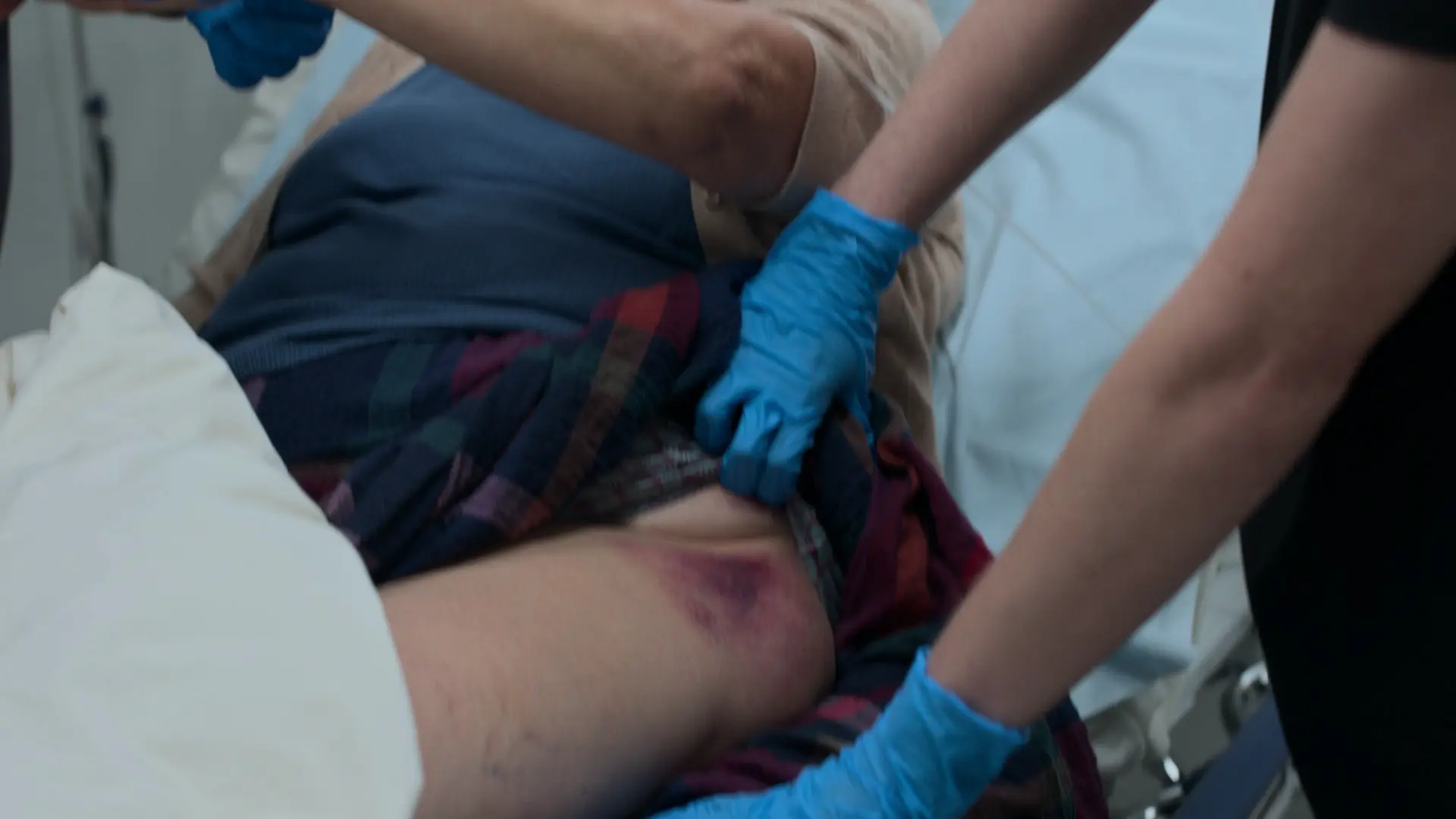
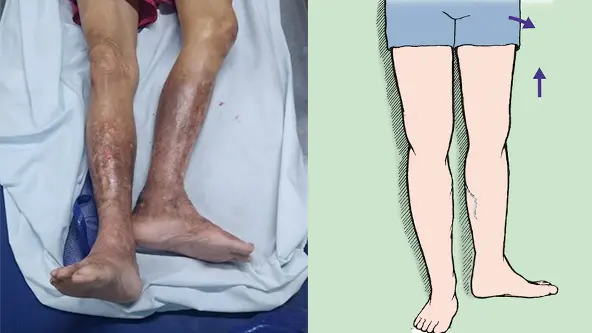
- Großflächiges Hämatom an der linken Hüfte
- Druckschmerzhaftigkeit über der linken Hüfte
- Keine Beinverkürzung oder Außenrotation feststellbar
Maßnahmen
- Morphin 4 mg i.v.
- Ondansetron (Zofran) i.v. (zur Prophylaxe opiatinduzierter Übelkeit)
⮑ Verlauf & Reassessment
Die Patientin toleriert die initiale Untersuchung gut und wartet auf die Bildgebung.
Klinische Medien
Angehörigengespräch & Beurteilung der Pflegefähigkeit
Die Tochter der Patientin trifft ein und bittet um Auskunft; die Ärztin identifiziert ein unsicheres häusliches Umfeld für die Entlassung.
Angehörigengespräch & Beurteilung der Pflegefähigkeit
Die Tochter der Patientin trifft ein und bittet um Auskunft; die Ärztin identifiziert ein unsicheres häusliches Umfeld für die Entlassung.
Klinische Entscheidungsfindung
Die geriatrische Notfallmedizin erfordert die Mitbehandlung des psychosozialen Umfelds des Patienten. Der Ehemann der Patientin, Eddie, zeigt ein breitbasiges, unsicheres Gangbild und fiel bei einem informellen Romberg-Test auf. Falls Frida eine Hüftverletzung hat, die Unterstützung bei der Mobilisation erfordert, wird Eddie physisch nicht in der Lage sein, diese zu leisten, was zu der Einstufung 'Entlassung nach Hause nicht sicher' führt. Die Ärztin bereitet den Weg für ein vorübergehendes betreutes Wohnen oder eine stationäre Rehabilitation vor.
Diagnostik & Befunde
- Informelle funktionelle Beurteilung der primären Pflegeperson (Ehemann)
Befunde:
- Ehemann weist ein unsicheres Gangbild und Gleichgewichtsstörungen auf.
Maßnahmen
- Gespräch über betreutes Wohnen und Rehabilitationsmöglichkeiten mit der Tochter und dem Ehemann.
⮑ Verlauf & Reassessment
Der Ehemann sträubt sich gegen die Idee des betreuten Wohnens, was die Komplexität der anstehenden Entlassung erhöht.
Befundbesprechung der Bildgebung & Entlassungsplanung
Die Befunde des CT Abdomen/Becken liegen vor.
+1
Befundbesprechung der Bildgebung & Entlassungsplanung
Die Befunde des CT Abdomen/Becken liegen vor.
Klinische Entscheidungsfindung
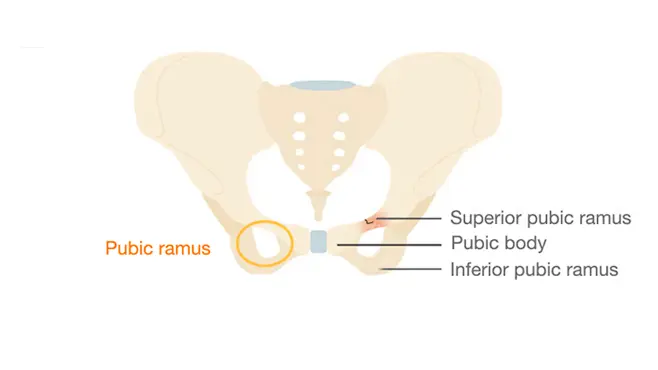
Das CT schloss eine innere Blutung (entscheidend bei einer Patientin unter Eliquis) sowie eine wesentliche Hüftfraktur aus. Es zeigte eine Haarrissfraktur (Fissur) des Ramus superior ossis pubis (oberer Schambeinast). Dies ist eine stabile Beckenfraktur, die keine chirurgische Intervention erfordert. Sie kann konservativ mit Schmerztherapie und Mobilisationshilfen (Gehbock/Rollator) behandelt werden. Die primäre Hürde besteht nun darin, sicherzustellen, dass die Patientin zu Hause ausreichend Hilfe erhält, angesichts der körperlichen Einschränkungen ihres Mannes.
Diagnostik & Befunde
- Befundung des CT Abdomen/Becken
Befunde:
- Haarrissfraktur (Fissur) des Ramus superior ossis pubis.
- Keine Hüftfraktur.
- Keine innere Blutung.
Maßnahmen
- Rezept für einen Gehbock (Gehgestell)
- Verordnung von Physiotherapie
- Empfehlung für 6-8 Wochen Teilbelastung/Schonung
⮑ Verlauf & Reassessment
Die Patientin ist erleichtert über die Diagnose, aber die Familie bleibt im Konflikt darüber, wie die Pflege zu Hause bewältigt werden soll. Dr. Mohan bittet um die Medikamentenliste des Ehemannes, um die Ursachen seines körperlichen Abbaus zu untersuchen.
Klinische Medien
Medikamentenüberprüfung der Pflegeperson
Auswertung der Medikamentenliste des Ehemannes zur Lösung des Entlassungsproblems.
Medikamentenüberprüfung der Pflegeperson
Auswertung der Medikamentenliste des Ehemannes zur Lösung des Entlassungsproblems.
Klinische Entscheidungsfindung
Der Ehemann nimmt Meclozin (gegen Vertigo), Methocarbamol (Muskelrelaxans) und Metoclopramid (Magenmotilität) ein. All diese Medikamente stehen auf der Beers-Liste für potenziell inadäquate Medikation (PIM) im Alter. Die kumulative anticholinerge Last ist wahrscheinlich die Ursache für seine Schläfrigkeit, Gleichgewichtsprobleme und sein unsicheres Gangbild. Eine Anpassung dieser Medikamente durch seinen Hausarzt könnte seine Funktionalität wiederherstellen und das häusliche Umfeld für die Patientin sicherer machen.
Diagnostik & Befunde
- Medikamentenanamnese (Medication Reconciliation) bei der Pflegeperson
Befunde:
- Identifizierung mehrerer anticholinerger/sedierender Medikamente, welche die Mobilität der Pflegeperson beeinträchtigen.
Maßnahmen
⮑ Verlauf & Reassessment
Entwurf eines Plans zur Entlassung der Patientin nach Hause mit robuster Unterstützung, um eine erzwungene Unterbringung in einer Pflegeeinrichtung zu vermeiden.
Abschließende Entlassungsplanung
Abschluss der Entlassungsplanung mit der Patientin und der Familie.
Abschließende Entlassungsplanung
Abschluss der Entlassungsplanung mit der Patientin und der Familie.
Klinische Entscheidungsfindung
Durch die Organisation eines intensiven ambulanten Unterstützungsnetzwerks (finanzierte häusliche Krankenpflege, Physiotherapie und kommunale Unterstützung wie Einkaufshilfen) und die Adressierung der reversiblen medikamentösen Beeinträchtigungen des Ehemannes gelingt es dem medizinischen Team, die Autonomie der Patientin zu erhalten und gleichzeitig die klinische Sicherheit zu gewährleisten.
Diagnostik & Befunde
Maßnahmen
- Organisation einer häuslichen Physiotherapie
- Organisation eines ambulanten Pflegedienstes
- Integration in das Pflegemanagement (lokale Seniorenberatungsstelle / Sozialdienst)
- Dringende Empfehlung an den Ehemann, seinen Hausarzt aufzusuchen, um inadäquate Medikamente abzusetzen (Deprescribing)
⮑ Verlauf & Reassessment
Die Familie akzeptiert den häuslichen Pflegeplan und stimmt zu, als Plan B eine Einrichtung für betreutes Wohnen zu besichtigen, womit der Konflikt um die Entlassung gelöst ist.
Diagnosen & Disposition
Diagnosen im Verlauf
- [Triage & Ersteinschätzung]Kontusion der linken Hüfte; Ausschluss einer okkulten Blutung; Ausschluss einer Becken-/Hüftfraktur
- [Befundbesprechung der Bildgebung & Entlassungsplanung]Haarrissfraktur (Fissur) des Ramus superior ossis pubis
Aktuelle Disposition
Entlassung nach Hause. Die weitere Behandlung umfasst einen Gehbock, häusliche Physiotherapie, Unterstützung durch einen ambulanten Pflegedienst sowie die Empfehlung an den Ehemann der Patientin, zusammen mit seinem Hausarzt eine Medikamentenreduktion (Deprescribing) vorzunehmen, um seine Leistungsfähigkeit als Pflegeperson zu verbessern.
Fallanalyse
Episodenkontext
Fridas Fall dient als prägnante Darstellung der geriatrischen Notfallmedizin und Sozialmedizin. Er unterstreicht, dass Notfallmediziner oft das gesamte Familiengefüge mitbehandeln müssen, da die Sicherheit der Entlassung eines älteren Patienten direkt mit der Gesundheit und den Fähigkeiten seiner primären Pflegeperson verknüpft ist.
Oberärztliche Beurteilung
Medizinische Genauigkeit
Sehr hohe medizinische Genauigkeit. Die Entscheidung, auf ein konventionelles Röntgenbild zu verzichten und direkt ein CT von Abdomen und Becken durchzuführen, entspricht dem Pflegestandard (Standard of Care) bei älteren Patienten unter direkten oralen Antikoagulanzien (Eliquis) nach einem stumpfen Trauma, da das Risiko für okkulte retroperitoneale Blutungen hoch ist. Darüber hinaus ist die Identifizierung von Meclozin, Methocarbamol und Metoclopramid als Verursacher der Gangunsicherheit des Ehemannes eine exzellente und realistische Anwendung der AGS-Beers-Kriterien für potenziell inadäquate Medikation (PIM) bei älteren Erwachsenen.
Klinische Pearls
Bei älteren Patienten unter systemischer Antikoagulation (z.B. Apixaban, Rivaroxaban, Warfarin) erfordert bereits ein Sturz aus ebenerdigem Niveau eine niedrige Schwelle für eine erweiterte Bildgebung (CT), um lebensbedrohliche okkulte Blutungen auszuschließen, auch wenn das Trauma geringfügig erscheint.
Eine Fraktur des Ramus superior ossis pubis (oberer Schambeinast) gehört zu den häufigsten Beckenfragilitätsfrakturen. Sie ist typischerweise mechanisch stabil und kann konservativ mit Schmerztherapie und schrittweisem Belastungsaufbau behandelt werden.
Eine sichere Entlassung aus der Notaufnahme erfordert die Beurteilung der Leistungsfähigkeit der Pflegeperson. Polypharmazie und anticholinerge Last (oft durch die Beers-Kriterien identifizierbar) sind häufige, reversible Ursachen für Stürze und funktionellen Abbau bei älteren Erwachsenen.